两种地塞米松给药方法治疗分泌性中耳炎的有效性及安全性分析
姜 晖
(海安市中医院耳鼻喉科,江苏 海安 226600)
分泌性中耳炎(secretoryotitismedia,SOM)是耳鼻喉科的常见病。此病患者的主要临床表现为上呼吸道感染、听力减退、耳闷胀感等。SOM患者若未接受及时的治疗,可出现听力下降[1]。目前,临床上常用糖皮质激素治疗SOM。地塞米松是一种糖皮质激素。用地塞米松治疗SOM,可减轻患者中耳炎症反应的程度,进而可改善其病情[2]。在本次研究中,笔者主要探析用两种地塞米松给药方法治疗SOM的有效性及安全性。
1 资料与方法
1.1 一般资料
本次研究对象是2020年4月至2021年2月期间海安市中医院收治的108例SOM患者。本次研究对象的纳入标准为:1)患者及其家属对本次研究知情同意。2)患者的病情经各项检查被确诊为SOM,且符合SOM的临床诊断标准[3]。3)无使用相关药物的过敏史。4)临床资料完整。其排除标准为:1)合并有精神疾病。2)参加本次研究的近期内接受过其他治疗。3)合并有心、肝、肾等器官的严重疾病。4)合并有免疫系统疾病。5)合并有恶性肿瘤。将这些患者随机平均分为咽鼓管组和鼓膜组。在咽鼓管组患者中,有男32例,女22例;其年龄为41~65岁,平均年龄为(59.35±5.89)岁;其病程为2~10周,平均病程为(7.65±2.89)周。在鼓膜组患者中,有男33例,女21例;其年龄为40~66岁,平均年龄为(59.41±5.75)岁;其病程为2~11周,平均病程为(7.54±2.75)周。两组患者的一般资料相比,P>0.05,具有可比性。本研究经过海安市中医院医学伦理委员会的批准。
1.2 方法
采用鼓膜穿刺注入地塞米松的方法对鼓膜组患者进行治疗,方法为:指导患者取仰卧位,对其外耳道实施常规消毒。在电子鼻咽喉镜的帮助下用浓度为2%的酸盐丁卡因溶液对患者进行鼓膜表面浸润麻醉。用5号针头对患者的鼓膜进行穿刺,抽出其鼓室积液。将地塞米松磷酸钠注射液注入患者的鼓室内,每2 d注射1次,连续治疗7 d。若治疗7 d后患者的病情未痊愈,再对其进行7 d的治疗,治疗时间不超过28 d。采用内镜下经咽鼓管注入地塞米松的方法对咽鼓管组患者进行治疗,方法为:指导患者取仰卧位,对其外耳道实施常规消毒,在电子鼻咽喉的帮助下用浓度为2%的酸盐丁卡因溶液对患者的鼻腔及鼻咽部黏膜进行表面浸润麻醉。沿着患者健侧耳下的鼻咽部置入电子鼻咽喉镜。将患者患侧的咽鼓管咽口充分暴露后,将注药导管经其鼻咽喉镜穿出并连接注射器,向注药导管中注入5 mL的空气。在患者的咽鼓管咽口出现分泌物或自感气体入耳时,向注药导管中注入5 mg的地塞米松磷酸钠注射液,每2 d注射1次,连续治疗7 d。若7 d后患者的病情未痊愈,再对其进行7 d的治疗,治疗的总时间不超过28 d。
1.3 观察指标及疗效判定标准
观察两组患者的疗效、不同频率下的骨导阈值、血清肿瘤坏死因子-α(tumour necrosis factor-α,TNF-α)、血清白细胞介素-6(Interleukin-6,IL-6)的水平、鼓室积液的发生率及病情的复发率。取患者的空腹静脉血3 mL,对静脉血进行离心,静置。取血清放入冰箱中待测。采用酶联免疫吸附试验对血清进行TNF-α及IL-6检测。将患者的疗效分为显效、有效及无效。显效:治疗后,进行纯音听阈测试患者平均听力损失≤25 dB,其鼓膜形态正常,临床症状基本消失;有效:治疗后,进行纯音听阈测试患者平均听力损失为26~35 dB,其鼓膜形态基本正常或部分内陷,临床症状有所改善;无效:治疗后,进行纯音听阈测试患者平均听力损失>35 dB,其鼓膜形态及临床症状均未改善。总有效率=(显效例数+有效例数)/总例数×100%。
1.3 统计学方法
对本次研究中的数据均采用SPSS 22.0统计软件进行处理,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者疗效的比较
咽鼓管组患者治疗的总有效率高于鼓膜组患者,P<0.05。详见表1。
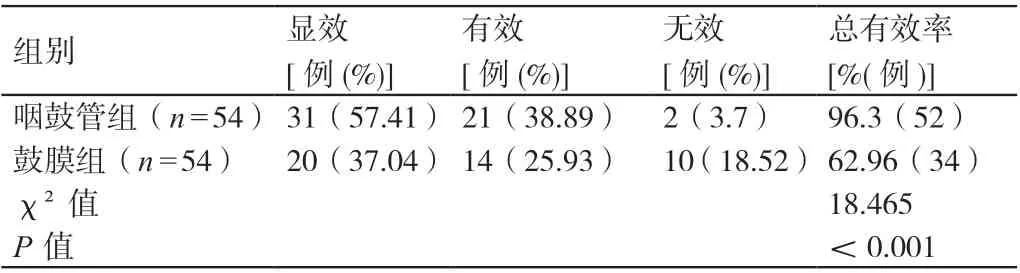
表1 两组患者疗效的比较
2.2 治疗前后两组患者不同频率下骨导阈值的比较
治疗前,两组患者1 kHz下的骨导阈值、4 kHz下的骨导阈值及8 kHz下的骨导阈值相比,P>0.05。与治疗前相比,治疗后两组患者1 kHz下的骨导阈值、4 kHz下的骨导阈值及8 kHz下的骨导阈值均较低,P<0.05。治疗后,咽鼓管组患者1 kHz下的骨导阈值、4 kHz下的骨导阈值及8 kHz下的骨导阈值均低于鼓膜组患者,P<0.05。详见表2。
表2 治疗前后两组患者不同频率下骨导阈值的比较(dB,± s)

表2 治疗前后两组患者不同频率下骨导阈值的比较(dB,± s)
注:#与治疗前相较,P<0.05。
组别 1 kHz下的骨导阈值 4 kHz下的骨导阈值 8 kHz下的骨导阈值治疗前 治疗后 治疗前 治疗后 治疗前 治疗后咽鼓管组(n=54) 11.69±5.32 9.72±1.60# 19.25±5.69 13.3±3.90# 17.29±8.67 13.75±5.25#鼓膜组(n=54) 11.77±5.36 11.01±2.72# 19.45±5.77 16.03±4.78# 17.35±8.66 16.34±7.08#t值 0.078 3.004 0.181 3.252 0.036 2.159 P值 0.938 0.003 0.856 0.002 0.971 0.033
2.3 治疗前后两组患者血清炎症因子水平的比较
治疗前,两组患者血清IL-6的水平及血清TNF-α的水平相比,P>0.05。与治疗前相比,治疗后两组患者血清IL-6的水平及血清TNF-α的水平均较低,P<0.05。治疗后,咽鼓管组患者血清IL-6的水平及血清TNF-α的水平均低于鼓膜组患者,P<0.05。详见表3。
表3 治疗前后两组患者血清炎症因子水平的比较(ng/L,± s)

表3 治疗前后两组患者血清炎症因子水平的比较(ng/L,± s)
注:#表示与治疗前相比,P<0.05。
组别 血清TNF-α 血清IL-6治疗前 治疗后 治疗前 治疗后咽鼓管组(n=54)18.40±5.65 11.39±3.75# 15.26±6.02 11.68±2.70#鼓膜组(n=54) 18.45±5.56 13.89±5.05# 15.13±5.93 14.42±4.54#t值 0.046 2.921 0.113 3.812 P值 0.963 0.004 0.910 <0.001
2.4 治疗后两组患者鼓室积液发生率及病情复发率的比较
治疗后,咽鼓管组患者鼓室积液的发生率及病情的复发率均低于鼓膜组患者,P<0.05。详见表4。

表4 治疗后两组患者鼓室积液发生率及病情复发率的比较[%(例)]
3 讨论
目前,临床上常使用抗菌药、糖皮质激素、化痰药等药物治疗SOM[4]。长期使用抗菌药后患者易出现多种不良反应。近年来,临床上常采用经鼓室注入药物的方法治疗SOM。地塞米松是一种糖皮质激素,具有抑制炎症反应、消除水肿等作用。向SOM患者的鼓室内注入地塞米松,可调节其病原菌的脂多糖,减少其中耳炎性物质的渗出,进而可降低其中耳的压力,改善其听力[5]。地塞米松具有吸收快、代谢产物毒性小等优点。采用鼓膜穿刺注入地塞米松的方法对SOM患者进行治疗的效果较好,但由于行鼓膜穿刺术后其鼓膜通气的时间较短,可导致其鼓室积液的发生风险升高,且重复操作易造成其鼓膜发生钙化。采用内镜下经咽鼓管注入地塞米松的方法对SOM患者进行治疗,可疏通其咽鼓管,并将药物直接送达其鼓室,进而可减轻其中耳的炎症反应,改善其临床症状,降低其鼓室积液的发生率。采用内镜下经咽鼓管注入地塞米松的方法对SOM患者进行治疗,治疗者具有清晰的视野,可避免损伤患者的鼓膜。
本次研究的结果证实,用两种地塞米松给药方法治疗SOM的效果均很好。与采用鼓膜穿刺注入地塞米松的方法相比,采用内镜下经咽鼓管注入地塞米松的方法治疗SOM的效果更好,用药后患者的骨导阈值更低,炎症反应的程度更轻,鼓室积液的发生率及病情的复发率更低。

