肾移植后血清尿酸水平对移植肾功能及长期存活的影响分析
【摘要】目的:分析肾移植后血清尿酸水平對移植肾功能及长期存活的影响。方法:选取2015年7月至2019年10月期间在我院接受肾移植手术治疗的800例患者作为研究对象,根据患者血清尿酸水平将其分为两组,其中尿酸正常的患者为尿酸正常组,高尿酸血症患者为高尿酸血症组,每组400例,对两组患者肾移植后的存活情况进行统计、分析。结果:尿酸正常组患者在肾移植后的排斥发生率为9.75 %,明显低于高尿酸血症组患者肾移植后的排斥率(18.00 %),组间数据差异显著(P<0.05);尿酸正常组患者的UA为(340.27±32.25)μmol/L、eGFR为(94.56±9.27) mL/min·1.73m2,与高尿酸血症组患者的UA和eGFR水平对比,统计学有意义(P<0.05);尿酸正常组患者术后1个月的存活率与高尿酸血症组对比,差异无统计学意义(P>0.05);尿酸正常组患者在术后3个月、术后6个月和术后8个月的存活率,明显高于高尿酸血症组,组间数据差异显著(P<0.05)。结论:肾移植术后,患者的血清尿酸水平会对其肾功能和长期存活造成影响。
【关键词】肾移植;血清尿酸;肾功能;长期存活
[中图分类号]R699 [文献标识码]A [文章编号]2096-5249(2021)05-0051-02
肾移植治疗是临床上对肾功能衰竭疾病的治疗方案,对改善患者的病情、延长患者的生存周期具有重要的作用[1]。在对患者实施肾移植治疗后,患者身体内的血清尿酸水平对其康复情况有着一定的影响[2-3]。血清尿酸水平能够导致内皮细胞功能出现障碍,并会降低一氧化氮的合成,同时刺激血管平滑肌细胞的增长和炎症因子的释放,致使患者的血压水平升高,进而对肾移植患者术后的身体功能造成极大影响,甚至会对患者的长期存活造成影响[4-5]。本文主要探讨肾移植术后患者血清尿酸水平对其肾功能的影响和长期存活的影响,进而探寻提高肾移植患者长期存活的措施,如下所示。
1 资料与方法
1.1资料 选取2015年7月至2019年10月期间在我院接受肾移植手术治疗的800例患者作为研究对象,根据患者血清尿酸水平将其分为两组,其中尿酸正常的患者为尿酸正常组,高尿酸血症患者为高尿酸血症组,每组各400例。尿酸正常组中,年龄32~72岁,平均年龄(52.16±5.09)岁;男性患者218例、女性患者182例;患者的平均体重指数为(21.98±2.07) kg/m2;原发疾病包括:肾小球肾炎患者262例、糖尿病肾病患者53例、多囊肾患者10例、间质性肾炎患者68例、其他疾病7例。高尿酸血症组中,年龄33~73岁,平均年龄(53.07±5.14)岁;男性患者220例、女性患者180例;患者的平均体重指数为(22.07±2.10)kg/m2;原发疾病包括:肾小球肾炎患者260例、糖尿病肾病患者51例、多囊肾患者12例、间质性肾炎患者65例、其他疾病12例。本次研究经我院伦理研究委员会批准同意;组间一般资料作比较无明显差异(P<0.05),存在可比性。
纳入标准:所有患者均伴有严重的肾脏疾病,并接受肾移植手术治疗;均自愿接受本次研究,并签署知情同意书。
排除标准:伴有严重认知障碍或者精神疾病者;伴有自身免疫系统疾病者;伴有恶性肿瘤疾病者;无法坚持研究者。
1.2方法 诱导治疗和免疫抑制方案:在手术治疗当天和手术治疗后第4 d,给予患者20 mg/d的巴利昔单抗治疗;在手术治疗当天和治疗后第14 d,对患者实施1 mg/ kg的达丽珠单抗;在手术治疗当天给予患者应用抗胸腺细胞球蛋白,剂量为200 mg/d,连续给予患者用药治疗5~7 d,若患者体重<50 kg,则需要将剂量减少至100 mg/ d;在手术治疗当天和手术治疗后第1d、第2d给予患者静脉滴主甲泼尼龙,剂量为500 mg/d;在手术治疗后的第3 d,给予患者口服醋酸泼尼松片治疗,剂量为120 mg/d,并且以每天减少20 mg的剂量给予患者治疗,直至剂量为20 mg/d,然后维持治疗。术后第1 d使患者口服吗替麦考酚酯,根据患者的体重确定给药剂量,若患者体重<50 kg,剂量为720 mg/d,分两次口服;若患者体重在50~80 kg,则给予患者的剂量为750 mg/d,分两次口服;若患者的体重大于80 mg,则给予患者的剂量为1000 mg,分两次口服。当患者的血清肌酐低于300 μmol/L时,给予患者他克莫司或者环孢素A,他克莫司的初始剂量为1 mg/ kg·d,环孢素的初始剂量为7 mg/kg·d,然后根据患者的需要浓度和生化指标,合理调整用药剂量。
1.3观察指标 观察两组排斥反应发生率、肾功能、存活情况,并作对比。
1.4数据处理 用SPSS22.0软件统计处理文中数据。计量资料采用t检验、(均数±标准差)表示,计数资料用c2检验、百分比(%)表述。P<0.05表明组间数据差异存在统计学意义。
2 结果
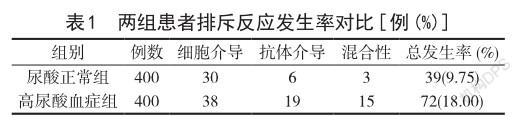
2.1两组患者排斥反应发生率对比 尿酸正常组患者在肾移植后的排斥发生率为9.75%,明显低于高尿酸血症组患者肾移植后的排斥率(18.00%),组间数据差异显著(P<0.05)。详见表1。
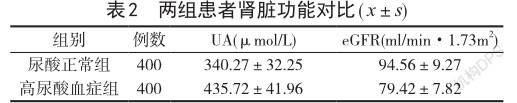
2.2两组患者肾脏功能对比 尿酸正常组患者的UA为(340.27±32.25)μmol/L、eGFR为(94.56±9.27) mL/min·1.73m2,与高尿酸血症组患者的UA和eGFR水平对比,统计学有意义(P<0.05)。详见表2。
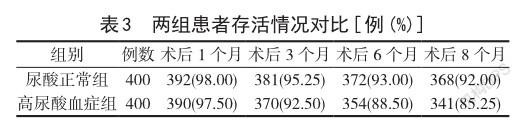
2.3两组患者存活情况对比 尿酸正常组患者术后1个月的存活率与高尿酸血症组对比,差异无统计学意义(P>0.05);尿酸正常组患者在术后3个月、术后6个月和术后8个月的存活率,明显高于高尿酸血症组,组间数据差异显著(P<0.05)。详见表3。
3 讨论
肾移植手术后,患者的肾脏与身体容易出现排斥现象,并且肾脏功能不能正常发挥,患者的长期存活情况不容乐观[6-7]。在肾移植手术后,需要对患者进行密切的观察,以预防、治疗因肾移植所产生的排斥反应,提高患者的生存率[8-9]。临床研究发现肾移植手术后,患者体内的血清尿酸水平会影响患者的肾功能,并制约着患者的长期存活情况[10]。
研究得出,尿酸正常组患者在肾移植后的排斥发生率为9.75 %,明显低于高尿酸血症组患者肾移植后的排斥率(18.00 %),组间数据差异显著(P<0.05);尿酸正常组患者的UA为(340.27±32.25)μmol/L、eGFR为(94.56±9.27) mL/min·1.73m2,与高尿酸血症组患者的UA和eGFR水平对比,统计学有意义(P<0.05);尿酸正常组患者术后1个月的存活率与高尿酸血症组对比,差异无统计学意义(P>0.05);尿酸正常组患者在术后3个月、术后6个月和术后8个月的存活率,明显高于高尿酸血症组,组间数据差异显著(P<0.05)。
综上所述,肾移植术后,患者的血清尿酸水平会对其身功能和长期存活造成影响。
参考文献
[1] 謝泷宽, 罗欢. 肾移植术后动态监测血浆NT-proBNP水平对移植肾功能延迟恢复的临床意义[J]. 检验医学与临床, 2018, 15(23): 3597-3600.
[2] 潘国政, 李势辉, 戴帅, 等. BK病毒血症对肾移植术后受者和移植肾功能影响临床研究[J]. 中华移植杂志(电子版), 2020, 14(2): 96-100.
[3] 李明, 王凯, 蒋欣, 等. 血清TG、LDL-C、Hcy水平变化与肾移植术后患者肾功能的关联性及临床意义探讨[J]. 内蒙古医学杂志, 2018, 50(8): 16-17.
[4] 李金锋, 张浩杰, 罗永胜, 等. 肾移植术后移植肾功能延迟恢复受者接受不同治疗剂量吗替麦考酚酯治疗方案对比[J]. 中华实验外科杂志, 2019, 36(10): 1868-1872.
[5] 刘龙山, 王长希, 李军, 等. 咪唑立宾联合他克莫司和糖皮质激素在亲属活体肾移植术后初始用药的研究[J]. 中华器官移植杂志, 2019, 40(4): 226-230.
[6] 赵贺, 王凯, 孙东, 等. 心脏死亡器官捐献供肾术前病理改变对肾移植预后的影响[J]. 肾脏病与透析肾移植杂志, 2018, 27(5): 430-434.
[7] 郭文萍, 王明君, 宁媛, 等. 肾移植术后将普通剂型他克莫司转换为他克莫司缓释胶囊对肾功能的影响[J]. 中国药物与临床, 2019, 19(10): 55-57.
[8] 杜鹏, 段斌, 张蓬杰, 等. 低剂量他克莫司对肾移植受者氧化应激和Th1/Th2细胞因子水平的影响[J]. 湖南师范大学学报(医学版), 2018, 15(5): 144-148.
[9] 王显丁, 吕远航, 黄霞, 等. ABO血型不相合肾移植预处理对受者免疫状态及移植效果的影响[J]. 中华器官移植杂志, 2019, 40(12): 717-722.
[10] 马建军, 陈瑶, 李亚梅, 等. 他克莫司个体内高变异度与肾移植受者移植结局的关系探讨[J]. 中华临床实验室管理电子杂志, 2019, 7(3): 156-161.
作者简介:郭挺(1988.07-),男,陕西蒲城人,汉族,研究生,住院医师,研究方向:肾脏移植。

