血清白蛋白水平与早产儿重度脑室内出血病死率相关性
王其茂,杨小婷,王 波
(安徽省濉溪县医院新生儿科,淮北 235100)
脑室内出血是早产儿常见疾病,具有较高死亡率,治疗后部分患儿可存在神经系统后遗症,该病在<32周或体重<1500 g早产儿中发生率较高[1]。根据病情严重程度,临床将脑室内出血患儿分为轻度和重度脑室内出血,重度脑室内出血预后差、死亡率高,是临床诊治难点。研究显示,在重度脑室内出血早产儿中,约60%合并脑瘫、智力低下和认知障碍,且治疗后死亡率高[2]。寻找重度脑室内出血死亡率的预测因素对于早期筛选高危患儿和早期治疗具有重要意义。既往研究证实,脑室内出血患儿中多存在白蛋白水平下降[3],还有研究证实白蛋白水平与脑室内出血发生相关[3],但目前白蛋白水平与脑室内出血预后的相关研究报道较少。因此本研究观察出生24 h内血清白蛋白水平与脑室内出血早产儿病死率的相关性,为临床预测脑室内出血预后提供依据。
1 资料与方法
1.1 一般资料选取我院2014年6月30日~2019年5月30日出生的≤32周重度脑室内出血早产儿。纳入标准:均于我院住院生产和接受治疗;胎龄均为24~32周;符合重度脑室内出血诊断:Papille 脑室内出血分类中Ⅲ-Ⅳ级脑室内出血[5];获得患儿家属同意并签订研究同意书;资料完整可获得随访。排除标准:不可获得随访;合并先天性疾病,如先天性心脏病;染色体异常或先天畸形;其他原因引起的死亡;放弃治疗者;出生24 h内接受血液制品相关治疗;先天性宫内感染,如弓形体病、巨细胞病毒以及疱疹等。最终纳入研究245例重度脑室内出血患儿,胎龄(28.4±1.3)周,男120例,女125例,治疗30天内重度脑室内出血早产儿死亡70例,存活175例。
1.2 研究方法于出生24 h内检测患儿血清白蛋白水平:抽取静脉血3 mL,采用贝克曼库尔特AU480检测白蛋白水平(溴甲酚绿法)。
1.3 随访方法出生后1 d开始随访,随访终点为脑出血相关死亡,随访30 d,生存期指患儿出生时间至死亡时间。
1.4 观察指标①分析白蛋白水平与早产儿产前及围产期资料相关性:根据白蛋白水平将患儿分为白蛋白升高组和白蛋白降低组,分析两组患儿性别、胎龄、产前类固醇治疗、出生体重、分娩类型、母亲合并症、血乳酸、母亲孕晚期白蛋白水平、合并症(重度窒息、败血症、急性呼吸窘迫综合症、动脉导管未闭、颅内出血、脑室周围白质软化)。②分析患儿产前及围产期资料、白蛋白、住院情况(机械通气情况、住院时间、凝血功能障碍发生情况)与生存期相关性。③分析生存期影响因素;④观察白蛋白对重度脑室内出血患儿病死率的预测价值。
1.5 统计学处理对采集数据使用SPSS 25.0统计分析处理,使用双录入。使用均数±标准差表示符合正态分布的定量资料,如胎龄、乳酸、出生体重等,t检验行组间比较。定性资料使用χ2检验比较。使用Kaplan-Meier法绘制重度脑室内出血早产儿生存曲线,并使用Log-rank检验比较不同白蛋白水平患儿的生存差异。多因素COX比例风险模型用于观察生存期影响因素。ROC曲线被用于观察白蛋白对重度脑室内出血患儿病死率的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 白蛋白对重度脑室内出血患儿病死率的预测价值ROC曲线显示,白蛋白对重度脑室内出血患儿病死率具有预测价值(AUC=0.74,P=0.001),获得最大约登指数时,白蛋白水平截断值为24 g/L,特异度为68.5%,灵敏度为75.9%,见图1。
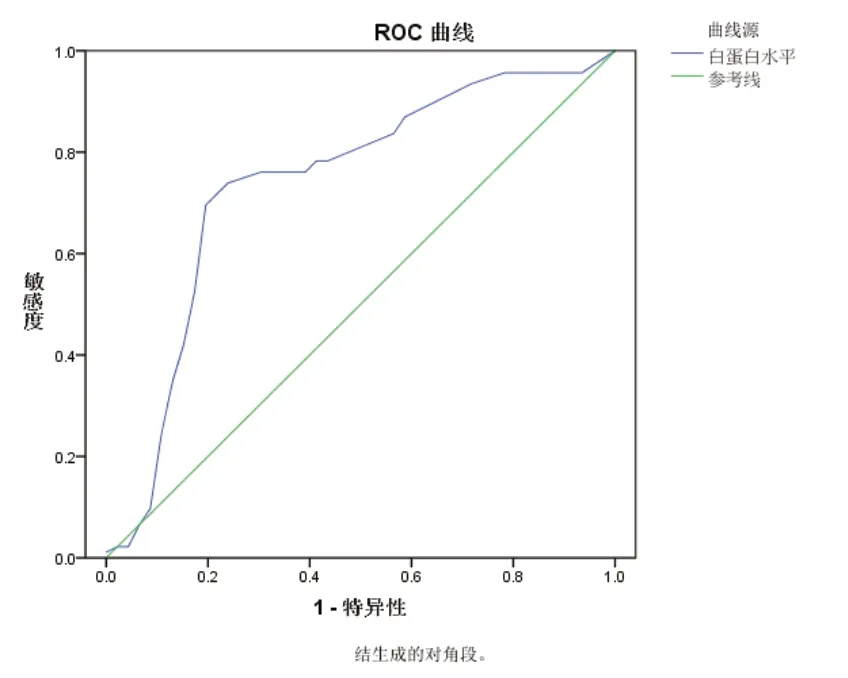
图1 白蛋白预测重度脑室内出血患儿病死率的ROC曲线
2.2 白蛋白水平与早产儿产前及围产期资料相关性245例患儿中白蛋白升高组(≥24 g/L)150例和白蛋白降低组(<24 g/L)95例。白蛋白降低组乳酸水平、败血症、急性呼吸窘迫综合症、母亲合并子痫前期比例高于白蛋白升高,差异具有统计学意义(P<0.05)。两组孕周、出生体质量、母亲孕晚期白蛋白水平、性别、产前接受类固醇治疗、重度窒息、动脉导管未闭、颅内出血、脑室周围白质软化、分娩类型、母亲合并妊娠高血压、母亲合并妊娠糖尿病差异不显著(P>0.05),见表1。
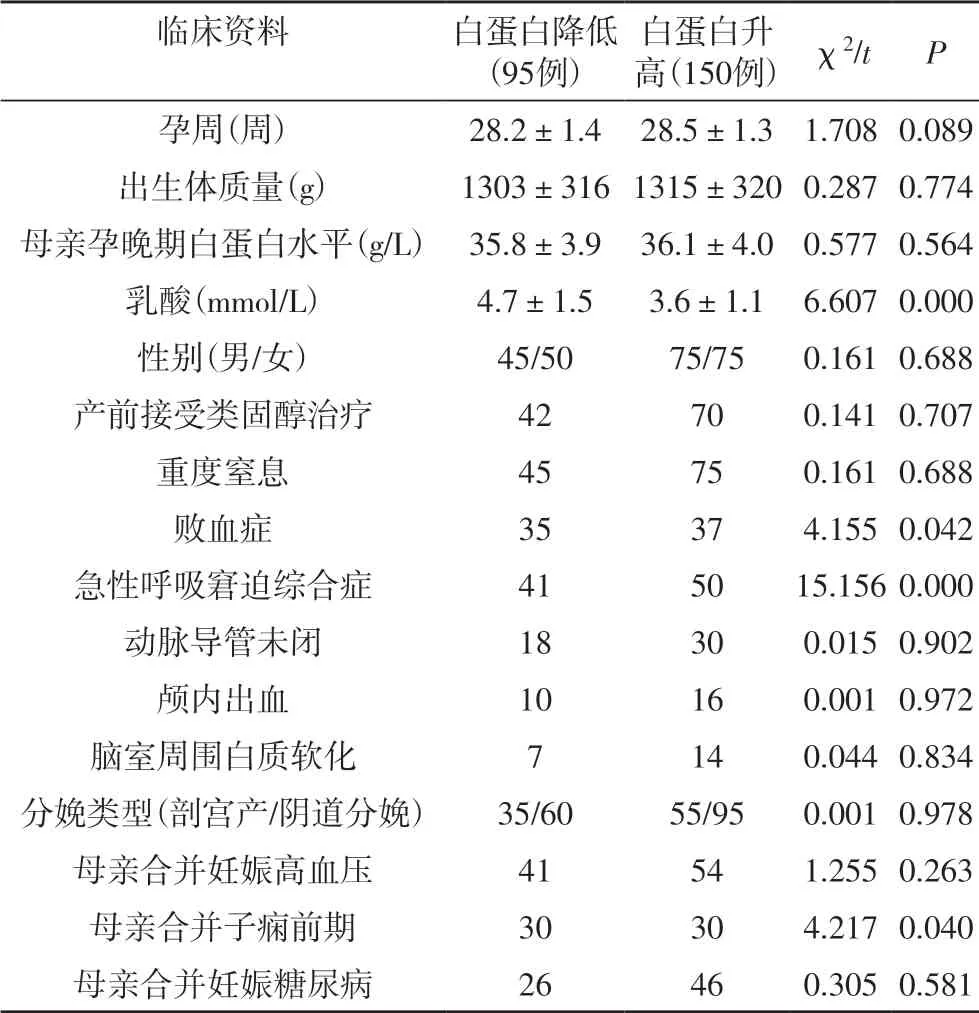
表1 白蛋白水平与早产儿产前及围产期资料相关性
2.3 病死率的单因素分析Kaplan-Meier法并Logrank检验分析显示,白蛋白降低患儿生存期短于白蛋白增高患儿(P<0.05,图2)。单因素分析结果显示,孕周、出生体质量、败血症、急性呼吸窘迫综合症、乳酸水平、凝血功能障碍、白蛋白水平是重度脑室内出血患儿病死率的影响因素(P<0.05,表2)。

图2 不同白蛋白水平患儿的生存曲线
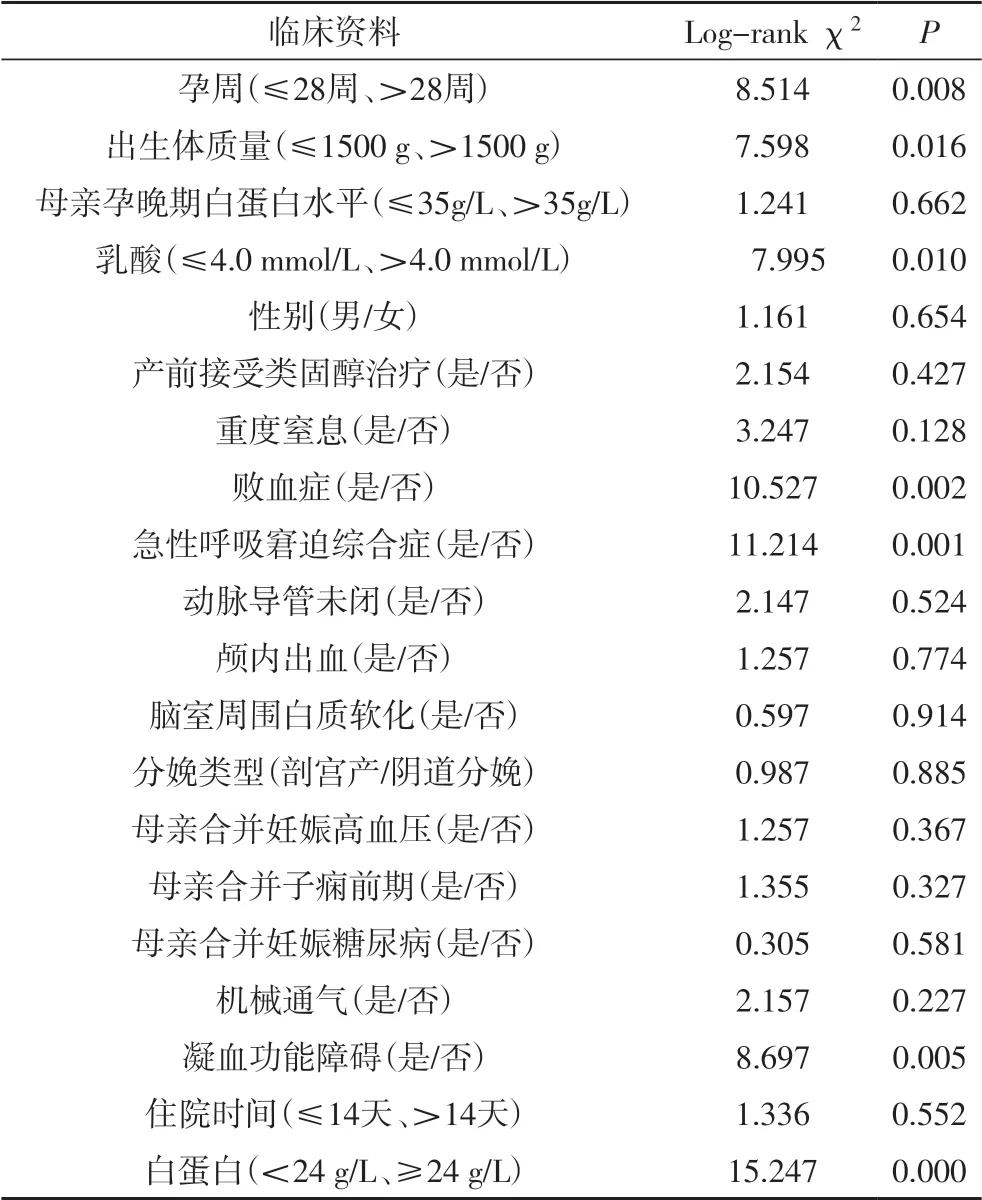
表2 重度脑室内出血病死率的单因素分析
2.4 病死率的多因素分析多因素COX比例风险模型显示,白蛋白、败血症、急性呼吸窘迫综合症、出生体质量是重度脑室内出血患儿病死率的独立影响因素(P<0.05,表3)。
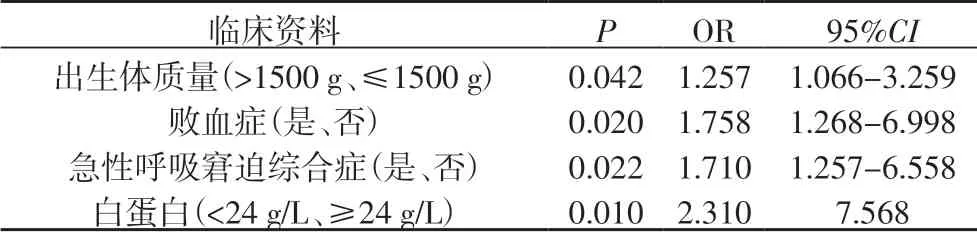
表3 病死率的多因素分析
3 讨论
研究显示,脑室内出血在胎龄<32周、出生体质量<1500 g早产儿中发生率高达50%[6]。重度脑室内出血患儿病情进展快,预后差。调查显示,约40%的重度脑室内出血患儿在一周内病情恶性,约60%存活患儿治疗后存在严重神经功能障碍[7]。早期预测脑室内出血预后对临床治疗意义重大。近年来,白蛋白水平在脓毒症、重症患者、急性炎症反应综合症等诊断和预测预后方面的价值受到临床广泛关注[8-9],但其在重度脑室内出血早产儿中预后预测价值报道较少。
低血清白蛋白水平是多种疾病死亡率增加的独立预测因子[8]。多数研究证实了脑出血患者中存在低白蛋白血症[3],但白蛋白与脑出血预后的关系仍存在争议。Di Napol等[9]研究证实,重症患者中,脑出血患者血清低蛋白血症与全身炎症反应综合征的发生密切相关,但其与脑出血预后无相关性。Morotti等[4]研究认为,入院时低白蛋白血症与脑出血患者预后不良密切有关。Limaye等[3]研究也证实,脑出血患者发病早期存在白蛋白降低,且白蛋白水平降低与脑出血死亡率增高具有相关性。目前,白蛋白水平与重度脑室内出血预后的相关性尚未见报道,本研究证实白蛋白降低脑室内出血患儿生存期短于白蛋白增高患儿,且出生24 h内白蛋白水平是重度脑室内出血患儿病死率的独立影响因素,提示出生24 h内白蛋白水平降低的重度脑室内出血患儿死亡风险增加。蔡志勇等[10]研究观察了早产儿出生后1天内白蛋白水平与重症患儿死亡率的相关性,发现白蛋白水平降低患儿死亡率增加,但其研究中纳入患儿为重症监护室患儿,非脑室内出血患儿,与本研究不同。本研究还证实,出生24 h内白蛋白水平对重度脑室内出血患者死亡率具有一定预测价值,提示检测出生24 h白蛋白水平可能帮助临床筛选预后较差的患儿,及早进行诊治。
本研究结果显示,合并败血症、急性呼吸窘迫综合症、出生体质量<1500 g的重度脑室内出血患儿预后较差,与既往研究结果相符[11-12]。本研究证实脑室内出血患儿白蛋白水平与乳酸水平、败血症、急性呼吸窘迫综合症、母亲合并子痫前期比例具有相关性。既往研究证实,子痫前期可损害肝脏功能及胎盘功能,两者均可降低白蛋白合成能力[13]。机体酸中毒时,血管通透性增加,白蛋白易从外周血中渗入组织间隙,导致白蛋白水平降低。研究显示,合并疾病,如败血症、急性呼吸窘迫综合症状态下,肝脏合成白蛋白能力下降,同时急性期蛋白合成增加,导致白蛋白水平进一步降低,此外炎症反应时内毒素可刺激肝脏巨噬细胞表达炎症因子,作用于肝细胞,一致白蛋白mRNA表达,从而降低白蛋白水平[14]。
综上所述,白蛋白水平可用于预测严重脑室内出血早产儿预后,出生24 h内血清白蛋白水平降低(<24 g/L)的严重脑室内出血早产儿病死率高。

