孕前补硒对单纯甲状腺过氧化物酶抗体阳性孕妇妊娠结局的影响
王立梅,李瑞花
自身免疫性甲状腺炎是临床上常见的一种自身免疫性疾病, 患者血清甲状腺过氧化物酶抗体和/或甲状腺球蛋白抗体水平升高, 育龄期妇女是该病的高发人群[1]。有文献报道,孕期单纯甲状腺自身抗体阳性会导致不良妊娠结局增加[2]。 国内有文献报道, 孕期补硒可以降低甲状腺自身抗体滴度,减少不良妊娠结局发生[3]。 补硒治疗一般 3 ~ 6 个月起效,孕后补硒无法减少早期流产的发生,因此对甲状腺自身抗体阳性的备孕妇女在孕前进行干预非常必要。 本研究旨在探讨孕前补硒对甲状腺过氧化物酶抗体阳性孕妇妊娠结局的影响。
1 对象和方法
1.1 对象 前瞻性选取2019 年6 月~12 月于首都医科大学大兴教学医院内分泌科就诊的备孕妇女100 例,年龄为22 ~ 45 岁,随机数表法分为观察组(50 例) 和对照组 (50 例)。 观察组平均年龄为(30.63 ± 3.74)岁,对照组平均年龄为(29.85 ± 3.98)岁,两组年龄差异无统计学意义(P >0.05)。 纳入标准:甲状腺功能正常,甲状腺过氧化物酶抗体阳性;没有使用影响硒代谢或者影响氧化应激的药物。 排除标准:夫妇染色体异常、多囊卵巢综合征、生殖解剖结构异常;其他甲状腺疾病;自身免疫性疾病等。研究经首都医科大学大兴教学医院医学伦理委员会审核通过,并征得备孕妇女同意,均已签署知情同意书。
1.2 方法 观察组于孕前给予口服硒酵母胶囊200 μg/d(芜湖华信生物药业股份有限公司生产,国药准字号:H20052532),对照组不予治疗。分别于治疗前、 补硒3 和6 个月抽血, 测定促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)及甲状腺过氧化物酶抗体(TPOAb)。 待TPOAb 稳定后,嘱育龄妇女备孕,确定怀孕后,嘱观察组停止口服硒酵母胶囊。 并于孕12 周、孕24 周测定 TSH、FT3、FT4、TPOAb。 比较两组抗体变化及甲状腺功能变化,统计两组流产率及活产率。
1.3 统计学处理 采用 SPSS 16.0 统计软件进行数据分析,计量资料符合正态分布,数据以()表示;若不符合正态分布,以中位数和四分位法(M,25%,75%)表示,将其进行对数转换后符合正态分布。 组内比较采用方差分析,组间对比采用独立样本 t 检验,率的比较采用 χ2检验。 以 P < 0.05 为差异有统计学意义。
2 结果
2.1 补硒治疗后甲状腺过氧化物酶抗体变化趋势两组治疗前TPOAb 水平差异无统计学意义 (P >0.05)。 补硒治疗 3、6 个月时,观察组 TPOAb 水平均低于治疗前,且低于对照组,差异均有统计学意义(P < 0.05)。 见表 1。
2.2 孕后甲状腺过氧化物酶抗体变化趋势 观察组孕12 和24 周TPOAb 继续下降,与治疗前、治疗3 和6 个月TPOAb 水平比较,差异均有统计学意义(P < 0.05)。 对照组孕 12 周、24 周 TPOAb 进一步下降,与治疗前、治疗3 和6 个月TPOAb 水平比较,差异均有统计学意义(P < 0.05)。 观察组孕 12 周及孕24 周,其TPOAb 水平均明显低于对照组,差异均有统计学意义(P < 0.05)。 见表 1。

表1 100 例备孕妇女补硒治疗后TPOAb 水平变化及孕后TPOAb 水平变化[IU/ml,M(25%,75%)]
2.3 补硒治疗后甲功变化情况 治疗3 和6 个月时,与治疗前比较,两组甲状腺功能差异均无统计学意义,且组间差异均无统计学意义(P > 0.05)。 观察组与对照组在孕12 周时,TSH 均出现升高,与治疗前、治疗3 个月、治疗6 个月比较,差异均有统计学意义(P <0.05)。 观察组与对照组在孕 24 周时,TSH 均进一步上升,与治疗前、治疗3 个月、治疗6个月及孕12 周比较, 差异均有统计学意义 (P <0.05)。 两组在孕后均出现TSH 显著升高,但观察组在孕12 和24 周,其TSH 均明显低于对照组,差异有统计学意义(P < 0.05)。 观察组在孕 12 和 24 周时,FT3 及FT4 水平较前差异无统计学意义 (P >0.05)。 对照组孕 12 周时,FT3 及 FT4 水平较前变化差异无统计学意义 (P > 0.05)。 对照组在孕 24 周时,其FT3、FT4 出现下降,与治疗前、治疗3 个月、治疗6 个月及孕12 周比较, 差异均有统计学意义(P < 0.05)。 孕 12 周时, 观察组与对照组 FT3 及FT4 水平比较,差异均无统计学意义(P > 0.05)。 孕24 周时,对照组FT3、FT4 水平均明显低于观察组,差异有统计学意义(P < 0.05)。 见表 2。
表2 100 例备孕妇女补硒治疗后及孕后FT3、FT4、TSH变化()
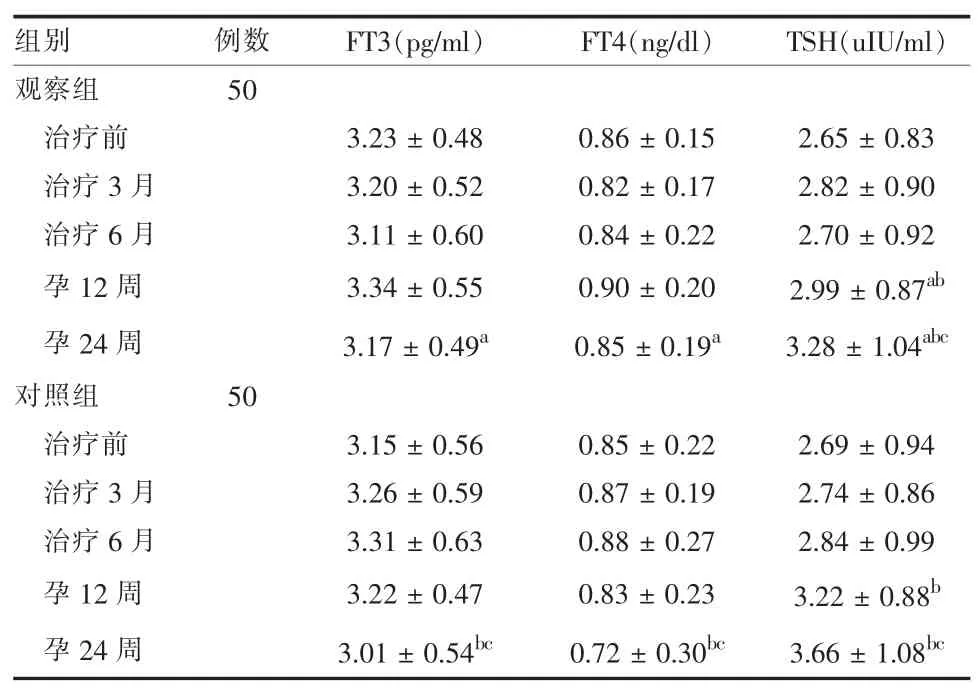
表2 100 例备孕妇女补硒治疗后及孕后FT3、FT4、TSH变化()
注:与对照组比较,aP < 0.05,与治疗前比较,bP < 0.05;与孕 12 周比较,cP < 0.05
组别 例数观察组 50治疗前治疗 3 月治疗 6 月孕12 周孕24 周对照组 50治疗前治疗 3 月治疗 6 月孕12 周孕24 周FT3(pg/ml) FT4(ng/dl)TSH(uIU/ml)3.23 ± 0.48 0.86 ± 0.15 3.20 ± 0.52 0.82 ± 0.17 2.65 ± 0.83 2.82 ± 0.90 3.11 ± 0.60 0.84 ± 0.22 2.70 ± 0.92 3.34 ± 0.55 0.90 ± 0.20 2.99 ± 0.87ab 3.17 ± 0.49a 0.85 ± 0.19a 3.28 ± 1.04abc 3.15 ± 0.56 0.85 ± 0.222.69 ± 0.94 3.26 ± 0.59 0.87 ± 0.19 2.74 ± 0.86 3.31 ± 0.63 0.88 ± 0.27 2.84 ± 0.99 3.22 ± 0.47 0.83 ± 0.23 3.01 ± 0.54bc 0.72 ± 0.30bc 3.22 ± 0.88b 3.66 ± 1.08bc
2.4 两组流产率比较 观察组的流产率低于对照组,差异有统计学意义(P <0.05)。 观察组的活产率高于对照组,差异有统计学意义(P <0.05)。见表3。
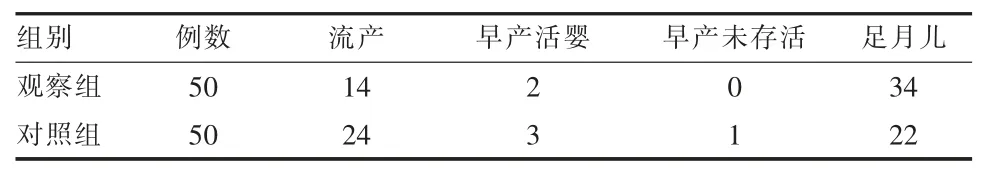
表3 两组妊娠结局比较
3 讨论
大量研究表明,对于甲功正常而甲状腺自身抗体阳性的孕妇而言,不仅流产、死胎等不良妊娠结局发生率要明显高于正常对照组,新生儿并发症的发生风险也要明显高于对照组[4-5]。 甲状腺自身抗体可以增加流产率及不良妊娠结局发生,主要有以下几方面原因:甲状腺自身抗体阳性患者可能本身就存在免疫紊乱,而异常的免疫状态可能会导致胚胎植入不稳定, 从而影响了胚胎的早期着床率,增加了流产风险;甲状腺自身抗体阳性的孕妇在孕期容易出现甲状腺功能减退, 从而影响胎儿生长发育,导致流产发生;甲状腺自身抗体可能会损伤胎盘,降低胎盘功能,从而导致不良妊娠结局发生[6]。因此寻求一种相对安全的降低患者自身抗体的方法尤为重要。
张梅香等[7]研究发现,对于单纯甲状腺过氧化物酶抗体阳性孕妇给予左甲状腺素钠治疗,发现孕期TSH 要低于对照组,其早产率及新生儿入院率均要明显低于对照组, 其TPOAb 水平明显低于对照组。 林婷等[8]对孕期甲状腺过氧化物酶抗体阳性的亚临床甲状腺功能减退症患者,给予口服硒酵母联合左甲状腺素钠, 可以有效降低患者的TSH 和TPOAb 水平,其流产、早产、胎儿窘迫及不良妊娠结局总发生率均要明显低于对照组。 硒能降低甲状腺过氧化物酶抗体水平, 考虑有以下几方面原因:硒参与调节甲状腺激素合成;硒能够维持氧化应激状态下甲状腺滤泡上皮细胞膜的完整性;硒在人体细胞免疫及体液免疫方面发挥着重要作用;硒可以减少超氧化物产生,增强机体抗氧化作用,减少自由基对甲状腺细胞的损伤[9]。研究表明,给试验组补充适量硒,其甲状腺自身抗体在治疗3 和6 个月均会出现不同程度的降低[10]。 本研究发现给予观察组每日补充200 μg 硒酵母胶囊,治疗3 个月时,观察组TPOAb 水平较治疗前明显下降, 治疗6 个月时,TPOAb 水平进一步下降。
考虑到补硒治疗至少需要3 到6 个月的时间,患者体内甲状腺自身抗体才能出现明显下降,为了降低患者的早期流产率,本研究在孕前半年开始补充适量硒酵母。 发现,即使患者在孕期停服硒酵母,该方法仍然可以明显降低患者的流产率。 结果显示,观察组的流产率明显低于对照组,其活产率要明显高于对照组,孕后甲功异常的发生率明显低于对照组。 同时发现孕后停服硒酵母后,观察组与对照组的甲状腺过氧化物酶抗体水平均随着孕周逐渐下降,到孕中晚期,观察组的甲状腺过氧化物酶抗体水平仍明显低于对照组,考虑可能与妊娠过程本身是一个免疫抑制过程有关,患者孕前抗体明显下降后,由于孕后的免疫抑制,抗体在孕期还会进一步下降。
综上所述,孕前补硒可以降低患者的甲状腺自身抗体,减少孕后甲功异常发生,降低流产率,提高活产率。

