维持性血液透析患者的骨代谢转换状况研究
毛旭东 江妍斐 盛骏骎 茅俊杰 王燕 周颖
1.复旦大学附属中山医院徐汇医院全科,上海 200031
2.复旦大学附属中山医院徐汇医院内分泌科,上海 200031
3.复旦大学附属中山医院徐汇医院肾内科,上海 200031
4.复旦大学附属中山医院徐汇医院呼吸科,上海 200031
慢性肾脏病(chronic kidney disease,CKD)在中国成年人群中的患病率高达10.8%[1],CKD患者中约有2%的患者会进入终末期肾脏病(end stage renal disease,ESRD)阶段,而维持性血液透析 (maintenance hemodialysis,MHD)是ESRD患者最主要的治疗方式,随着透析患者生存期的延长,常存在慢性肾脏病-矿物质和骨代谢紊乱(chronic kidney disease-mineral and bone disorder,CKD-MBD)并发症。研究证实,CKD及MHD患者普遍存在不同程度的骨密度减低[2],而且随着血液净化技术的不断完善,透析患者的透龄增加,生存期延长,骨质疏松发生率也随之增加。因此,早期简单有效地识别MHD骨代谢状况、及时进行干预治疗降低骨折发生率是改善MHD患者生活质量及预后的重要手段。骨活检是诊断的金指标[3-4],但因其有创性,临床应用局限,本研究通过各项生化指标的检测来了解维持性血透患者的骨代谢状况,有助于根据骨代谢来区分CKD-MBD,及时进行干预治疗,改善MHD患者的生活质量和预后。
1 资料与方法
1.1 一般资料
2019年1月至2020年1月在我院肾内科血液透析室进行规律性血透的144例尿毒症患者中随机抽样选取77例,其中男46例(55.8%)、女31例(44.2%);平均年龄(71.79±14.43)岁,血透病程(2.36±3.09)年,排除标准:肝硬化、恶性肿瘤、甲状腺功能亢进/减退、皮质醇激素服用者。其中12例在50岁以后有新发骨折史,入组患者或其家属均签署知情同意书。
1.2 仪器和材料
抽取患者空腹血清,采集静脉血用全自动生化仪测定空腹血糖(FBG)、血钙(Ca)、血磷(P)、血肌酐(Cr)、尿素氮(BUN)、血碱性磷酸酶(ALP)、肝功能。甲状旁腺素(PTH)、降钙素(CT)用Autoblo分析仪化学发光法测定。β-胶原特殊序列(β-CIX)、骨钙素N端(N-MID)采用Roche cobas e 411分析仪罗氏诊断产品电化学发光法,血液透析仪采用金宝AK96,威高DBB-27C。
1.3 统计学处理
计数资料正态分布以均数±标准差表示,方差齐则采用多组间均数ANOVA方差分析,两组间均数比较用SNK法,P<0.05为差异有统计学意义。非正态分布的定量资料以中位数(四分位间距)表示,采用秩和检验,率的比较采用R×C卡方检验,P<0.05表示差异有统计学意义,统计学处理使用SPSS 18.0完成。
2 结果
2.1 患者的临床资料
患者的血红蛋白为(99.130±17.922) g/L,白蛋白为(34.148±5.027) g/L,肌酐为(602.290±329.986) μmol/L,β-微球蛋白为(30.205±12.375) mg/L,肾小球滤过率为(10.384±3.324) mL/min,钙为(2.271±0.231) mmol/L,磷为(1.469±0.683) mmol/L,钙磷乘积为(3.312±1.526) U/L,骨钙素为(38.712±38.010) ng/mL,甲状旁腺素为(267.340±350.044) pg/mL,骨钙素N端为(93.707±74.201) ng/mL,Ⅰ型胶原羧基端肽交联为(1.723±1.000)ng/mL。
2.2 甲状旁腺素分组比较
研究组分成3组,A组:PTH<150 pg/mL,B组:150 pg/mL≤PTH<300 pg/mL,C组:PTH≥300 pg/mL。3组组间比较结果年龄、血肌酐、血β-微球蛋白、肾小球滤过率、血磷、钙磷乘积、骨钙素、N-MID、β-CTX均有显著差异。β-CTX、N-MID、BGP、钙磷乘积、血磷、血β-微球蛋白各值A组 表1 甲状旁腺素分组临床资料比较 根据四分位法将β-CTX分为甲组(β-CTX≤1.012 ng/mL)、乙组(1.012 ng/mL<β-CTX≤1.485 ng/mL)、丙组(1.485 ng/mL<β-CTX≤2.145 ng/mL)、丁组(β-CTX>2.145 ng/mL)4组。4组β-CTX均数分别为(0.725±0.225) ng/mL、(1.264±0.136) ng/mL、(1.699±0.184) ng/mL、(3.126±0.849) ng/mL。4组间肾小球滤过率、钙磷乘积、甲状旁腺素、骨钙素、N-MID均有显著差异,N-MID、骨钙素、甲状旁腺素各值丁组>丙组>乙组>甲组,肾小球滤过率丁组<丙组<乙组<甲组。各组资料比较见表2。 表2 Ⅰ型胶原羧基端肽交联分组临床资料比较 随着血液净化技术的发展,ESRD患者生存期延长,MHD患者人数正逐年递增,伴随的骨质疏松发生率也随之升高,骨质疏松症(osteoporosis,OP)是一种以骨量低下、骨微结构破坏导致骨脆性增加、易发生骨折为特征的全身性骨病,CKD-MBD伴低BMD是其常见的临床表现。2014年Malluche等[5]报道了81例 MHD 患者分别采用双能X线(DXA)和定量CT(QCT)检测BMD,结果显示33.3%的患者为骨质疏松。Barreto等[6]通过骨活检的方式对98例MHD患者进行研究,发现骨质疏松患病率为46%。由此可见,骨质疏松症是MHD患者的重要并发症之一。透析患者的骨质疏松性骨折发生率较高[7-9],美国肾脏数据库资料显示透析患者中心(髋骨和脊柱骨折)在65岁以上人群中发生率达每年48.4/1 000。 骨转换标志物是骨组织本身的代谢(分解与合成),分为骨形成标志物和骨吸收标志物,前者反映成骨细胞活性及骨形成状态,后者代表破骨细胞活性及骨吸收水平。在不同疾病状态时,血循环或尿液中的骨转换标志物水平会发生不同程度的变化,代表了全身骨骼代谢的动态状况[10-12]。这些标志物的测定有助于判断骨转换类型、预测骨丢失速率、评估骨折风险、了解病情进展、选择干预措施、监测药物疗效及依从性等,但骨生物标志物并不能预测骨密度[13]。本研究组维持性血液透析患者检测的甲状旁腺素均值为(267.34±350.00) pg/mL,骨代谢形成指标BGP[(38.712±38.01)ng/mL]和N-MID[(93.707±74.201)ng/mL]、骨吸收指标β-CTX[(1.723±1.000)ng/mL]均远高于文献报道的国内正常值(4.5±2.7) ng/mL、(30.1±7.9) ng/mL、(0.45±0.27) ng/mL[14],BGP、N-MID是反映骨形成的生化指标,BGP是一种维生素K依赖性蛋白,由成骨细胞产生,血循环中的浓度反映骨形成速率[15],BGP主要由肾脏排泄,故随着肾脏清除率的下降,使得血BGP呈上升趋势,检测它能早期发现肾性骨病。N-MID是全段骨钙素分解后的1/3片段,稳定性强,更准确反映骨形成状况。β-CTX是使用最为广泛的胶原降解标志物,是指南推荐的反映骨吸收敏感性较高的标志物[16]。本研究通过β-CTX、BGP、N-MID的检测结果,显示维持性血液透析患者总体上骨代谢转换活跃,骨流失十分明显。 目前几项关于CKD G5期患者血清PTH和骨折风险相关性的大型前瞻性研究的结论不一致,Coco等[17]对1 272例患者的研究提示低PTH均可导致骨折风险增加,一项包括40 538例CKD患者的研究示,PTH水平与骨折风险存在较弱的相关性[18],另有两项分别对4 952例和1 774例患者的研究则示无相关性[19],其他一些横断面研究也评估了PTH与骨折风险的相关性,但普遍得到阴性结果[20-21]。2003年KDOQI指南将PTH作为高转运性骨病和低转运性骨病的预测指标,确定CKD 5D患者PTH目标值为150~300 pg/mL。而2009年KDIGO 指南则依据患者临床终点事件(心血管死亡、骨折和全因死亡)来确定PTH目标值,将其定位参考上限的2~9倍。在PTH为 150~300 pg/mL的MHD患者中,有88%的骨活检为低转运骨病。另一项研究表明,PTH<150 pg/mL对低转运骨病的阳性预测值为83%,PTH>300 pg/mL对高骨转运骨病的阳性预测值为62%。本研究组将PTH高低分组,比较分析3组的骨代谢标志物,结果显示血磷、钙磷乘积、BGP、NMID、β-CTX均有显著差异。A组(PTH<150 pg/mL)BGP、N-MID、β-CTX显著小于B组(150 pg/mL≤PTH<300 pg/mL)和C组(PTH≥300 pg/mL),PTH值越高则骨代谢越活跃、钙磷代谢越异常、骨流失也越明显。钙磷代谢异常刺激FGF23(fibroblast growth factor23)分泌,升高的FGF-23通过下调1a羟化酶表达,减少活性维生素D合成,促使靶器官对活性维生素D抵抗,引发继发性甲状旁腺亢进(secondary hyperparathyroidism,SHPT),PTH大量分泌。高PTH通过激活RANKL/RAND系统,增加破骨细胞及成骨细胞活性,骨转化异常,体内反映骨代谢的标志物如β-CTX、BGP、N-MID的血清浓度升高,促进破骨细胞活性增强,导致骨吸收增加,骨密度进一步下降[16]。本研究从另一方面反映骨流失和PTH、钙磷代谢的密切正相关,即使在A组(PTH<150 pg/mL)中N-MID[(61.255±60.675)ng/mL]、β-CTX[(1.179±0.454)ng/mL]明显高于国内正常范围均值(30.1±7.9) ng/mL、(0.45±0.27) ng/mL[14],特别是后者更明显,即在理论上骨活检为低转运骨病占比最高的A组骨代谢仍较活跃,远较正常人群骨流失严重,低转运骨病并不代表骨转换活跃程度低,也需要积极抑制骨流失,减少骨量下降。 I型胶原占骨有机质的90%以上,并主要在骨中合成,骨更新时I型胶原被降解,短肽片段进入血液, 胶原降解标志物β-CTX相对分子质量约为1 000,反映了破骨细胞骨吸收活性[22-24]。本研究根据四分位法将β-CTX分为4组,由低到高依次为甲组、乙组、丙组、丁组,代表骨流失的不同程度。结果示4组间肾小球滤过率、钙磷乘积、甲状旁腺素、骨钙素、N-MID均有显著差异,随着β-CTX的升高,即骨流失的加重,钙磷乘积、甲状旁腺素、骨钙素、N-MID均增加,肾小球滤过率则降低。在β-CTX值最高的丁组肾小球滤过率最低、PTH也最高,通过分级有助于了解骨流失的不同程度,从而治疗更有针对性。 本研究通过将PTH、β-CTX分别分组来观察维持性血液透析患者的骨代谢状态,随着PTH升高,各项骨转换标志物增高,骨转换趋向活跃,骨流失增加。而在高骨代谢状态下,PTH也处在高水平,肾小球滤过率也较低,随着骨量流失的累积,骨密度下降,最终易导致骨质疏松性骨折。故在维持性血液透析患者人群中需加强监测骨转换标志物,特别是重视相对低PTH水平的低转运骨患者群的骨流失,降低低转运骨病的骨代谢转换活跃度,同时根据骨流失状况分级,最终减少维持性血液透析人群的骨质疏松骨折率。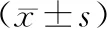
2.3 Ⅰ型胶原羧基端肽交联分组比较
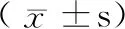
3 讨论

