早期肠内营养联合综合护理用于脑外伤昏迷患者的效果分析
董海丹 龚佑红 彭建忠
湖北省罗田县人民医院 438600
脑外伤多是由于颅脑因外物撞击而致,头部可见明显的创伤,对患者感觉、听觉和视觉均可造成相应的影响,在临床治疗中十分常见与多发[1]。脑外伤而致昏迷的情况也比较多见,此时患者通常会存在相应的意识障碍,并且无法进食,在昏迷期往往会随着热量和能量的消耗而产生营养不良现象,导致患者抵抗力下降,加重病情发展,危及其生命安全[2]。因此,如何保障患者昏迷期的营养供给对其治疗效果有着重要意义。目前,肠内营养支持是临床对昏迷患者补充营养的主要方法,以确保患者所需热量及能量,最大限度降低并发症和病死率。为此,本文特对早期肠内营养护理用于脑外伤昏迷患者的有效性进行了分析,现将结果报道如下。
1 资料与方法
1.1 一般资料 择取2019年9月—2020年8月我院接诊的脑外伤昏迷患者58例,按接诊的先后顺序分为对照组和观察组,每组29例。对照组中男17例,女12例;年龄21~68岁,平均年龄(39.37±5.14)岁;致伤原因:车祸伤17例、跌坠伤7例、暴力伤5例。观察组男18例,女11例;年龄22~68岁,平均年龄(40.06±5.21)岁;致伤原因:车祸伤16例、跌坠伤8例、暴力伤5例。入选标准:均达到脑外伤临床确诊标准,并存在昏迷和意识障碍[3];患者家属均对本研究知情且同意参与研究,并签署知情同意书。剔除标准:合并凝血功能障碍,胃肠道疾病,恶性肿瘤,感染性疾病,全身代谢性疾病及心、脑、肝、肾等重要器官严重疾病者。两组患者一般资料比较差异无显著性(P>0.05),具可比性。
1.2 方法 对照组进行常规营养护理,即开通静脉通路,给予患者氨基酸、葡萄糖和电解质等按比例配置好的营养液静脉输注,1周后给予置管进行鼻饲肠内营养供给。观察组进行早期肠内营养护理,具体措施如下:(1)置管:脑外伤昏迷患者由于无意识,因此不能有效配合置管,在置管时需两位及以上护理人员完成。置管前清理患者口、鼻内异物,将患者气道内痰液冲洗干净;应用型号CH10的螺旋鼻肠管在接诊48h内对患者完成置管[3]。置管时一位护理人员将患者头部适当抬高,一位护理人员由咽喉部缓慢置管于胃部,注意防止气道软组织受损。 (2)营养物质供给:将配置好的营养液加温至与人体温度相近后(通常为37℃左右)进行供给,以免造成肠痉挛等并发症。术后24h后确定患者生命体征无异常后先供给葡萄糖和电解质,后续逐渐过渡至肠内营养的商品制剂,初始用量为40ml,匀速滴入,慢慢增至60~80ml,总量控制在100ml左右,浓度由低至高,可通过静脉适当补充不足部分[4]。术后10~12d逐渐减少供给剂量,或视病情状况停止供给。每次供给营养物质时需先用温开水冲管,以防止管道堵塞。 (3)加强病情观察:全程密切观察监测患者生命体征情况,如血压、脉搏、体温、心率、呼吸、瞳孔和面色等,一旦发现异常需及时汇报主治医师。加强查看或消除患者口、鼻内分泌物,防止误吸引发窒息,必要时可进行吸痰处理。(4)管道护理:患者放置胃管期间需回收胃液,仔细观察分析胃液性质、量和颜色,并做好相应的记录。(5)口腔护理:在进行鼻饲时患者只能通过口腔呼吸,极易出现舌苔干燥和唾液减少等现象,因此需加强口腔护理工作,每日给予3次口腔护理,以防止发生感染情况。进行鼻饲前需确保胃管有效置入胃部,并控制好营养液温度,供给营养液时需观察患者情况,若发生异常症状需立即停止。(6)肠内营养基础护理:在进行营养液输入时需控制好营养液的浓度、用量及输入速度,必须由稀至稠、由少至多,并根患者具体情况随时调整浓度、用量和滴速。实施鼻饲后1h内不可进行吸痰操作,以免发生胃内容物反流。密切监测患者胃肠道耐受情况,若出现胃潴留症状需及时停止鼻饲养并实施相应的胃肠减压措施,以确保肠内营养效果。(7) 康复训练:待患者病情稳定后尽早开展功能康复训练,如语言和运动的康复训练,通过定时播放音乐、电视节目等来刺激患者听觉和语言;通过被动活动上下肢等来刺激其触觉,帮助肢体功能恢复,同时防止压疮。
1.3 观察指标 观察对比两组护理前后白蛋白、前白蛋白和转铁蛋白等营养指标改善情况以及并发症发生情况。营养指标:分别抽取两组静脉血应用全自动生化分析仪器进行检测,型号为HITACHI7080,白蛋白应用甲酚绿法检测;前白蛋白应用免疫透射比浊法检测;转铁蛋白应用放射性免疫法检测。

2 结果
2.1 两组护理前后相关营养指标改善情况对比 护理前两组患者白蛋白、前白蛋白和转铁蛋白等营养指标水平对比差异无显著性(P>0.05),护理后观察组患者上述指标均高于对照组,差异均有显著性(P<0.05),见表1。

表1 两组护理前后相关营养指标改善情况对比
2.2 两组患者并发症发生情况对比 患者常见并发症包括感染、胃出血、腹泻等,观察组并发症发生率为3.45%,低于对照组的17.24%,组间对比差异具显著性(χ2=8.681,P<0.05),见表2。
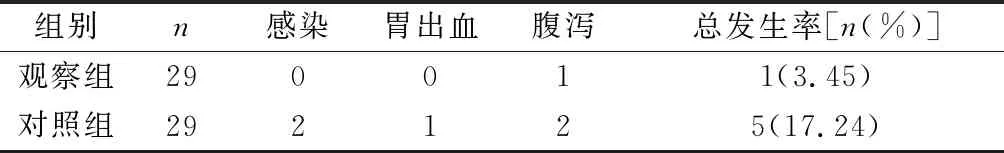
表2 两组患者并发症发生情况对比
3 讨论
脑外伤是临床治疗中的常见及多发疾病之一,通常对患者神经功能会造成严重影响,易引发昏迷或谵妄症等[5]。因脑外伤而致昏迷的发生率极高,而发生昏迷的患者由于不能自主进食,极易使机体出现应激状态,影响机体分解代谢,从而导致脱水和水电解质紊乱等,甚至死亡[6],因此,确保脑外伤昏迷患者营养需求具有重要意义。
杨楠学者在研究中通过对脑外伤昏迷患者应用早期肠内营养护理取得理想效果,结果显示,实验组患者相关营养指标改善情况、总体预后情况等明显优于常规护理的对照组,不良反应发生率明显低于参照组,差异均具有显著性(P<0.05),提示:早期肠内营养护理对改善患者营养状态具有较高的应用价值[3]。本文结果与之相符,护理后观察组患者前白蛋白、前白蛋白和转铁蛋白等营养指标水平均高于对照组;并发症发生率低于对照组,组间对比差异均具显著性(P<0.05)。由此可见,通过早期肠内营养可最大限度确保患者营养供给,防止机体免疫力降低,对促进其机体康复及预后效果均有重要意义。早期肠内营养护理具有较多的优势:首先,此方式是按照患者个体情况而配置营养液,可满足患者机体所需的各种营养,确保机体正常运转;其次此方式将肠管置于胃部,作用更为直接快速,更有利于营养液被肠胃吸收,不会因体液循环而浪费;再者,通过早期肠内营养护理还可加速机体代谢,平衡营养并改善机体氮平衡,从而促进病情稳定,防止或降低脑出血发生概率;此外,如果对有消化系统疾病者应用早期肠内营养还有利于缓解其肠胃不适症状,增强肠胃功能。早期肠内营养护理可在为患者提供充足养分的同时刺激胃蛋白酶和胃酸释放,有利于修复胃黏膜,促进胃肠黏膜血液循环,从而使患者营养状况得以保障,进而避免免疫能力下降,最终降低感染等并发症发生,确保了临床护理质量[7-8]。
由上述所得,对脑外伤昏迷患者进行早期肠内营养护理效果确切,更有利于改善患者营养状况,降低并发症发生率,从而增强机体抵抗能力,促进病情康复,值得临床推广应用。

