原发性闭角型青光眼患者超声乳化联合房角分离术后发生恶性青光眼的影响因素
曹琳
(淅川县人民医院 眼科,河南 南阳 474450)
原发性闭角型青光眼(primary angle closure glaucoma,PACG)是青光眼较为常见的类型,随着病情进展,眼底损伤严重,严重者可致盲,需有效控制眼压,提高患者视觉质量。目前,临床治疗多采用外科手术,其中超声乳化联合房角分离术(phacoemulsification combined with goniosynechialysis,Phaco+GSL)具有手术切口小、视力恢复快、并发症少等优势,临床应用较广[1]。但是由于眼球结构被改变,部分患者仍可出现相关并发症,其中恶性青光眼(malignant glaucoma,MG)是较为严重的一种,对眼部危害较大,病情发展迅速,随时可能失去光明,且其发病原因尚不明确,因而积极寻找术后导致患者发生MG相关危险因素具有重要意义[2-3]。本研究旨在探讨PACG行Phaco+GSL后发生MG的影响因素。
1 资料与方法
1.1 一般资料选取2019年11月至2020年11月淅川县人民医院行Phaco+GSL后发生MG的50例PACG患者作为发生组,另收集同期行Phaco+GSL后未发生MG的50例PACG患者作为未发生组。本研究经淅川县人民医院医学伦理委员会批准。
1.2 选取标准(1)纳入标准:①符合PACG相关诊断标准[4];②晶状体核硬度≥2级;③视力>0.1;④临床资料完整。(2)排除标准:①开角型青光眼、新生血管性青光眼、外伤性青光眼;②视网膜脱离、糖尿病性视网膜病变;③双眼发病;④慢性闭角型青光眼晚期。
1.3 MG评估方法患者均行Phaco+GSL治疗,术后随访6个月,参照《临床青光眼(第二版)》[5]评估MG发生情况,若满足以下任何1项均可判断为发生MG:(1)术后眼压升高、前房持续变浅甚至消失,虹膜周切口通畅;(2)局部滴用缩瞳剂无效或加重,全身使用高渗剂可缓解症状,局部滴用睫状肌麻痹剂有效;(3)眼部A/B型超声检查发现中央前房变浅、后房消失、玻璃体腔内有水囊形成。
1.4 临床资料收集查阅资料统计患者性别、年龄、合并症、PACG类型、房角结构(完全关闭、未完全关闭)、眼轴长度(axial length,AL)、前房深度(anterior chamber depth,ACD)、晶状体厚度(lens thickness,LT)、晶状体相对位置、术前眼压(intraocular pressure,IOP)。其中采用美国Ocular反射式房角镜检查房角结构,参照《眼科学(第八版)》[6]中相关标准根据Scheie前房角分类法将房角分为宽窄2种类型。当4个象限房角全部为窄Ⅳ时(动态下可观察到Schwalbe线,看不到小梁)则为房角完全关闭,其余情况(窄Ⅰ为转动前房角镜或加压眼球时,可观察到Schwalbe线、小梁后部、巩膜突及部分睫状体带;窄Ⅱ为可见Schwalbe线、小梁后部及巩膜突,但不能观察到睫状体带;窄Ⅲ为能观察到前部小梁,宽角为在眼球处于原位时可观察到房角的全部结构,且周边部虹膜比较平坦)均为房角未完全关闭。采用专用A/B型超声仪(SDK/180/A.B,成都视达康医疗科技有限公司)检测AL、ACD、LT,探头频率为脉冲式10 MHz,并使角膜面与探头垂直,自动检测10次,取平均值。采用LOWE系数来表示晶状体相对位置,LOWE系数主要通过A超检测前房深度数值获得(前房深度数值包括角膜厚度),由于角膜中央厚度正常值为500~570 μm,故减去500 μm得到最终前房深度。采用Goldmann眼压计(英国凯乐Keeler)检测IOP,由同一医生反复检测3次,取平均值。LOWE系数计算公式如下:
α=(d+δ1/2)/δ2。
式中:α为LOWE系数;d为ACD,单位为μm;δ1为LT,单位为μm;δ2为AL,单位为μm。
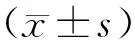
2 结果
2.1 基线资料发生组女性占比、年龄、AL、LT均低于未发生组,术前IOP高于未发生组,差异有统计学意义(P<0.05);组间其他基线资料比较,差异无统计学意义(P>0.05)。见表1。
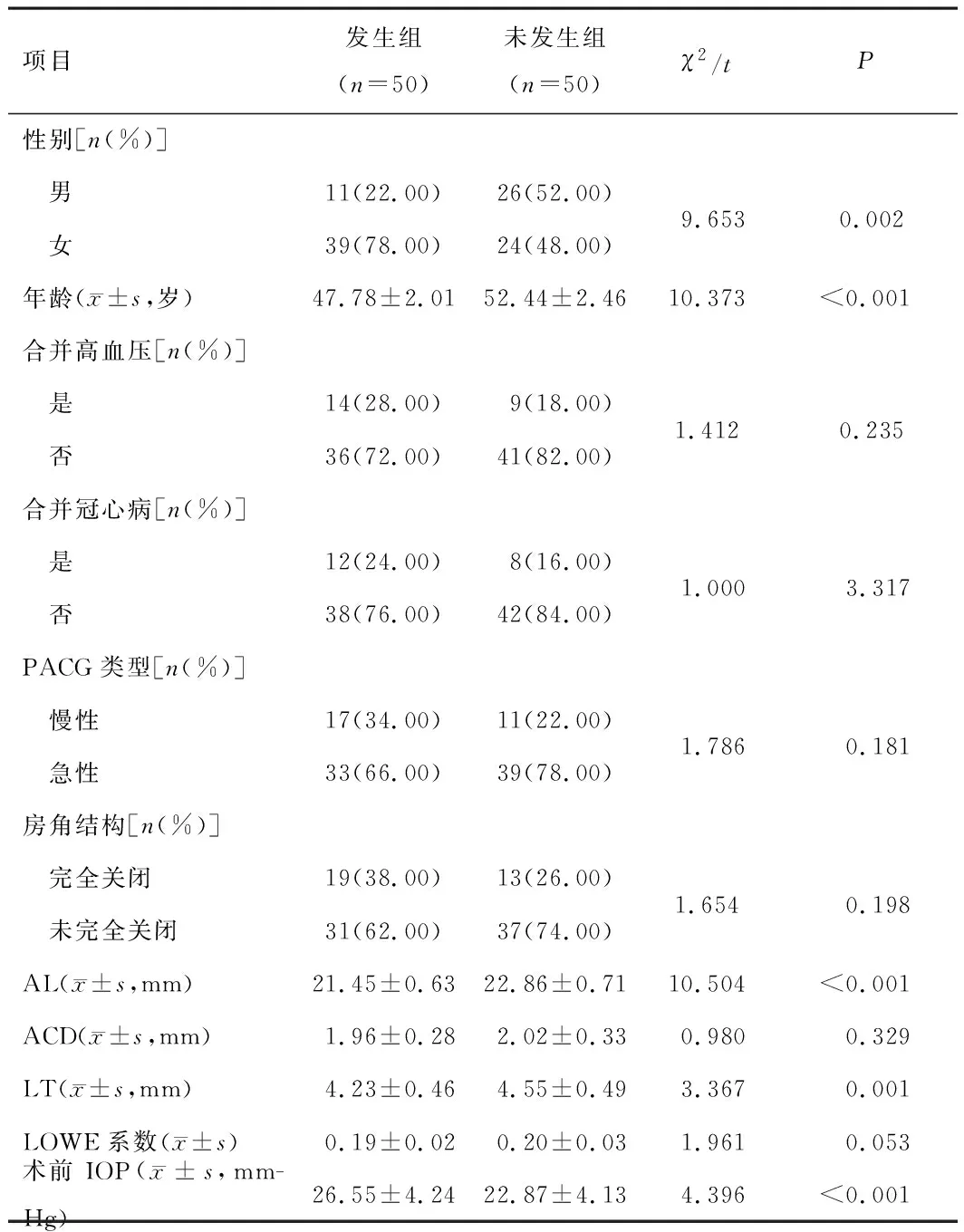
表1 两组患者基线资料比较
2.2 PACG患者Phaco+GSL后发生MG的影响因素的回归分析将基线资料分析结果得到可能作为影响因素的二分类变量及连续变量作为自变量,并对自变量说明赋值(见表2),将 PACG患者Phaco+GSL后MG发生情况作为因变量(1=发生,0=未发生),经二元回归分析后将2.1中比较结果P放宽至<0.2,纳入符合条件的变量(PACG类型、房角结构、LOWE系数),建立多因素logistic回归模型,在校正各个变量之间的影响后,结果显示女性、年龄较小、AL及LT值较低、术前IOP较高均是PACG患者Phaco+GSL后发生MG的影响因素(OR>1,P<0.05)。见表3。
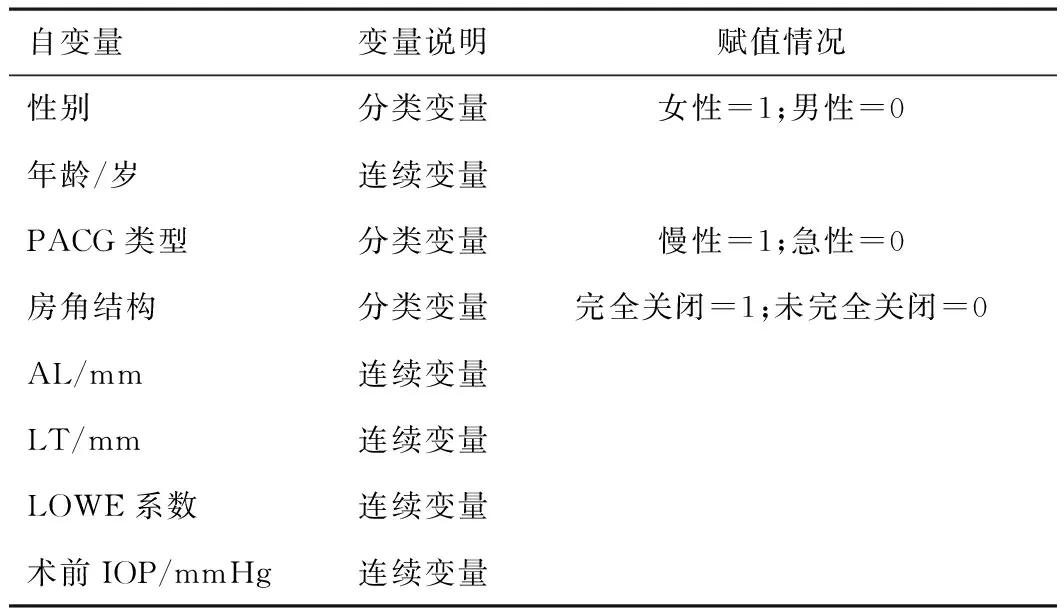
表2 赋值说明
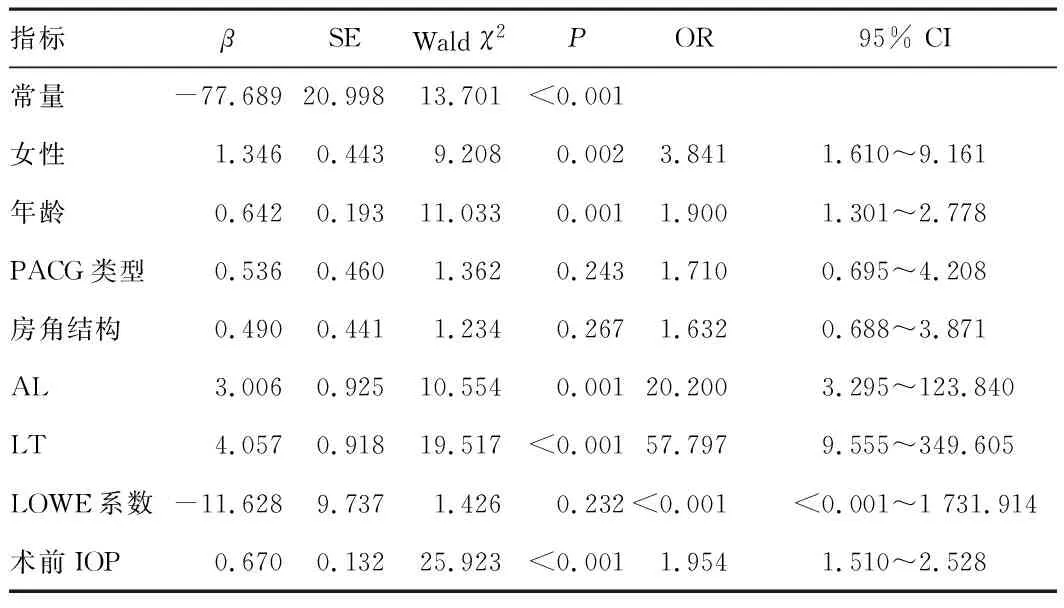
表3 PACG患者Phaco+GSL后发生MG影响因素的多因素回归分析结果
3 讨论
MG是PACG术后较为严重的一种并发症,发生的时间不定,可术后即刻发生,也可术后数月发生。MG一旦发生后病情进展较快,即使经过积极处理,大多数患者仍难获得满意的视力,且导致MG发生的因素较多,因而及时了解导致MG的相关因素对预防疾病发生具有一定的意义。
本研究多元素logistic回归分析结果显示,女性、年龄较小、AL及LT值较低、术前IOP较高均是PACG患者Phaco+GSL后发生MG的影响因素。逐步分析其原因如下。(1)女性。主要是由于女性晶体位置比男性更靠前,导致女性比男性前房浅,因而女性比男性睫状体与晶体赤道部之间空间更窄,发生睫状体晶体阻滞的危险性更高,而睫状体晶体阻滞可引起睫状体水肿、前旋,与晶体相近甚至相贴,导致睫状突分泌的房水无法向前流,而逆流至玻璃体,进而发生MG。因而对于女性PACG患者Phaco+GSL后需加强监测,术前评估MG发生的风险,及时进行有效的干预。(2)年龄较小。年轻人的新陈代谢较快,术后眼内炎症反应较重,易导致睫状体水肿,进而引起睫状环阻滞或炎症物质在晶状体赤道部与睫状体之间形成渗出膜,阻碍房水向前流动,引起房水逆流,间接使前房变短,而后逆流加剧,形成恶性循环,进而诱发MG[7-8]。因而,对年龄相对较小者行Phaco+GSL后需持续性监测眼部情况,避免发生MG。(3)AL值较低。眼轴短可导致房水错向流动,玻璃体肿胀使晶体虹膜隔前移,引起前房变浅,房水难以排出,形成恶性循环,进而发生MG[9]。因而在行Phaco+GSL术前需完善眼部检查,对AL值较低者需加强防控,以此降低MG的发生率。(4)LT值较低。行Phaco+GSL术中需放出房水,且使组织间位置发生改变,当晶状体较小时,晶体移动的空间相对较大,运动难以缓冲,易导致术后睫状环向前脱位,诱发MG[10]。针对LT值较低者应加强眼部监测及预防,降低术后MG的风险。(5)术前IOP较高。持续性的高IOP可对眼内组织产生不可逆的损伤,IOP越高、持续时间越长,视功能的损害越严重[11]。高IOP可造成晶状体向前脱落移位,导致睫状环阻滞,因而处于高IOP下行Phaco+GSL,易发生MG[12]。因而,术前尽量采用药物控制眼压或行房水穿刺降低眼压,避免术后MG的发生。此外,不同房角结构的PACG患者发生MG的风险有差异。其原因可能是完全闭合性的房角结构可导致房水流出困难,致眼压升高,进而引起MG的风险较高。但是本研究中完全闭合性与未完全关闭的PACG患者Phaco+GSL后发生MG的风险相似。其原因可能是本研究选择的样本量相对较小,进而导致研究结果可能存在偏倚,也可能是术中均打开了房角,使房水正常流通,导致发生术后MG的风险降低。因而可扩大样本量,以此进行深入研究,不断完善本研究,为临床干预提供参考依据。
综上所述,女性、年龄较小、AL及LT值较低、术前IOP较高的PACG患者Phaco+GSL后发生MG的风险较高,临床工作者可针对性进行干预(如加强监测、术前控制眼压等),以降低MG的发生率。

