以康复为主的优质护理在慢性阻塞性肺疾病合并肺结核患者拔管后的应用效果
王翠花
(濮阳市第五人民医院 呼吸内科,河南 濮阳 457000)
慢性阻塞性肺疾病死亡率高,预后差,发生率逐渐上升[1]。肺结核也是常见的呼吸系统疾病之一,合并慢性阻塞性肺疾病会增加治疗的难度以及病死率。因此,慢性阻塞性肺疾病合并肺结核的治疗效果以及护理干预方式成为了临床研究的热点。仅依靠治疗并不能有效改善患者的肺功能[2]。此类患者的肺功能会逐渐衰退,最终影响自身的健康和生活质量。本研究探讨以康复为主的优质护理在慢性阻塞性肺疾病合并肺结核患者拔管后的应用效果。
1 资料与方法
1.1 一般资料选取2018年2—12月濮阳市第五人民医院收治的98例慢性阻塞性肺疾病并肺结核患者。以随机数表法将98例患者分成对照组和观察组。其中,对照组男女比例为26∶23,年龄54~77岁,平均(64.84±3.21)岁。观察组男女比例25∶24,年龄55~76岁,平均(64.53±3.02)岁。两组患者一般资料均衡可比(P>0.05)。本研究经医院医学伦理委员会审批通过,且患者及家属知晓本研究目的并签署知情同意书。
1.2 选取标准(1)纳入标准:①符合慢性阻塞性肺疾病合并肺结核的诊断标准;②慢性阻塞性肺疾病处于稳定期;③可长期接受随访;④拔除气管插管后。(2)排除标准:①精神障碍;②伴有心、脑、肝等器官严重疾病;③慢性阻塞性肺疾病急性加重期或其他肺部疾病。
1.3 干预方法
1.3.1对照组 遵医嘱给予患者常规治疗,如平喘、解痉、抗感染、抗结核、化痰、吸氧等。给予患者常规护理,包括一般宣教、用药指导、饮食指导、心理护理等。
1.3.2观察组 在与对照组相同护理措施的基础上,给予观察组患者以康复为主的优质护理,具体如下。(1)全面评估:入院后即对患者开展全面评估,了解患者的既往史、现病史、个人史、疾病了解程度、药物史、过敏史等,结合临床影像学检查评估患者的病情程度以及可能诱发疾病的因素。(2)呼吸道护理:①每日早晨询问患者排痰情况,鼓励能够自主排痰者自主排痰,嘱患者多饮水,每日饮水量约为1 500 mL,指导正确的咳嗽、深呼吸方式以促进排痰,每日定期对不能自主排痰者进行雾化吸入并做吸痰处理;②嘱患者禁烟,远离空气质量不佳的场所,天气欠佳时避免外出,减少刺激,日常做好保暖。(3)氧气护理:多以鼻导管持续低流量吸氧,氧流量1~2 L·min-1,严重缺氧者取身体前倾位,辅助呼吸。(4)体位护理:取半坐卧位或坐位,保持头、肩、颈在同一平面,每2 h调整1次体位,辅以翻身叩背,每日用温水擦浴,适当按摩受压处皮肤,保证床铺整洁,加强营养补充。(5)饮食护理:摄入高蛋白、高热量、高维生素食物,避免摄入高胆固醇、高脂肪、生冷、辛辣等食物,控制钠摄入量,保证食物清淡、易消化,避免食用易产气的食物。(6)环境护理:控制温度为20 ℃左右,湿度为60%左右,上下午各通风1次,每次通风时间在30 min内,在窗台摆放绿色花卉,调整室内色调。(7)呼吸康复训练:以缩唇式呼吸、膈式呼吸或腹式呼吸为主。缩唇式呼吸需要患者闭嘴经鼻吸气,嘴唇呈吹口哨样缓慢呼气,同时收缩腹部,吸呼比为1∶2或1∶3,每组10下,连续3组,每次间隔1 min,每日3次。膈式呼吸或腹式呼吸需要患者呈立位、平卧位、半卧位,两手分别放置于前胸和上腹部,通过鼻子缓慢吸气,使膈肌最大程度下降,腹肌松弛,腹部凸出,手感到腹部向上抬起,呼气时用口呼出,腹肌收缩,膈肌松弛,膈肌随着腹腔内压增加而上抬,推动肺部气体排出,手感到腹部下降,每组10下,连续3组,每组间隔1 min,每日3次。(8)运动训练:待患者生命体征平稳后,从体位护理、被动护理逐渐过渡至主动护理,运动强度从第1级逐渐过渡到第3级。第1级:床边伸肘和被动床上踏车运动。第2级:床边伸膝运动、床上主动踏车训练、拉伸起坐运动。第3级:哑铃、主动踏车、拱桥运动。床边伸肘:取平卧位,一侧肘关节屈曲,使手部靠近肩关节,一侧肘关节平伸,每次15组,每日3次。被动床上踏车运动:模拟双脚下踩自行车踏板,做骑车运动,每次10 min,每日3次。床上主动踏车训练:双脚放置踏车仪器上,主动行踩踏运动,每次5 min,每日3次。床边伸膝运动:取平卧位,小腿于床边自然下垂,保持膝关节屈曲,实施膝关节屈曲和伸展运动,每次10组,每日2次。拉伸起坐运动:双手扶住床边,靠手部和腰部力量坐起,维持5s后躺平,循环训练,每次10组,每日3次。哑铃:结合患者上肢力量选取哑铃质量,两手握住哑铃,双臂自然下垂并上举呈100°,缓慢放置原位,每次10组,每日3次。主动踏车:屈膝抬高双腿,于空中行主动踏车运动,每次5 min,每日3次。拱桥运动:呈仰卧位,双足底平榻于地面上,膝关节屈曲使臀部约高于床面10 cm,每次10组,每日3次。
1.4 观察指标
1.4.1肺功能 包括用力肺活量(forced vital capacity,FVC)、第1秒用力呼气容积(forced expiratory volume in one second,FEV1)以及最大呼气流量(maximal expiratory flow,MEF),分别于干预前、干预4周后检测。
1.4.2生活质量 分别于干预前、干预4周后采用健康调查简表(the MOS item short from health survey,SF-36)评估患者的生活质量。该量表包括精神状态、心理状态、躯体疼痛以及社会功能等维度,每项分值均为100分,得分越高表示生活质量越好。
1.4.3动脉血气指标 包括动脉血氧分压(partial pressure of oxygen in arterial blood,PaO2)、动脉血二氧化碳分压(partial pressure of carbon dioxide in arterial blood,PaCO2)以及pH值,分别于干预前、干预24 h后检测。
1.4.4心理状态 分别于干预前、干预4周后采用抑郁自评量表(self-rating depression scale,SDS)、焦虑自评量表(self-rating anxiety scale,SAS)评估患者的心理状态。这2个量表总分均为100分,临界值为50分,得分越低表示心理状态越好。
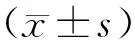
2 结果
2.1 肺功能干预前观察组的肺功能指标与对照组比较,差异无统计学意义(P>0.05)。干预4周后,两组FVC、FEV1、MEF均高于干预前,观察组FVC、FEV1、MEF高于对照组(P<0.05)。见表1。
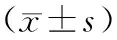
表1 两组干预前后肺功能比较
2.2 生活质量干预前,观察组各项生活质量评分与对照组比较,差异无统计学意义(P>0.05);干预4周后,两组各项生活质量评分均高于干预前,观察组高于对照组(P<0.05)。见表2。
2.3 动脉血气指标干预前,两组PaO2、PaCO2以及pH值比较,差异无统计学意义(P>0.05);干预24 h后,两组PaO2、pH值高于干预前,两组PaCO2低于干预前(P<0.05);干预24 h后,观察组PaO2、pH值高于对照组,观察组PaCO2低于对照组(P<0.05)。见表3。
2.4 心理状态干预前,对照组和观察组各心理状态评分差异无统计学意义(P>0.05)。干预4周后,两组SAS评分、SDS评分均高于干预前,观察组高于对照组(P<0.05)。见表4。
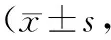
表2 两组干预前后生活质量评分比较分)
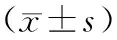
表3 两组干预前后动脉血气指标比较
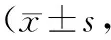
表4 两组干预前后心理状态评分比较分)
3 讨论
慢性阻塞性肺疾病以进行性、持续性气流受限为主要的临床特征[3],常表现为胸闷、气促、咳嗽、呼吸困难等,随着病情的加重,患者的肺功能受到严重的损伤[6]。肺结核是结核分枝杆菌感染肺部引起的一种慢性呼吸系统传染病,早期临床症状不明显,易延误病情。该病的临床特点不明显,增加诊断难度。随着病情的进展,肺结核患者会出现咯血、咳嗽、咳痰等情况,部分患者还存在食欲不佳、疲乏、体质量降低、盗汗、发热、气短、胸痛等表现。慢性阻塞性肺疾病合并肺结核患者的肺功能会受到严重的影响,也会增加治疗的难度。由于常规的护理干预只重视患者的病情控制情况,仅依靠临床对症治疗对肺功能的改善效果欠佳。因此,寻找有效的康复护理方式尤为重要。
康复锻炼是针对慢性阻塞性肺疾病合并肺结核患者必要的临床干预模式。其重点关注患者的肺功能改善情况,以提升患者诊疗后续的生存质量为主。康复锻炼在改善病情的基础上帮助患者更加舒适的生活,保持乐观的心态。通过长期、规律、合理的运动以及呼吸方式来改善肺功能以及呼吸的耐受性,逐步改善病情[4-5]。康复锻练可以提升患者的肌肉力量以及呼吸肌肌力,从而改善通气功能。气管拔管后的康复护理以患者为中心,以家属为协助,充分注重拔管后患者的肺功能[6]。该护理模式以全面、科学的护理内容来调动患者的护理潜能和康复的积极性,促进肺功能的恢复。在康复护理下,正确的呼吸、排痰能够提升胸廓顺应性,加强膈肌收缩力,维持呼吸道的通畅性,改善肺部通气量,从而延缓病情进展[7]。在本研究中,两组干预后肺功能、生活质量、动脉血气指标以及心理状态均有所改善,但观察组上述各项指标的改善情况优于对照组。与常规护理比较,拔管后实施以康复为主的优质护理更能改善患者的肺功能、动脉血气指标和不良情绪以及提高生活质量。
慢性阻塞性肺疾病并肺结核患者在拔除气管插管后,接受以康复为主的优质护理有助于提高肺功能和生活质量,改善病情,缓解不良情绪。

