某教学医院新建综合ICU连续三年医院感染目标性监测及其危险因素
王 云,管子姝,盛 波,闫 萍
(安徽省第二人民医院医院感染管理科,安徽 合肥 230041)
综合重症监护病房(intensive care unit, ICU)是医院高危患者集中的科室,由于患者病情重,一般情况较差,以及较多的侵入性操作,医院感染发病率较高,是导致ICU患者死亡的重要原因[1]。ICU是医院感染监测的重点科室。对ICU开展医院感染目标性监测,可以准确了解ICU的医院感染情况,从而采取针对性的干预措施,是预防与控制医院感染的一种科学和有效的方法[2]。目前国内发表的文献中少有对医院新建综合ICU开展医院感染目标性监测及危险因素的分析。本研究对2017—2019年某院新建综合ICU进行医院感染目标性监测及危险因素统计与分析,现将结果报告如下。
1 资料与方法
1.1 研究对象 该医院为省级三级甲等综合性医院,新建综合ICU 2016年底投入使用,设置有22张床位。调查2017—2019年入住该院新建综合ICU>48 h的患者,对转出ICU患者持续追踪48 h。
1.2 研究方法 依据卫生部2009年颁布的《医院感染监测规范》[3]制定目标性监测方案,由医院感染管理专职人员、ICU的临床医生和护士共同完成监测资料收集。(1)医生每日对入住的患者进行观察、评估,填写《ICU患者目标性监测登记表》,内容包括患者医院感染情况、器械使用情况和微生物检出情况等,若发现医院感染病例,通过蓝蜻蜓6.0医院感染实时监控管理系统对医院感染病例进行上报;每周固定时间按照“临床病情分类标准及分值”对在科患者进行评分,并计算平均病情严重程度。(2)护士记录《ICU患者日志》,内容包括每日新入患者数、每日出科患者数及其转归,每日ICU患者器械使用人数等。(3)每月由医院感染管理专职人员对日志表、医院感染病例及病原菌检出情况、呼吸机辅助呼吸、泌尿道插管、中心静脉插管使用及其相关感染情况等进行汇总分析,并将结果反馈至综合ICU,以便持续质量改进。
1.3 诊断标准 医院感染诊断依据卫生部2001年颁布的《医院感染诊断标准(试行)》[4],呼吸机相关肺炎(VAP)诊断依据《呼吸机相关肺炎诊断、预防和治疗指南(2013)》[5],导尿管相关尿路感染(CAUTI)和导管相关血流感染(CLABSI)诊断分别依据卫生部2010年颁布的《导尿管相关尿路感染预防与控制技术指南(试行)》和《导管相关血流感染预防与控制技术指南(试行)》。
1.4 危险因素 为了确定与ICU医院感染相关的危险因素,记录以下假定的危险因素:年龄、性别、入住ICU后24 h急性生理学和慢性健康评估II(APACHEⅡ)评分,在ICU医院感染发生前,记录以下因素:基础疾病、气管切开、气管插管、中心静脉插管、留置导尿管、手术、抗菌药物治疗、输血、低蛋白血症等情况。为了统计分析,将年龄分为>60岁和≤60岁两类,APACHEⅡ评分分为≥20分和<20分两类,ICU住院日数分为≥14 d和<14 d两类,总住院日数分为≥30 d和<30 d两类,气管插管、中心静脉插管、留置导尿管日数分为≥7 d和<7 d两类。
1.5 菌株鉴定和药敏试验 采用德国西门子MicroScan Walkway全自动微生物分析仪进行细菌鉴定和药敏试验。按照全国临床检验操作规程和MicroScan Walkway全自动微生物分析仪操作说明进行操作。
1.6 统计学方法 将监测资料录入Excel表格,应用SPSS 20.0软件进行分析,数据比较采用χ2检验,多因素分析采用二分类logistic回归模型,P≤0.05为差异有统计学意义。
2 结果
2.1 医院感染情况 2017—2019年该院新建综合ICU共监测1 133例患者,发生医院感染120例(174例次),医院感染率10.59%,例次感染率15.36%。不同年份医院感染率比较,差异无统计学意义(χ2=2.518,P=0.284);不同年份例次感染率比较,差异有统计学意义(χ2=14.856,P=0.001)。患者住院总日数为10 046 d,日感染率为11.95‰,例次日感染率17.32‰,平均病情严重程度为3.27,医院感染调整日发病率为3.65‰,调整例次日感染率为5.30‰。见表1。
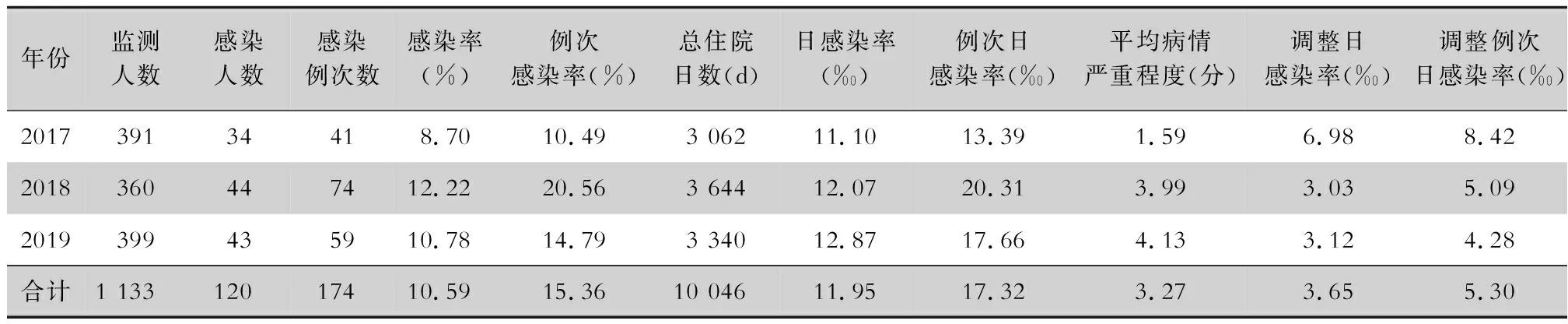
表1 2017—2019年新建综合ICU患者医院感染情况
2.2 器械使用及相关感染情况 2017—2019年综合ICU患者使用呼吸机日数为4 445 d,呼吸机使用率为44.25%,VAP发病率为12.37‰;导尿管置管日数为8 558 d,导尿管使用率为85.19%,CAUTI发病率为0.35‰;中心静脉置管日数为 5 243 d,中心静脉插管使用率为52.19%,CLABSI发病率为6.10‰。2017—2019年器械相关感染占医院感染比率分别为56.10%、51.35%、49.15%,差异无统计学意义(χ2=0.474,P=0.789)。见表2。

表2 2017—2019年综合ICU患者器械使用及其相关感染情况
2.3 医院感染部位分布 2017—2019年综合ICU患者医院感染部位以下呼吸道为主(64.94%),其次为血液(21.27%)和泌尿道(3.45%),具体感染部位见表3。
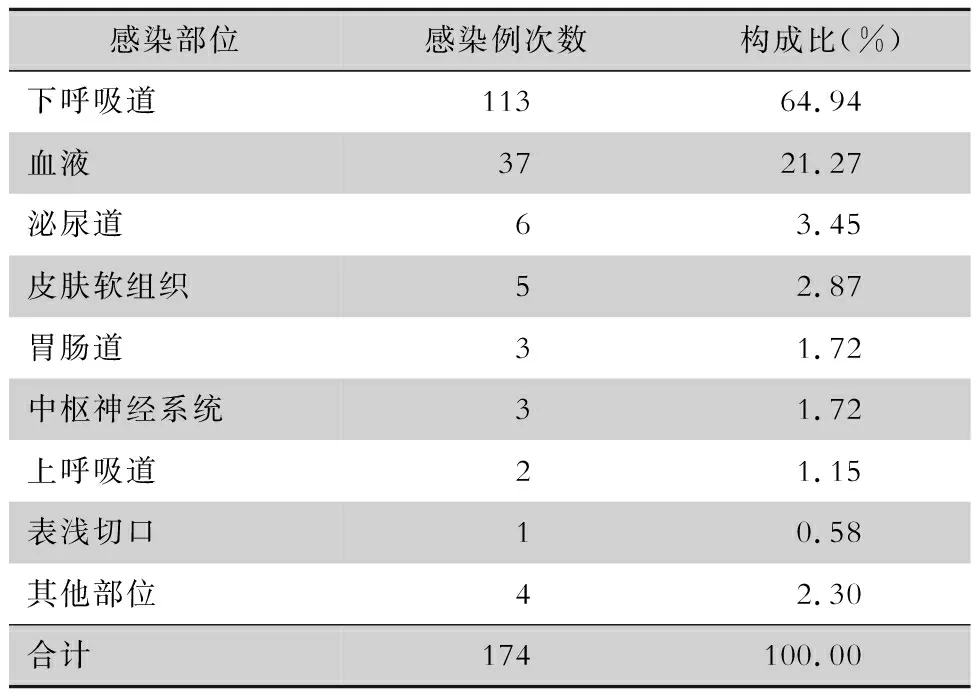
表3 2017—2019年综合ICU患者医院感染部位分布
2.4 医院感染危险因素分析
2.4.1 单因素分析 APECHE II评分≥20分、总住院日数≥30 d、ICU入住日数≥14 d、低蛋白血症、输血、手术、气管切开、中心静脉置管、气管插管日数≥7 d、中心静脉置管日数≥7 d、留置导尿管日数≥7 d是ICU患者医院感染的危险因素。见表4。

表4 2017—2019年新建综合ICU患者医院感染潜在危险因素单因素分析
2.4.2 多因素分析 将上述单因素分析的11项医院感染危险因素进行logistic多因素回归分析,ICU住院日数≥14 d、输血、APECHE II评分≥20分和气管切开是ICU患者发生医院感染的独立危险因素(P<0.05)。见表5。

表5 2017—2019年综合ICU患者医院感染危险因素logistic回归分析
2.5 ICU医院感染患者死亡情况 2017—2019年1 133例ICU患者中,死亡329例,120例医院感染患者中45例死亡,1 013例非医院感染患者中284例死亡,病死率医院感染患者(37.50%)高于非医院感染患者(28.04%),差异有统计学意义(χ2=4.664,P=0.031)。
2.6 医院感染病原菌分布及耐药情况
2.6.1 医院感染病原菌分布 2017—2019年综合ICU医院感染患者共分离出病原菌147株(剔除同一患者同一部位分离的重复菌株),其中革兰阴性菌58.50%,革兰阳性菌19.05%,真菌22.45%,检出病原菌居前5位的是:肺炎克雷伯菌(19.05%)、白念珠菌(17.69%)、铜绿假单胞菌(15.65%)、金黄色葡萄球菌(10.89%)和鲍曼不动杆菌(6.80%)。见表6。

表6 2017—2019年综合ICU患者医院感染病原菌分布
2.6.2 病原菌耐药情况 主要革兰阴性菌对多种抗菌药物高度耐药,尤其鲍曼不动杆菌,几乎对所有抗菌药物耐药;铜绿假单胞菌对美罗培南和亚胺培南的耐药率分别为47.83%(11/23)和65.22%(15/23);肺炎克雷伯菌对厄他培南、美罗培南和亚胺培南的耐药率分别为21.43%(6/28)、14.29%(4/28)和14.29%(4/28);金黄色葡萄球菌对苯唑西林耐药率高达81.25%(13/16),未发现对万古霉素和利奈唑胺耐药的菌株。
3 讨论
本调查结果显示,2017—2019年该院新建综合ICU患者医院感染率为10.59%,例次感染率为15.36%,低于该院之前综合ICU患者的医院感染率(16.6%)、例次感染率(21.9%)[6],差异均有统计学意义(χ2值分别为9.489、8.601,P<0.01)。
该院新建综合ICU患者医院感染部位以下呼吸道为主(64.94%),高于相关文献[2, 7]报道的33.33%与38.68%。其中VAP占下呼吸道感染的48.67%。呼吸机、导尿管和中心静脉插管使用率与周宏等[8]调查结果相近,VAP发病率与周宏等[8]调查的结果(13.60‰)相近,高于邓艾等[7](6.32‰)的报道,但低于汪晓波等[9](23.32‰)的报道,且上述文献报道的VAP发病率相差较大,说明VAP防控是ICU医院感染防控的重点与难点。VAP是严重的医院获得性肺炎,是机械通气中发生率较高的并发症。黄红铃等[10]研究提示,VAP的危险因素主要有高龄、血清清蛋白水平低、制酸剂应用、胃内容物返流和吸入、预防应用抗菌药物、呼吸机应用时间长以及不良心理反应等。科室需要加强关注呼吸机的使用问题,严格掌握呼吸机使用适应证,做好每日评估,尽早撤除呼吸机,同时积极治疗原发病,合理应用抗菌药物,加强营养支持。CRUTI发病率低于相关文献[7-9]的报道,可能与医务人员CRUTI防控措施落实到位有关,但也不排除存在漏报现象。CLABSI发病率高于相关ICU监测(1.74‰、1.83‰)[7-8],也明显高于该院之前综合ICU的监测结果(2.8‰)[5]。新建综合ICU的设施设备较先进,建筑布局合理,中心静脉插管使用率较之前有所降低,但CLABSI发病率却增高,原因可能是近3年入住该院综合ICU的患者平均病情越来越严重有关。中心静脉置管不仅增加了患者的住院时间和病死率,同时也大大增加了患者的经济负担[11],因此,需针对CLABSI的特点,采取有效措施加强对CLABSI的防控迫在眉睫。加强人员培训,使其熟练掌握置管和维护操作技术,严格手卫生和无菌技术操作,采取最大无菌屏障,定期评估导管留置的必要性,尽早拔除不需要的任何血管导管,最大程度减少医院感染的发生。
医院感染是ICU患者病死率较高的主要原因[12]。本研究中ICU医院感染患者病死率为37.50%,通过统计学分析得出医院感染可以增加ICU患者的死亡风险(χ2=4.664,P=0.031)。许多因素都会增加ICU患者的感染风险,识别出危险因素是医院感染防控的重要策略。本研究通过logistic多因素回归分析,发现ICU住院日数≥14 d、输血、APECHE II评分≥20分和气管切开是ICU患者医院感染的独立危险因素。商丽妍等[13]研究表明,除年龄>60岁,使用呼吸机、留置中心静脉导管、留置导尿管、抗菌药物使用时间>20 d也是ICU患者医院感染的独立危险因素。也有文献[14]报道,留置血管导管时间、留置导尿管时间、机械通气时间和ICU住院时间是ICU患者医院感染的独立危险因素。本研究中年龄≤60岁患者的医院感染率高于>60岁组,与以往研究[13]结果不符,可能原因为本研究纳入的医院感染患者中≤60岁患者病情较重有关。
本研究ICU患者标本共培养出147株病原菌,其中以革兰阴性菌为主。检出的病原菌居前5位的是:肺炎克雷伯菌(19.05%)、白念珠菌(17.69%)、铜绿假单胞菌(15.65%)、金黄色葡萄球菌(10.89%)和鲍曼不动杆菌(6.80%)。主要检出细菌对多种抗菌药物高度耐药,尤其鲍曼不动杆菌几乎对所有检测的抗菌药物均呈现耐药。肺炎克雷伯菌、铜绿假单胞菌对亚胺培南的耐药率分别为14.29%、65.22%,金黄色葡萄球菌对苯唑西林的耐药率为81.25%,均高于周宏等的报道(13.45%、26.6%、44.6%)[8],也明显高于该院同期全院相应细菌耐药情况(8.28%、28.22%、42.94%)[15];白念珠菌所占比率较高,高于周宏等[8]的报道(5.63%)。检出白念珠菌首先要判断是污染菌还是定植菌,避免造成抗真菌药物的滥用。该院ICU患者医院感染病原菌耐药情况较严重,应该加强对医院感染病原菌和耐药性的监测,加强环境清洁和消毒可以减少环境中的多重耐药菌(MDRO),抑制MDRO在ICU患者中的定植,从而减少医院感染的发生,改善患者的不良预后[16]。

