19例口腔黏膜恶性黑色素瘤临床分析
杨慧,王翔,张磊,王文梅,段宁,李若玮,张苗苗
1.南京大学医学院附属口腔医院,南京市口腔医院口腔黏膜病科,江苏 南京(210008);2.南京大学医学院附属口腔医院,南京市口腔医院口腔病理科,江苏南京(210008)
恶性黑色素瘤是来源于黑色素细胞或黑色素前体细胞的恶性肿瘤。口腔恶性黑色素瘤是一种较为罕见的肿瘤,仅占所有口腔恶性肿瘤的0.5%[1-2],占所有恶性黑色素瘤的0.2%~8.0%[2]。好发年龄为22~83岁,其中以男性多见[1]。目前,口腔恶性黑色素瘤的病因尚不清楚,吸烟、佩戴不合适的义齿所造成的长期慢性刺激[2-3]、饮酒[2]被认为是可能的危险因素。本研究对19例口腔黏膜恶性黑色素瘤患者的临床病理、治疗方式及预后资料进行分析,以期为临床治疗提供参考。
1 资料和方法
1.1 一般资料
收集2015年1月至2021年1月就诊于南京市口腔医院并确诊为口腔原发性恶性黑色素瘤的19例患者,基本病例资料如表1所示。
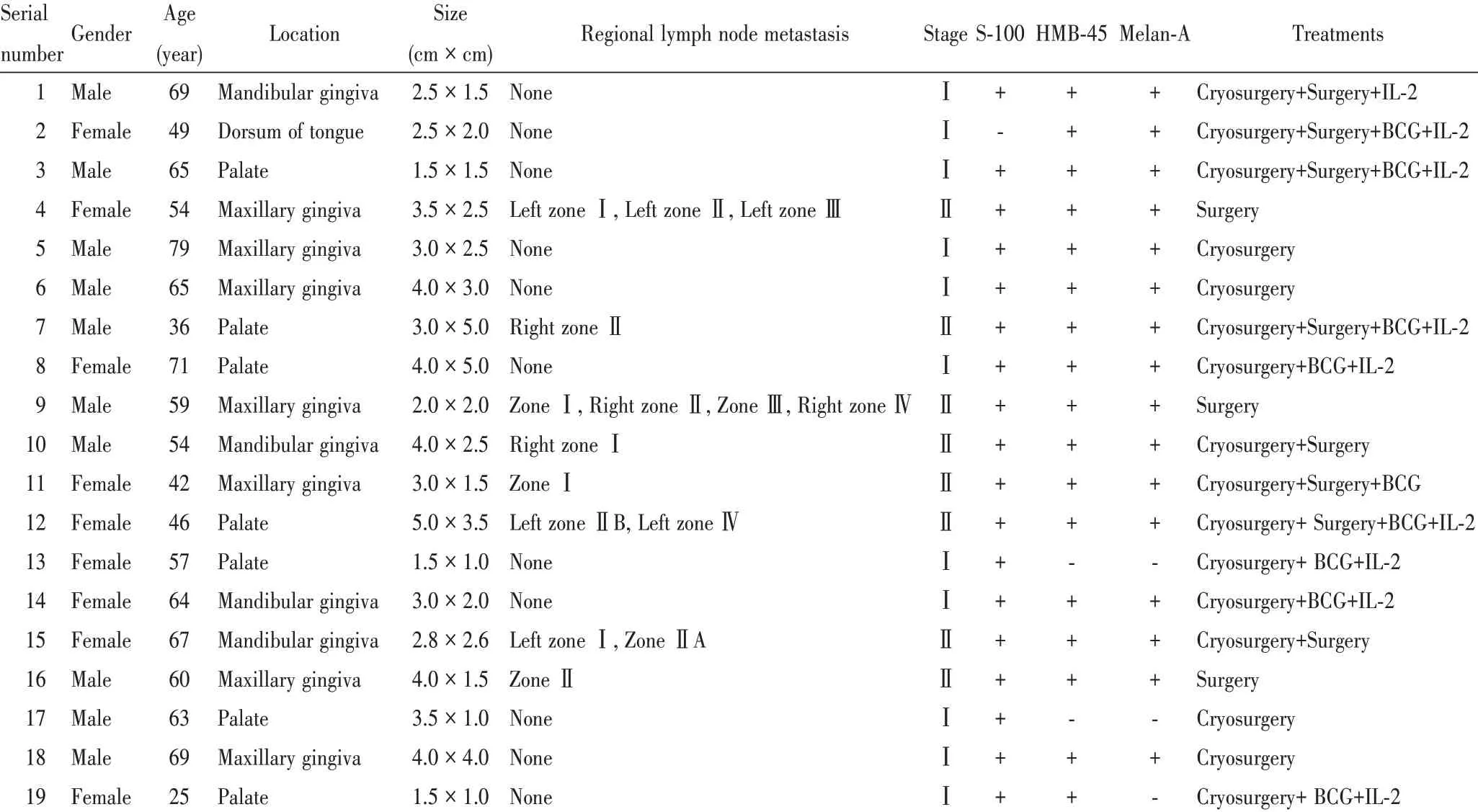
表1 19例口腔黏膜恶性黑色素患者的临床、病理及免疫组化资料Table 1 Clinical,pathological and immunohistochemical information of 19 patients with oral mucosal malignant melanoma
1.2 诊断与治疗
19例患者病损表现多为口腔黏膜黑色肿块(图1)。
患者手术治疗切除后的组织标本均交由病理科行术后常规病理HE染色检查(图2a、2b)。所有病例均进行免疫组织化学染色检测(包括S-100、HMB-45、Melan-A等)以用于鉴别诊断(图2c~2e)。
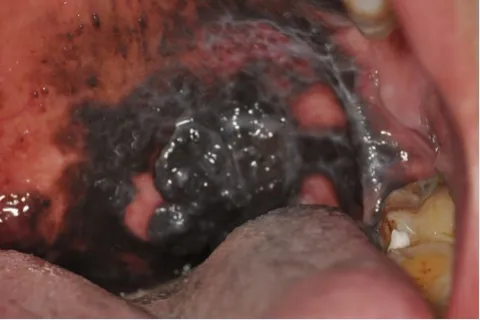
Figure 1 Malignant melanoma of the left palate图1 左腭部的恶性黑色素瘤

生物免疫治疗包括卡介苗(Bacillus of Calmette-Guefinvaccine,BCG)(60 mg/瓶,成都蓉生,中国)和白细胞介素-2(interluekin 2,IL-2)。BCG用法为腋下划痕,具体用量为500 mg/次,每周1次,4次为1个疗程,持续2~3个疗程。IL-2用法用量为1 000 000 U皮下注射,隔日1次,连续5周。
1.3 统计学方法
采用SPSS 26.0软件对数据进行分析,计量资料以均数±标准差表示,2组计量资料的比较采用t检验,2组计数资料的比较采用卡方检验或Fisher's精确概率法检验,两组变量的相关性研究采用Spearman相关性分析。生存分析采用Kaplan-Meier方法。P<0.05为差异有统计学意义。
2 结果
2.1 性别及年龄
19例患者,男性10例,占53%,女性9例,占47%,性别比例约为1.1∶1,性别差异无统计学意义(χ2=0.053,P=0.819)(表2);发病年龄25~79岁,平均年龄约为(57.58±13.29)岁,其中,男性平均年龄为(61.90±11.35)岁,女性平均年龄为(52.78±14.26)岁。
2.2 发生部位
19例患者,病损发生于牙龈者11例,占58%,其中上颌牙龈7例,下颌牙龈4例;发生于腭部者7例,占37%;发生于舌部者1例,占5%;不同部位病损的发生率差异有统计学意义(χ2=8.000,P=0.018)(表2)。
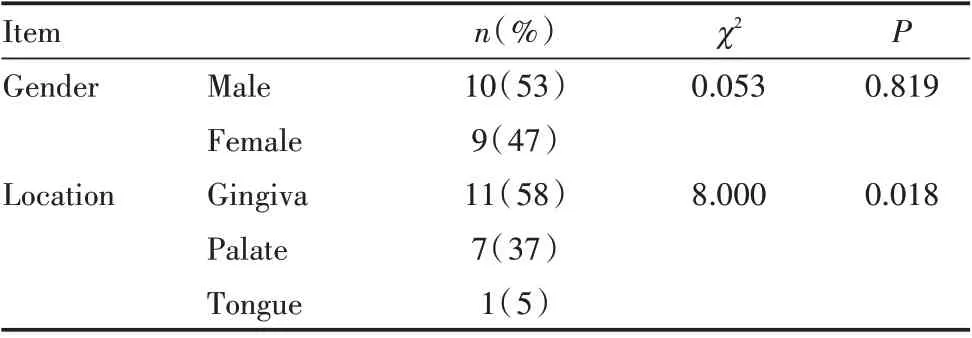
表2 不同性别和部位病损发生率的比较Table 2 Comparison of the incidence of lesions by gender and location
19例患者,根据上下颌部位,发生于上颌者有14例,占74%,发生于下颌者5例,占26%;上下颌发生率差异有统计学意义(χ2=4.363,P=0.039)。
2.3 病理及免疫组化
19例患者均明确诊断为恶性黑色素瘤,其中3例为梭形细胞恶性黑色素瘤。
19例患者中,8例患者有区域淋巴结转移,占42%,其中6例病损位于牙龈,2例位于腭部;4例为多个部位转移。区域淋巴结转移部位共计15个,其中Ⅰ区5个,Ⅱ区6个,Ⅲ区2个,Ⅳ区2个。Spearman相关性分析结果表明,淋巴结转移与患者年龄之间显著负相关(rs=-0.468,P=0.043)。
19例患者中,S-100阳性18例,占95%;HMB-45阳性17例,占89%;Melan-A阳性16例,占84%。每例患者至少有1~2个指标呈阳性,三者均为阳性的患者有15例,占79%。
2.4 治疗及预后
19例患者中,仅手术治疗者3例;仅冷冻治疗者4例;冷冻治疗+生物免疫治疗者4例;冷冻治疗+手术治疗+生物免疫治疗者6例;冷冻治疗+手术治疗者2例。随访时间为自确诊至治疗后1个月至5年,截止至2021年4月,有4例患者失访。Kaplan-Meier生存分析表明,病损面积<5 cm2者,患者生存率较高(χ2=5.431,P=0.020)(图3);病变部位、是否有区域淋巴结转移对生存的影响无统计学差异(P>0.05)。
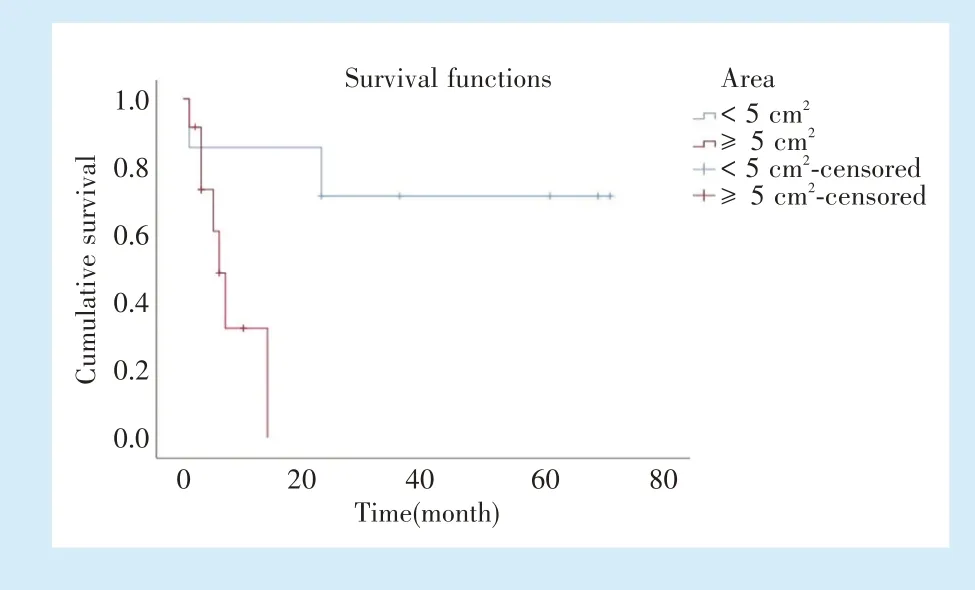
Figure 3 The influence of the area on the survival rate of patients with oral mucosal malignant melanoma图3 病损面积对口腔黏膜恶性黑色素瘤患者生存率的影响
3 讨论
口腔黏膜恶性黑色素瘤的临床症状常不典型,早期较难发现,腭部和牙龈的角化黏膜是口腔恶性黑色素瘤的好发部位[1,4]。本研究中58%的患者病损发生于牙龈,其次为腭部,发生于牙龈的病例中以上颌牙龈居多。虽然口腔恶性黑色素瘤好发于牙龈和腭部黏膜,但是也有研究报道发生于唇[5]、舌[6]黏膜,本研究也包括1例舌原发性恶性黑色素瘤。因此,临床上对于唇、舌、颊黏膜色素性肿瘤需要警惕恶性黑色素瘤的可能。本研究结果还显示,病损面积在5 cm2以上者预后相对较差。口腔恶性黑色素瘤作为一种高侵袭性且易早期发生转移的恶性肿瘤,在临床上应引起医生的高度重视,对于范围较大的黑色病损或肿块,要提高警惕,早期诊断,并及时采取合适的治疗措施以有效控制病情。
恶性黑色素瘤细胞的免疫组化研究表明,恶性黑色素瘤细胞对S-100、HMB-45和Melan-A有很强的反应性,有利于将恶性黑色素瘤与其他恶性肿瘤区分开来[1,4,7]。S-100对恶性黑色素瘤具有高度敏感性,但其特异性相对较差;HMB-45比S-100具有更高的特异性,但敏感性相对较低;Melan-A对黑色素细胞肿瘤的特异性高于HMB-45,但敏感性略低于S-100。在本研究中,S-100的阳性表达最高,占比95%,其次为HMB-45和Melan-A,分别为89%和84%,在所有的病例中,均至少有1项呈阳性,79%的患者三者均为阳性。
目前,口腔黏膜恶性黑色素瘤的治疗方案仍有争议,尚无最佳治疗方法,通常以综合治疗为主。为了获得较好的治疗效果,一般需将手术治疗、冷冻治疗、生物免疫治疗及放化疗等治疗手段相结合。研究指出,以手术、放疗和生物免疫治疗为主的综合治疗能有效降低口腔黏膜恶性黑色素瘤的复发率[8],另一项研究则指出原发灶冷冻或手术治疗结合颈淋巴结清扫术和化疗对治疗口腔黏膜恶性黑色素瘤有较好的疗效[9],联合生物免疫治疗可提高治疗效果,与单纯的化疗相比,联合IL-2、干扰素-α等的生物免疫治疗可提高疗效[10]。IL-2是一种T细胞生长因子,对T细胞亚群(尤其是CD8+T细胞)的生长和扩增具有良好的特征性影响,其主要通过增强细胞毒性T淋巴细胞和自然杀伤细胞溶解而发挥抗肿瘤作用,在晚期肾癌和黑色素瘤中具有抗肿瘤功效;IL-2能够诱导肿瘤的完全、部分消退或维持疾病的稳定,这对晚期转移性黑色素瘤患者具有重要的意义[11]。目前,美国国立综合癌症网络(NCCN)指南推荐将高剂量IL-2用于转移性或不可切除的黑色素瘤,或结合靶向治疗、免疫检查点抑制剂疗法、化疗等以获得最佳预后[12]。
随着精准医疗的开展,基于分子基因水平的靶向治疗逐渐受到重视,并取得了重大进展。研究发现,约50%的黑色素瘤患者存在BRAFV600突变,它可以激活MAPK/ERK通路从而促进黑色素瘤的发展[13]。目前,BRAF和MEK抑制剂的联合应用是对伴有BRAFV600突变的转移性黑色素瘤患者的标准治疗方法[14]。达拉菲尼(Dabrafenib)(BRAF抑制剂)联合曲美替尼(Trematinib)(MEK抑制剂)于2019年12月18日在国内被批准上市。在2020版中国临床肿瘤协会(CSCO)的黑色素瘤指南中,对于伴有BRAFV600突变的Ⅲ期术后辅助治疗,将BRAF抑制剂+MEK抑制剂由Ⅱ级专家推荐调整为Ⅰ级专家推荐[15]。
冷冻、手术治疗是恶性黑色素瘤基本的治疗方法,为了提高疗效,一般需辅助药物治疗,但不管是化疗药物还是免疫治疗药物亦或是靶向药物,均可带来不同程度的副作用,而且增加了患者的经济负担,临床上需要根据患者的具体情况,采取个体化的、适合不同个体的精准治疗方案。对于最佳治疗方案,还需要进一步的探索、验证。
【Author contributions】 Yang H processed the research and wrote the article;Wang X,Wang WM,Duan N assisted in the article drafting;Zhang L collected the pathological and immunohistochemical information;Li RW collected the clinical information;Zhang MM analysed the statistical data.All authors read and approved the final manuscript as submitted.

