体尺和体重测量在新生儿脐静脉置管深度的随机对照护理研究
邓翠芳,张玉玲,严星
(广东省东莞市大朗医院,广东 东莞 523770)
0 引言
新生儿娩出后,由于先天性或者后天分娩的因素,造成需要在新生儿科接受正规的治疗以帮助恢复健康[1]。而针对早产儿、低体重儿需要额外的营养补充,而对新生儿而言,因为血管、体质、营养补充的方式方法等问题,无法进行静脉的深静脉置管,因此,脐静脉置管可以很好的补充了上述的问题,达到了较好的改善作用[2]。但是对其深度的预测,超声下预测为“金标准”,而在临床的工作中,由于时间、病情的情况下影响,不能及时的接受超声下诊断,因此临床实施了较多的简便的根据新生儿实际情况,开展的脐静脉置管护理工作,其中以体尺和体重测量为主要可实施的测量方法。就目前的研究指出[3],尚未明确何种测量手段为最佳测量的标准。基于此本研究选取我院新生儿科收治拟行脐静脉置管患儿,获得结果如下。
1 资料与方法
1.1 一般资料
纳入标准:因疾病治疗需要,需要在新生儿科接受治疗;生命体征稳定,可以接受并拟实施脐静脉置管;知情同意。排除标准:脐周破溃、皮肤损伤等;脐周严重皮肤破损者。将在我院新生儿科近期(2018年6月11日至2019年3月23日时期)收治拟行新生儿脐静脉置管处置的83例住院患儿。根据采取置管时护理的不同分组,其中采取体尺测量的患儿42例设置为体尺组,男23例,女19例,胎龄平均(34.3±0.4)周,出生年龄平均(23.3±0.7)min。另选取41例以体重测量的患儿设置为体重组,男22例,女19例,胎龄平均(34.2±0.5)周,出生年龄平均(23.1±0.6)min。。对照两组资料(P>0.05),具有可比性。
1.2 方法
本研究所进行操作的人员,均具有相关的资质,并具有丰富的临床经验,在纳入组之前,进行了相关技术的培训,获得了专业技术人员的认可。并在患儿入组后,进行全面的资料分析,明确患儿的情况,以便实施相关的操作,减少误差。体尺组的小儿在实施中,需要在脐静脉导管进行置管前,使用软尺的测量工具,对新生儿肩部到脐中心的垂直距离进行相关的测量(并将其设置为L),再根据L的具体数值,在体尺中对应其横坐标的数据,通过既往实施的相关经验,即在安全区域中,取脐静脉置管的深度(纵坐标)的水平,再以此置管深度完成常规的脐静脉置管术的操作。而本研究的体重组,则采用置入深度的计算方法=测量体重×1.5+5.5 cm的计算方法,以指导并评估导管的置入深度数值,再根据其结果,实施脐静脉置管术。由两名超声医师评估置管深度。
1.3 评价标准
对照两组患儿置管情况与置管后发生情况。置管情况判断的金标准,以超声进行判断,通过床边超声检查下,检查初次置管后的位置,标准置管位置为在胸9至胸8椎体之间,并进行相关的记录,又情经验丰富的医生进行有效的判断。而出现高于胸8椎体的情况,则将其判断为导管尖端过高,而出现低于胸9位置的情况时,则将其判定为导管尖端过低。并发症的情况主要是由置管问题引发的一系列的相关症状,主要包括患儿出现败血症、置管后出血、坏死性肠炎、肝静脉栓塞等并发症。
1.4 统计学方法
2 结果
2.1 置管情况比较
预计置管深度、初次置管成功率比较,差异(P>0.05)无意义。体尺组患儿的置管准确率高于体重组,且体尺组位置过深和过浅率,差异(P>0.05)有意义。详见表1。
表1 置管情况比较(±s,cm)[n,(%)]
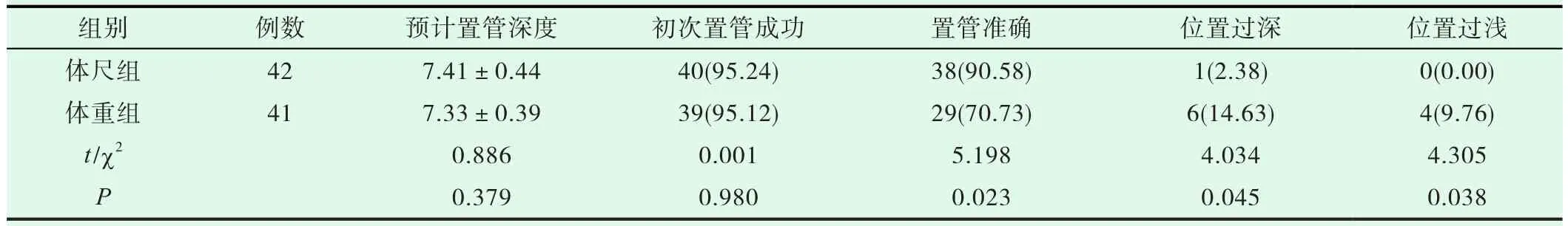
表1 置管情况比较(±s,cm)[n,(%)]
组别 例数 预计置管深度 初次置管成功 置管准确 位置过深 位置过浅体尺组 42 7.41±0.44 40(95.24) 38(90.58) 1(2.38) 0(0.00)体重组 41 7.33±0.39 39(95.12) 29(70.73) 6(14.63) 4(9.76)t/χ2 0.886 0.001 5.198 4.034 4.305 P 0.379 0.980 0.023 0.045 0.038
2.2 置管后发生情况
体尺组患儿置管时间、置管后并发症发生率相比,两组差异(P>0.05)无意义。详见表2。
表2 置管后发生情况[n,(%)](±s,d)
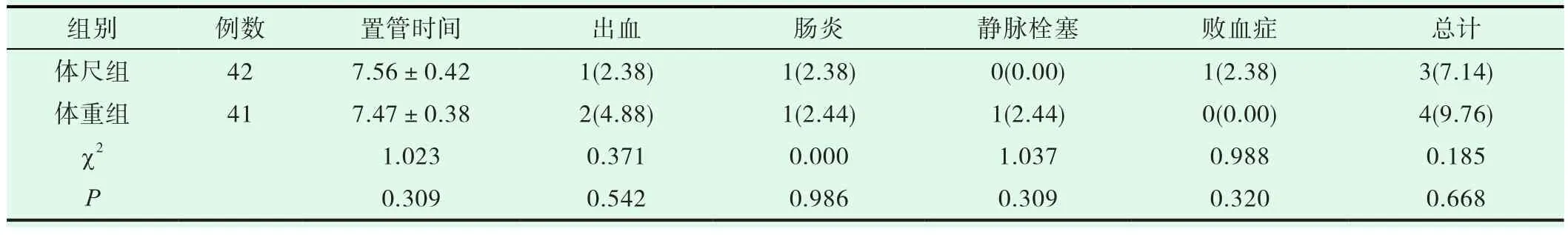
表2 置管后发生情况[n,(%)](±s,d)
组别 例数 置管时间 出血 肠炎 静脉栓塞 败血症 总计体尺组 42 7.56±0.42 1(2.38) 1(2.38) 0(0.00) 1(2.38) 3(7.14)体重组 41 7.47±0.38 2(4.88) 1(2.44) 1(2.44) 0(0.00) 4(9.76)χ2 1.023 0.371 0.000 1.037 0.988 0.185 P 0.309 0.542 0.986 0.309 0.320 0.668
3 讨论
由于在多种因素的影响下,导致了相关的问题出现,如早产及出生不同程度低体重的新生儿也越来越多,随着围产和新生儿技术的不断进步与其水平的发展,新生儿救治过程进步较为迅速,而对新生儿而言,在建立脐静脉置管的操作过程中,可以发挥为新生儿各种营养支持和治疗提供有效的相关途径,进而大大提高低体重儿存活率低的情况,使其获得了提升救治成功率的结果。而对于脐静脉置管的操作方式中,此为新生儿科的常见处置,而在置管的时候其置管的深度,可直接影响了管在体内的相关位置。研究指出,此类的置管的效果,在提供治疗便利同时,因为置管的问题,也容易产生了相关的各种并发症。因此获得了正确的导管深度和位置,则是置管获得了成功和减少置管后的并发症的安全保障与前提。研究指出导管最佳位置为右心房外和下腔静脉的交汇处,横膈上0.5—1 cm,在用于新生儿科的相关治疗[4]。由于脐静脉位置血管是较为丰富的水平,而对于新生儿而言,其血管较细,且脐周的血管分支较多。因此,在操作的过程中,在脐静脉导管进入脐静脉后,如何保障其末端位置,则在临床操作中难以控制。若脐静脉导管末端的位置不佳,即处于肝部和下腔静脉外,易致肝内门静脉压增高、肝静脉淤血形成和门脉高压,则易引起消化道淤血的情况发生,导致了新生儿出现了一些问题,如腹胀等情况,则难以通过脐静脉导管进行营养支持。而在操作的过程中,由于新生儿配合度欠佳,哭闹也影响了正常操作。由于置管的深度直接影响了治疗效果,而静脉导管末端位置特殊,需要准确评估[7]。目前临床上对新生儿脐静脉置管深度评估方法较多,主要通过置入前体重或X线或超声检查以判断。但所获得的结果证明,并非完全准确。因此为保障置管深度的准确性,需要在置入导管以后需要进行多次x线检查,无形之间,增加了对新生儿的辐射。而超声检查虽然可以帮助判定导管位置,但是也需要新生儿配合,难度较大。因此,准确地预测置管深度是减少置管后患儿接受射线和置管后并发症的首要关键步骤。考虑到既往发现,通过评估肩部到脐中心的垂直距离并将其纳入大数据进行分析后,发现两者之间具有良好的相关性,为体尺法提供了更加精准的置管安全范围值[8]。有效的保障了效果,而体重测量的方法则较为笼统,因新生儿骨骼发育存在个体化差异,因此相同体重的新生儿的脐静脉置管深度亦不相同,笔者认为,在条件特殊情况下,可以采取体重测量方式进行紧急的处理。而在各方面条件允许下,建议采取体尺测量手段。这种方法在简便的同时,也能帮助操作者,以帮助获得了准确评估置管深度,以减少置管后的导管尖端出现了置管的深度出现了,过高或过低的不良的概率。通过本研究所使用的上述所使用的体尺测量的方法,探讨得到其对置管深度的评估,以达到其的准确性,其最终研究出来的结果表明,上述的研究使用的这种体表标志的体尺测量方法,因此能够有效和准确地帮助临床的操作者,预测置管的相关的深度,而相较于传统的体重评估的方法,则所获得的对脐静脉置入深度的预测则更加的准确,且对于临床操作者而言,也是一种简便易行的评估方式。但目前该方法在国内应用比较少,所获得的临床资料也相对较少,本研究仅对我院收治的新生儿进行小范围的研究,因此对其取得的结果,仍需要进一步确认其应用效果。
综上所述在新生儿脐静脉置管的护理中,两种测量方法均可以获得较高的初次置管成功率,获得较好的置管时间,并发症均较低。但以体尺测量的护理方法,可以明显的提升置管的准确率,效果理想。

