温阳法治疗硬红斑/结节性血管炎临床分析
李 凯 夏 云 周小勇 陈柳青 段逸群
武汉市第一医院皮肤科,武汉,430022
硬红斑(erythema induratum)分为2型,一种为Bazin型,属血源性皮肤结核病,另一种为Whitfield,是一种血管炎,即结节性血管炎。硬红斑与结节性血管炎临床与病理相似,是否应各为独立疾病尚有不同看法,Lever等认为结节性血管炎仅是硬红斑的早期或轻型[1]。临床上两者均好发于小腿屈面,常对称分布。基本损害为豌豆至蚕豆大的皮下硬结,逐渐增大并与皮肤粘连,呈暗红色或紫红色,结节可渐软化破溃,形成深在性不规则坑穴样伴以陡峭或潜行性溃疡,分泌物稀薄淡黄色或带有干酪样小块脓液。溃疡经久不愈[2]。
现将本人2015-2018年使用中医药诊治的7例硬红斑/结节性血管炎病例门诊治疗的病历资料、病理室保存的病理申请单和资料进行回顾性分析,分析患者的临床特征、中医证候及治疗特点,结果报道如下。
1 资料与方法
1.1 临床资料 所有患者符合硬红斑/结节性血管炎诊断特点[1,2]:(1)皮损为皮下结节至较大浸润块;(2)好发于下肢,特别是小腿后外侧,亦可发生于小腿及大腿伸侧和其他部位;(3)结节单侧发生或一侧多于另一侧,常不对称;(4)有自发痛或压痛;(5)发展慢,但有时呈急性经过,表面皮肤红热;(6)结节可破溃,发生溃疡,有时留下萎缩性疤痕;(7)组织病理符合小叶性脂膜炎改变。
1.2 方法 回顾研究本人2015-2018年中医药诊治的7例硬红斑/结节性血管炎病例的门诊治疗病历资料、病理室保存的病理申请单及资料及进行回顾性分析。
2 结果
2.1 患者年龄和性别 7例患者中男5 例,女2例,年龄19~52岁,平均年龄 36.60岁。
2.2 临床特点 发病病程10~60天,平均时间为21.71天。中医药治疗时间为14~56天,平均时间为37.80天,7例中6例皮疹消退,1例失访。7例患者3例为双侧皮疹,4例为单侧皮疹。7例患者均伴有疼痛、不同程度水肿。皮损特点均为结节、浸润斑块、坏死、溃疡。皮损愈后留色沉斑(图1)。具体临床特点见表1。
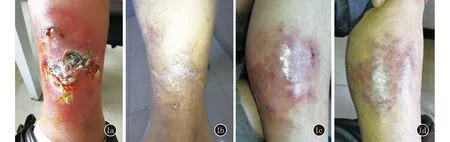
图1 1a、1b:患者1左下肢皮疹治疗前、后;1c:患者2左下肢皮疹治疗前;1d:患者2左下肢皮疹治疗8周后
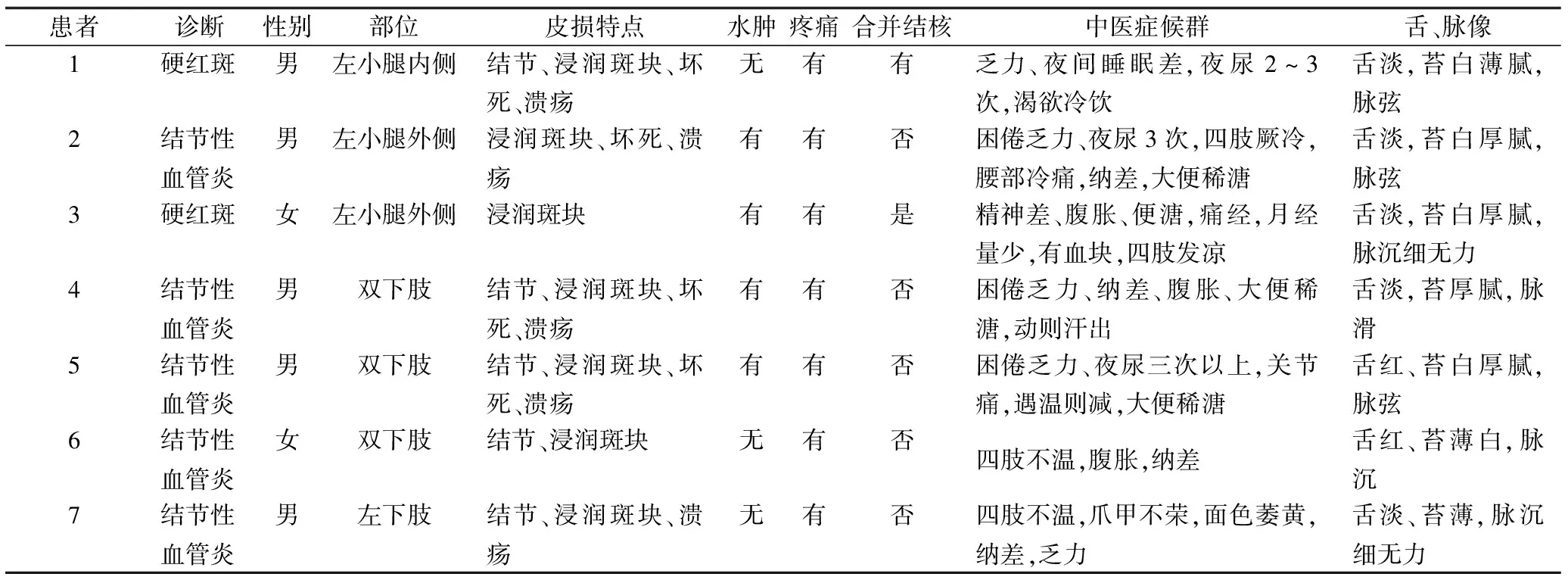
表1 硬红斑/结节性血管炎7例患者临床特点
2.3 组织病理 病理特征为真皮浅深层血管周围炎症细胞浸润,皮下脂肪间隔增宽,小叶内可见淋巴细胞、组织细胞及中性粒细胞浸润,符合小叶性脂膜炎组织病理改变(图2)。
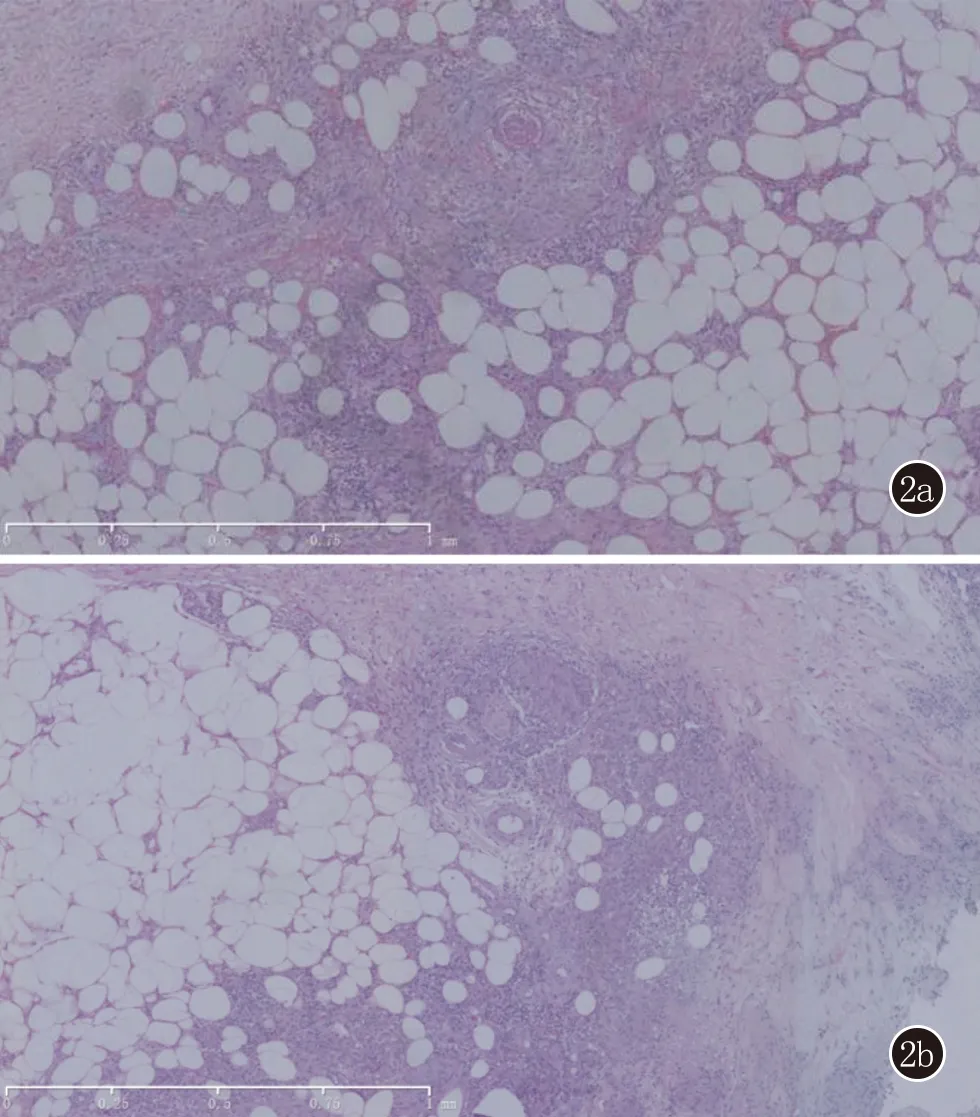
图2 2a:患者1脂肪间隔中见一中等大的血管管腔内血栓形成,脂肪间隔、脂肪小叶管壁可见淋巴细胞、组织细胞、中性粒细胞浸润,并可见出血(HE,×50);2b:患者2 脂肪小叶组织细胞、上皮样细胞、多核巨细胞浸润,有局灶性坏死(HE,×50)
2.4 实验室检查 7例患者中医药治疗前均检查血常规、尿常规、肝肾功能、ENA全套、ANCA,7例患者以上检查未发现异常;血常规、肝肾功能每隔4~6周复查一次,治疗结束后复查一次,1例治疗2周后失访,余均未见异常。病例1患者肺部CT提示右肺继发性肺结核,少许增殖灶;PPD强阳性;结核菌涂片(-);痰TB-DNA<500copies/m。病例3患者PPD检查阳性,结核感染T细胞检测(T-spot)(+),致敏T细胞数ESAT-6抗原 40↑(参考值0~5),致敏T细胞数CFP-10抗原13↑(参考值0~5),胸部CT提示:肺部右肺上叶尖段小结节。病检材料TB-DNA<500copies/m(参考值<500),TB-RNA阴性,MTB-DNA未检出,ProbeA/B/C/D/突变检测无模板DNA;其余病例PPD(-)。
2.5 中医辨证治疗 7例患者5例皮损特点均为结节、浸润斑块、坏死,2例为坏死、溃疡,7例患者中5例舌苔偏腻,4例厚腻,综合判断局部均符合寒湿蕴结证。中医治则均采用温阳法,对于结节、斑块者采用温阳化浊法,对于溃疡患者采用温阳生肌法。温阳化浊法用四逆汤加藿香、豆蔻、石菖蒲加减,温阳生肌法用自拟温阳生肌汤加减。合并水肿、汗出,口渴,小便不利等太阳蓄水证者合用五苓散;四肢厥冷,腰部冷痛者加合肾着汤;痛经,月经量少,有血块者合当归芍药散;腹胀、纳差合外台茯苓饮。局部未破溃处用自制消炎膏,溃疡处自制黄连膏换药。
2.6 治疗结果及预后 中医药治疗时间为14~56天,平均时间为37.80天,7例患者经中医药治疗后6例皮损基本消退,遗留色沉斑或萎缩性疤痕,1例好转后失访。余6例患者停药后随访6个月无复发。
3 讨论
硬红斑又称Bazin病、硬结性皮肤结核。患者过去或现在身体其他部位通常有活动性结核病灶,结核菌素试验阳性,但从损害中很少分离到结核杆菌[1]。结节性血管炎又称Whitfield硬红斑,是慢性复发性小叶脂膜炎伴有脂肪间隔的血管炎,硬红斑与结节性血管炎临床与病理相似,是否应各为独立疾病尚有不同看法,Lever等认为结节性血管炎仅是硬红斑的早期或轻型[1]。本研究7例患者中病例1与病例3,考虑存在结核感染的可能,故皮损诊断考虑Bazin硬红斑,其余均为结节性血管炎即Whitfield硬红斑。硬红斑、结节性血管炎女性发病多见[1],但本研究中7例患者中只有2例女性,可能与样本数量有限有关。
Bazin硬红斑抗结核药物单疗对皮损效果差,应该联合应用抗结核药物,糖皮质激素药物内服或外用有暂时疗效[1]。米庆胜等[3]发现Bazin硬红斑在抗痨早期应用小剂量泼尼松可减少免疫复合物产生,减轻局部炎症反应。并且有个案报道在抗结核的同时联合小剂量激素,疗效明显[2]。结节性血管炎用支持性治疗如穿弹力袜、卧床体息和非甾体抗炎药,糖皮质激素可使症状暂时缓解,有抗生素磺胺类药物、氨苯砜、碘化钾、秋水仙碱治疗的报道[1]。本研究中病例1联合应用抗结核治疗(异烟肼片、利福平片、盐酸乙胺丁醇片、吡嗪酰胺)外,余6例患者均为单纯中医药治疗,7例患者未使用糖皮质激素治疗。
湿邪其性重浊、粘滞、趋下[4]。重即沉重,重着之意,可见周身困重,四肢倦怠,浊,即浑浊、秽浊之意,其排泄物和分泌物具有秽浊不清的特点,可表现为大便溏泄等;粘滞,表现为症状的粘滞性可表现为大便粘腻不爽小便不利和病程的缠绵性,表现为疾病反复发作,病程较长;趋下易袭阴位,湿邪致病,易伤及人体下部。寒邪其性凝滞,凝滞即凝结、阻滞不通之意。人体气血运行通畅需要阳气的温照、推动。寒邪具有凝结、阻滞不通的特性,故寒邪侵犯人体往往会使经脉气血凝结,阻滞。硬红斑/结节性血管炎临床皮损特点及中医症候群(表1),符合寒湿蕴结之证候特点,其中部分患者由于寒湿蕴结日久可能存在蕴而局部化热之象,但一定要综合判断,其本质仍然属于寒湿蕴结之证。7例患者其中5例均可见腻苔,白腻苔为寒湿的致病特点,并且我们观察到随着皮疹逐渐好转,舌苔也明显改善。
我们采用温阳法,对于结节、斑块者采用温阳化浊法,对于溃疡患者采用温阳生肌法。温阳化浊法用四逆汤加桂枝、藿香、豆蔻、石菖蒲加减,温阳生肌法用自拟温阳生肌汤加减。局部未破溃处用自制消炎膏,溃疡自制黄连膏换药。《本经》言:“附片气味辛温, 有大毒。主风寒咳逆邪气,温中;金疮;破癥坚, 积聚血瘕;寒湿痿躄;拘挛膝痛不能行步。”附子是中药四维之一,有斩关夺门之力,能立补坎中真阳。干姜力速可入中焦,姜附同用,可同补中下二焦之阳,使脾胃中阳生化有根,肾阳化生有源,人体一身之阳得复,四肢温暖。炙甘草补脾阳,益肾阳,后天与先天互助,且调和药性以防姜附燥烈伤阴。石菖蒲、藿香、白豆蔲宣湿浊之壅塞,启中焦之气机,芳香以化浊,桂枝调营卫之气,助营卫周流运行,启、拨、化、达、通之效复气机升降出入,使津液调达,湿浊温化而散。溃疡表现为主,选用温阳生肌法,温阳生肌选用自拟方温阳生肌汤加减(附片、桂枝、当归、白芍等)。《素问·生气通天论》中以“阳气者若天与日,失其所则折寿而不彰,故天运当以日光明”,强调了阳气对人体有至关重要的作用;《素问·阴阳应象大论》以“阳化气,阴成形”,说明了自然界物质的两种相反,而又相成的运动形式。张景岳《新方八略引》曰:“善补阳者,必于阴中求阳,则阳得阴助而生化无穷;善补阴者,必于阳中求阴,则阴得阳升而泉源不竭。”说明阴阳互根互用的重要性。我们根据阴阳互根互用的原理,自拟温阳生肌汤是在传统补血、养血的经典方药“四物汤”基础上加制附片温阳,加以桂枝鼓舞阳气,组方中有阴中求阳、阳中求阴之意。
7例患者经中医药治疗后6例皮损基本消退,遗留色沉斑或萎缩性疤痕,1例失访。余6例患者停药后随访6个月无复发。温阳法治疗硬红斑/结节性血管炎疗效肯定,并能明显降低复发率,值得进一步研究。

