阿司匹林与低分子肝素联合预防复发型子痫前期的作用观察
程 君
(株洲市人民医院,湖南 株洲 412000)
子痫前期(PE)指妊娠>20周后出现蛋白尿、血压升高、恶心、头痛等症状,子痫则是子痫前期发展的更严重症状,可导致患者出现抽搐、昏迷等症状,病因较为复杂,发病机制尚未完全明确,可导致严重母子并发症[1]。PE在妊娠期高血压基础上,可累及多器官系统,包括心、肝、肾等重要器官,同时包括消化、血液和神经系统的异常改变。经过长期临床研究发现,胎盘异常浸润、系统性内皮功能障碍均是PE发生和发展的高危因素。临床将PE分为两种类型,即早发型子痫前期和复发型子痫前期[2]。目前,临床多采取药物预防复发型子痫前期,低分子肝素、阿司匹林均为常用药物,有研究资料显示,以上药物联合使用可有效增强临床疗效,降低复发率,以改善患者预后[3]。本次选取2018年10月-2020年7月期间在我院接受治疗的94例复发型子痫前期患者,研究其应用低分子肝素与阿司匹林联合治疗的效果,报道见下。
1 资料与方法
1.1 一般资料
选取2018年10月-2020年7月期间在我院接受治疗的94例复发型子痫前期患者为研究对象,纳入标准:(1)均符合复发型子痫前期诊断标准;(2)临床资料均完整,知情且签署同意书;(3)已获得医学伦理委员会批准。排除标准:(1)存在药物禁忌症者;(2)中途退出者;(3)合并血液系统疾病者;(4)合并严重心、肝、肾功能不全者;(5)合并精神疾病者。按随机数字表法分为对照组和观察组,各47例。入组病例中,对照组年龄25岁~40岁,平均年龄为(34.25±2.58)岁;产次1次~3次,平均产次为(1.25±0.15)次;孕周26周~33周,平均孕周为(29.46±1.28)周。观察组年龄23岁~41岁,平均年龄为(34.85±2.11)岁;产次1次~2次,平均产次为(1.11±0.08)次;孕周27周~32周,平均孕周为(29.39±1.44)周。对比两组基础资料,差异无统计学意义,P>0.05。
1.2 方法
对照组口服阿司匹林肠溶片(生产单位:哈药集团三精千鹤望奎制药有限公司;批准文号:国药准字H23023515;规格:阿司匹林0.25g)治疗,剂量为75mg/次,每日1次,至孕35周停药。观察组应用阿司匹林联合低分子肝素治疗,阿司匹林用药时间、方式等均与对照组一致,低分子肝素(生产单位:深圳赛保尔生物药业有限公司;批准文号:国药准字H20060190;规格:1.0mL:5000AXa单位),剂量为0.4mL/次,皮下注射给药,每日1次。所有患者均持续用药直至临产。
1.3 观察指标
对比两组治疗效果、不良妊娠结局、复发率及治疗前后凝血功能。
治疗效果:临床症状完全消失,凝血功能恢复正常为显效;临床症状基本消失,凝血功能趋于正常为有效;临床症状未见好转甚至加重,凝血功能未见改善为无效。
妊娠结局:包括早产、胎盘早剥和产后出血。
凝血功能:于治疗前后,清晨空腹状态下取患者3mL静脉血,离心处理后取得血清备用;应用全自动血液分析仪测定凝血活酶时间(APTT)、血小板计数、纤维蛋白原(FIB)和凝血酶原时间(PT)。
1.4 统计学分析
数据经SPSS 19.0软件分析,计量、计数资料分别经t、χ2检验,P<0.05则表示差异有统计学意义。
2 结果
2.1 两组治疗效果对比
对照组治疗效果为显效18例,有效20例,无效9例,总有效率为80.85%;观察组治疗效果为显效27例,有效18例,无效2例,总有效率为95.74%,高于对照组(χ2=5.044,P<0.05)。
2.2 两组凝血功能对比
治疗前,两组血小板计数、APTT、FIB和PT均未见明显差异(P>0.05);与治疗前比较,两组治疗后APTT、PT均升高,血小板计数和FIB均降低(P<0.05);与对照组比较,观察组治疗后APTT、PT均更高,血小板计数和FIB均更低(P<0.05),见表1。
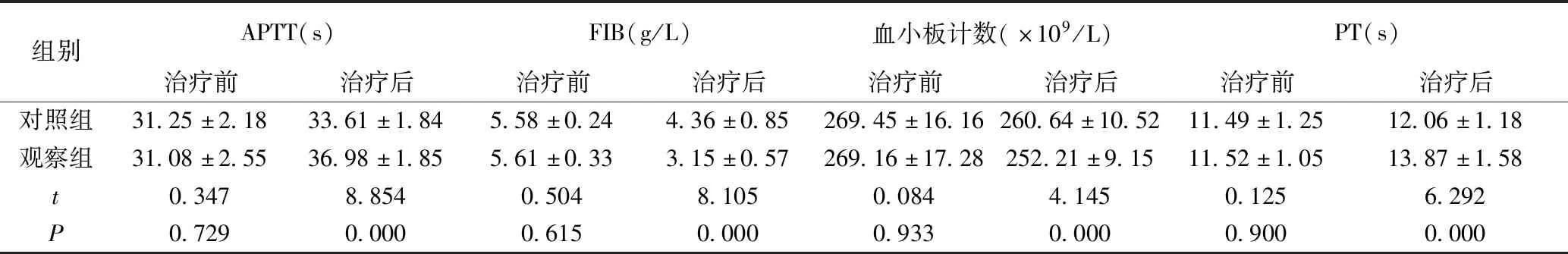
表1 两组凝血功能对比(x±s)
2.3 两组不良妊娠结局和复发率对比
与对照组比较(29.79%),观察组(6.38%)不良妊娠结局发生率更低(P<0.05);与对照组比较(17.02%),观察组(2.13%)复发率更低(P<0.05),见表2。
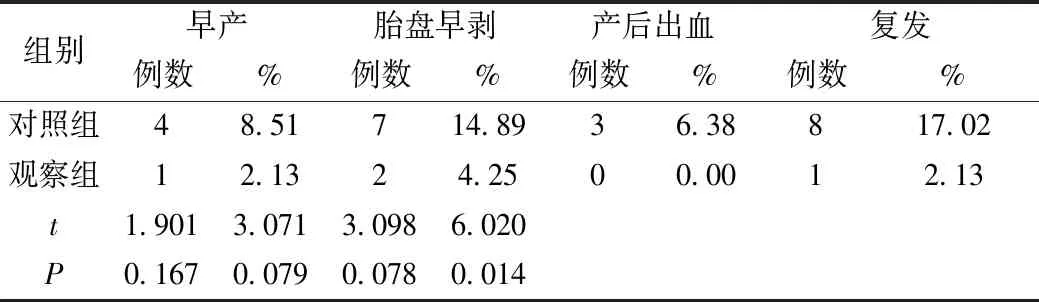
表2 两组不良妊娠结局和复发率对比
3 讨论
PE的发病率较高,具有起病较急、病情严重和进展迅速等特点,常导致胎盘梗死、胎盘早剥等,进而导致胎儿宫内生长受限、新生儿低体重等不良妊娠结局,且患者再次妊娠后,PE的复发率显著升高。据相关资料显示,既往患有PE者,再次妊娠后PE的复发风险为25%~65%,胎盘早剥的发生风险为3%及小于孕龄儿(SGA)的发生风险为10%。PE复发与遗传因素、母体因素和环境因素等密切相关。原发性与复发性PE的发病机制尚未完全明确,但普遍认为涉及到炎症和内皮介质释放、胎盘缺血等[4]。PE患者机体处于高凝状态,同时伴有内皮损伤、静脉淤滞等,其发生静脉血栓的风险相较于非妊娠人群更高,约为4倍。多项研究表明,妊娠合并症,特别是PE的发病率,与遗传性、获得性血栓性疾病密切相关[5-6]。目前,临床多采取药物预防PE发生,包括钙剂、肝素、孕酮、抗氧化剂等多种药物,但疗效一定差异,需谨慎选择。
本研究中对照组和观察组分别给予单一阿司匹林治疗和阿司匹林联合低分子肝素治疗,结果显示,与对照组比较,观察组治疗总有效率更高,不良妊娠结局发生率更低,复发率更低,且治疗后APTT、PT均更高,血小板计数和FIB均更低,提示阿司匹林联合低分子肝素可有效预防复发型子痫前期,降低复发率,改善患者妊娠结局,同时促进患者凝血功能恢复正常。究其原因,阿司匹林是临床常用药物之一,具有解热镇痛的功效,不仅能对血栓素A2生成和分泌产生抑制作用,同时还能减弱血小板环氧合酶-1的活性,进而对血小板聚集产生抑制。以往,临床将阿司匹林应用于心血管疾病治疗,如预防心绞痛、心肺梗塞和脑血栓形成等,临床研究表明,阿司匹林具有显著的抗血栓作用,由此,将阿司匹林应用于复发型子痫前期治疗,可显著改善患者凝血功能,但单一用药,无法对不良妊娠结局产生直接影响,临床疗效存在局限[7-8]。低分子肝素由普通肝素解聚而成,具有抗凝、抗血栓形成的作用,可有效降低血液粘稠度,同时改善患者血液循环,进而对孕产妇的血液机制异常情况产生一定影响,有利于胎儿生长和发育。与普通肝素相比较来说,低分子肝素具有更长半衰期,且药物应用后不会在胎盘发挥药效,这就能够避免对胎儿的负面影响。将阿司匹林与低分子肝素联用,可进一步抑制血小板环氧化酶-1的活性,增强抗凝和抗血栓形成作用,以减轻患者机体高凝状态,达到改善妊娠结局的目的[9]。与此同时,联合用药还可减少血管内皮生长因子的受体含量,由于内皮损伤是PE的病理特征之一,通过联合用药可减轻内皮损伤程度,以确保治疗安全性和有效性[10]。
综上所述,阿司匹林联合低分子肝素预防复发型子痫前期,可有效改善妊娠结局,降低复发率,改善患者凝血功能。

