不同分娩镇痛时机对初产妇产程及新生儿状态的影响
霍 鹍,高铭礼,段永军,张 强
近年来,硬膜外分娩镇痛作为常用的一种分娩镇痛方式,广泛用于分娩镇痛。第一产程活跃期是镇痛分娩应用较为成熟的时机,即在宫口开至4~6 cm时开始实施;其中第一产程潜伏期,即规律宫缩至宫口开至1~3 cm能够持续8h,甚至持续时间更长[1]。此阶段疼痛程度虽不如活跃期,但由于持续时间长,故而对产妇的生理和心理造成较大影响。本文研究旨在探讨不同分娩镇痛时机对初产妇产程及新生儿状态的影响。
1 资料与方法
1.1 资料与分组:选择我院于2020年1月-2020年9月分娩初产妇200例作为研究对象,根据不同分娩时机分为活跃期组100例与潜伏期组100例。活跃期组中,年龄21~34岁,平均(27.83±3.54)岁;孕周37~40周,平均(38.25±1.09)周;体质量61~78 kg,平均(69.76±6.56)kg。潜伏期组中,年龄20~35岁,平均(28.12±3.61)岁;孕周38~41周,平均(39.21±1.20)周;体质量62~81 kg,平均(70.32±7.28)kg。另选择我院于2020年1月-2020年9月未行分娩镇痛100例初产妇作为对照组,年龄20~32岁,平均(27.31±3.98)岁;孕周37~41周,平均(38.97±1.36)周;体质量60~80 kg,平均(70.54±6.89)kg。3组一般资料差异无统计学意义(P>0.05)。
1.2 纳入标准:①均行硬膜外麻醉镇痛分娩;②均为足月、单胎初产妇;③年龄20~40岁;④美国麻醉协会(ASA)Ⅰ~Ⅱ级;⑤获得知情同意,签订知情同意书。
1.3 排除标准:①凝血功能障碍;②存在麻醉禁忌证;③重要脏器严重异常者;④胎儿宫内缺氧;⑤原发性宫缩乏力;⑥精神疾病患儿;⑦合并有妊娠并发症者。
1.4 方法:2组均行硬膜外镇痛分娩,潜伏期组宫口扩张1~3 cm。选择L2~3或L1~2间隙为穿刺点,穿刺成功后将3~4 cm硬膜外导管向头端置入,首次给予3~5 mL的1%盐酸利多卡因注射液(国药准字H41023668,遂成药业有限公司),观察5 min,若孕产妇生命体征稳定则追加0.068%的盐酸罗哌卡因注射(国药准字H20052716,齐鲁制药有限公司,规格:10 ml∶75 mg)+0.3 μg/mL枸橼酸舒芬太尼注射液(国药准字H20054171,宜昌人福药业有限责任公司,规格:1 ml∶50 μg)5~8 mL,后连接硬膜外自控镇痛(PCEA)泵(电子注药泵,规格:ZZB_150,国械注准20173541272,江苏爱朋医疗科技股份有限公司,药物是0.068%盐酸罗哌卡因注射液+0.3 μg/mL枸橼酸舒芬太尼注射液+0.9%氯化钠注射液至100 ml。其中PCEA背景注射量5 mL,持续镇痛注射药量6~8 mL/h,锁定时间15 min。宫口开全后不关闭PCEA,直至产后观察2 h,无异常即可终止PCEA,再将硬膜外导管拔出。对照组孕产妇不给予任何镇痛措施。
1.5 观察指标:①观察各组镇痛效果,采用视觉模拟评分法(VAS)评估[2];②观察各组产程时间;③观察各组产后2 h出血量;④观察各组新生儿Apgar评分,包括1 min和5 min。
1.6 统计学方法:运用SPSS 22.0统计软件,采用t检验/F检验表示数据中相关计量资料,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 各组镇痛效果比较:潜伏期组和活跃期组镇痛优良率高于对照组(P<0.05),见表1。
2.2 各组VAS评分比较:潜伏期组和活跃期组VAS评分低于对照组(P<0.05);且潜伏期组与活跃期组VAS评分比较差异无统计学意义(P>0.05),见表2。
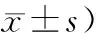
表2 3组患者VAS评分比较(分,
2.3 各组产程时间比较:潜伏期组、活跃期组和对照组第一产程、第三产程和总产程时间比较差异无统计学意义(P>0.05);潜伏期组和活跃期组第二产程时间和总产程长于对照组(P<0.05);而潜伏期组和活跃期组第二产程时间比较差异无统计学意义(P>0.05);潜伏期组总产程时间长于活跃期组(P<0.05),见表3。

表3 3组患者产程时间比较
2.4 各组产后2 h出血量比较:3组患者产后2 h出血量比较差异无统计学意义(P>0.05),3组新生儿Apgar评分1 min和5 min比较差异无统计学意义(P>0.05),见表4。
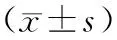
表4 3组患者产后出血量和新生儿Apgar评分比较
3 讨论
分娩过程中胎头下降扩张、子宫规律性收缩及阴道等组织牵扯会导致产妇出现十分强烈的疼痛,并且很多产妇因剧烈的疼痛而对分娩产生负性情绪如焦虑、恐惧等,这也是导致很多女性选择剖宫产的原因之一[3]。分娩镇痛作为有效减轻产妇分娩镇痛的一种手段,广泛用于临床分娩中。分娩镇痛主要是以各种手段降低分娩时的疼痛感觉,产妇体力的消耗降低,从而有利于分娩顺利进行,进而能够增强自然分娩的信心[4]。分娩镇痛方法分为药物性镇痛法与非药物性镇痛法,其中应用非药物性镇痛法优点主要在于对母婴和产程影响极小,但其镇痛效果差,仅适用于轻中度的分娩疼痛[5]。硬膜外阻滞分娩镇痛用于孕产妇效果明显、产妇清醒能主动配合且对母婴影响小,是最为广泛的一种分娩镇痛方法。但关于分娩镇痛不同时机对新生儿、分娩方式和产程的影响尚存在争议[6]。
分娩镇痛对产程的影响:第一产程分娩疼痛主要由临产后的子宫收缩、子宫下段拉伸以及宫口开大等共同作用而成[7]。临床研究报道表明,硬膜外阻滞分娩镇痛影响胎头内旋转、减慢子宫颈扩张速度及抑制宫缩,从而延长第一产程[8]。本文研究表明,潜伏期组、活跃期组和对照组第一产程时间比较差异无统计学意义,提示分娩镇痛对第一产程无明显影响,与上述研究存在差异,故而还需笔者在后续作多中心、多样本深入研究,进一步探讨,提供可靠参考价值。第二产程分娩疼痛主要来自产道的扩张、会阴体扩张及胎头压迫肛提肌,而宫口扩张和子宫收缩的疼痛相对减少。本文研究表明,潜伏期组和活跃期组第二产程时间和总产程时间长于对照组,提示分娩镇痛会延长第二产程时间,笔者认为其原因可能是由于麻醉会延迟因胎头压迫盆底组织,反射性导致产妇主动用力的时间延长,并且对骨骼肌的松弛作用会造成产力减弱,盆底组织松弛无法使胎头顺利旋转,从而影响胎头的下降,可能导致第二产程延长。第三产程的疼痛明显减轻,主要为会阴裂口或侧切口缝合造成的疼痛,与娩出过程及胎盘剥离关系较小。本文研究表明,潜伏期组、活跃期组和对照组第三产程比较差异无统计学意义,提示分娩镇痛对第三产程无明显影响。本文研究表明,潜伏期组、活跃期组和对照组新生儿Apgar评分1 min和5 min比较差异无统计学意义,提示分娩镇痛对新生儿Apgar评分无明显影响。

