儿童鼻窦区胚胎型横纹肌肉瘤MRI及CT分析
唐丽芳,陈 玲,朱 里,李 涛(通讯作者)
(柳州市工人医院医学影像科 广西 柳州 545005)
鼻窦区胚胎型横纹肌肉瘤(embryonal rhabdomyosarcoma, ERMS)是一种来自多能的胚胎细胞,未成熟的潜在的肌细胞或将来可分化为肌纤维的未分化的中胚叶细胞,是临床上少见的高度恶性肿瘤[1]。主要发生于儿童,全身多个器官都可发生,头颈部最多见,约占40%,其次泌尿生殖系、四肢、腹膜后及躯干。近年,国内外对该病的文献报道少,笔者收集了46例经组织病理学证实的鼻窦区ERMS,分析它的CT及MRI影像特点,以加深对其影像学特征的认识。
1 资料与方法
1.1 一般资料
将2019年1月—2021年2月于本院术后病理证实为胚胎型横纹肌肉瘤46例患者作为研究对象,男29例,女17例,患者年龄4~17岁,中位年龄为8.5岁,均发生于儿童。病灶主要位于鼻窦及鼻窦旁,患者临床主要首发症状为鼻塞、鼻出血、涕中带血29例,眼突及眼活动受限22例,颌面部肿物16例,鼻窦区ERMS床症状无特异性。
纳入标准:患者均经外科手术切除及病理证实为胚胎型横纹肌肉瘤;患者年龄<18;无幽闭恐惧症可配合MRI扫描;患者知情且自愿。排除标准:严重精神疾病;其他器质性异常疾病;肝、肾等器官功能不全;对比剂过敏史;体内置入金属物(如置换关节假体)患儿。
1.2 检查方法
46例均行MR平扫及增强检查,机型为德国西门子生产Magnetom Skyra 3.0T磁共振及头颈线圈;采用快速自旋回波序列,常规行轴位、冠状位及矢状位T1和T2加权成像,层厚5 mm,层距5 mm,FOV 290 mm。T1WI采用TR 600 ms,TE 9.3 ms;T2WI采用TR 2 600 ms,TE 105 ms,Gd-DTPA增强扫描检查采用钆喷替酸葡甲胺(Gd-DTPA)经肘静脉注射,剂量为0.1 mmol/kg。12例患者同时行CT扫描,行鼻部横断位、冠状位平扫和增强扫描,层厚5 mm,层距5 mm,增强对比剂为欧乃派克100 mL经肘静脉注射,注射速度为3 mL/s,分别观察软组织窗和骨窗。
2 结果
2.1 病理结果
46例均经手术证实为胚胎型横纹肌肉瘤ERMS。
镜下检查:肿瘤组织呈小的圆形、梭形细胞或星形,细胞内含丰富的染色质,胞浆少,胞浆内含清晰的嗜酸颗粒。瘤细胞排列密集区成巢状,细胞巢之间可见疏松的黏液样间质,少见胶原纤维。部分光镜下瘤组织呈菊瓣样形态横纹肌肉瘤改变。
免疫组化检查:Myogenin、Vimentin均为阳性,Desmi、HHF35、Ki.67部分表达阳性,其中阳性率儿童组40%~60%、成人组70%~90%。
2.2 MRI及CT表现
46例病灶软组织肿块影与脑灰质相比,均呈T1WI等信号、T2WI稍高信号,9例病灶中心呈T1WI低信号、T2WI高信号,增强后斑片状、线环状及菊瓣样强化(图1);19例病灶内可见散在T1WI、T2WI均为极低信号影,考虑为筛窦内气体影被包埋其中(图2),其中3例同时出现串珠样强化。13例病灶出现T1WI稍高信号、T2WI高/低信号影,增强后未见强化,考虑为出血;16例病灶中心局部坏死、液化区。46例患者中12例同时行CT检查,病变呈不规则软组织肿块,与周围肌肉相比,呈等密度影,增强后中-重度强化。

图1 增强后斑片状、线环状及菊瓣样强化
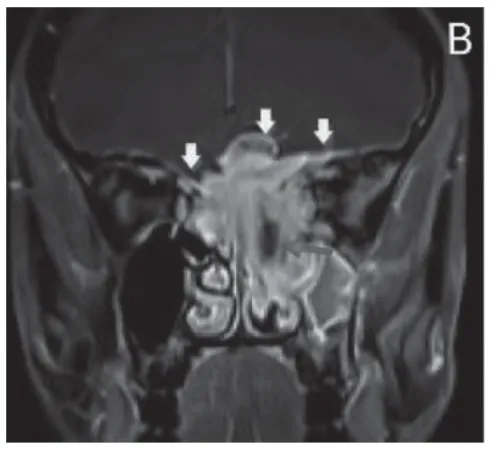
图2 筛窦内气体影被包埋其中
2.3 病变范围及邻近结构
46例患者中7例病灶局限于筛窦及鼻腔内,向侧方压迫眼眶,鼻甲及鼻中隔局部受侵;16例主体位于筛窦,侵犯鼻腔、上颌窦、蝶窦、眼眶,相应窦鼻骨质部分成溶骨性破坏,局部骨质吸收变薄,其中14例突破颅骨向颅内发展,邻近脑膜增厚并强化;11例位于鼻咽部者侵犯范围较广泛,肿瘤向鼻旁窦、鼻腔、翼颚窝、眶及颅内等鼻咽邻近结构侵犯,其中1例侵犯海绵窦,相应颈内动脉包埋,CT清楚显示骨质破坏;8例主体位于眼眶内,累及邻近筛窦、上颌窦、右侧额极硬脑膜、额骨右份及右眼上睑,右侧眼内直肌及视神经受压向外侧移位;4例位于颌面部皮下病灶,边界清楚,周围结构未见受侵,病灶中心可见坏死液化及黏液间质区。46例患者中13例可见远处淋巴结转移。
3 讨论
3.1 概述
按2002年WHO软组织和骨骼肿瘤病理诊断标准,国际组织病理学会将RMS分为3型,即胚胎型、腺泡型及多形型,胚胎型包括葡萄型、梭形型和间变型三种亚型[2]。胚胎型最多见,约占50%~60%[3],12岁之前发病居多,约占78%,其中5岁前发病约占43%,少部分患者发病年龄大于20岁,约占7%[4]。本组病例中,20岁以上12例,约占30%,与文献报道有差异,可能由于本组病例样本量不足引起。
3.2 影像学表现
肿块与脑灰质相比,T1WI上呈稍低或等信号,T2WI呈稍高信号,其内囊变、坏死或钙化可引起病灶信号不均匀,极少见钙化[5],本组病例中均未见钙化征象。Hagiwara等[6]还曾提出肿瘤呈葡萄样环形强化,是本病特异性征象,反映葡萄簇型横纹肌肉瘤的病理特点,但此征象出现率低,本组病例中仅见2例,该影像特点可能与病理见瘤细胞部分排列成条索状或巢状及紧实的肿瘤细胞间散在疏松的黏液基质有关[7]。本组部分病灶增强可出现环状或菊花瓣样强化,术后病理证实病灶边缘并条状向瘤内延伸强化类似菊花瓣环,瘤内黏液区未见强化类似花心。肿瘤对邻近结构广泛破坏并取代周边组织,呈侵袭性生长,而部分报道显示病灶内可保存较完整块状骨质,或与骨质溶骨性破坏同时出现,有学者认为包埋骨质的出现可能为短期内肿瘤生长迅速,体积明显增大,而其周围结构来不及被完全破坏所致。病灶位于鼻咽部病灶侵犯范围较广泛,可能由于鼻咽周围各间隙结构疏松,相互交通,并且鼻咽部位相对较深,难以早期发现而进展[8],本组2例位于鼻咽部者均侵犯范围广泛;而1例位于颌面部皮下表浅部位者,边界清楚,周围结构未见受侵,较早出现中心坏死,推测可能由于位置表浅,发展迅速,来不及侵犯周围结构已突出皮肤轮廓被早期发现,而血供跟不上肿瘤增大速度致中心出现坏死。
3.3 鉴别诊断
(1)内翻乳头状瘤发病年龄一般在40岁以上,主要发生于中鼻腔外侧壁、中鼻甲或鼻窦,可见特异性“脑回征”[9],其内钙化多见,邻近骨质多以压迫为主,可见轻度侵蚀;(2)嗅神经母细胞瘤:好发年龄有两个阶段,即11~20岁及50~60岁,起源于鼻腔上部的嗅神经上皮,肿瘤中心位于筛区及上鼻腔,常见钙化,肿块可呈典型的“哑铃状”表现,侵犯颅内时可见特异性瘤周囊肿[10];(3)鼻咽纤维血管瘤好发于青年男性,主要发生于蝶骨体和鼻后孔,可见点、线状血管流空征象,增强表现为明显强化,部分大肿块内可见“胡椒盐征”[11],周围骨质连续,以受压、变薄为主;(4)淋巴瘤:原发鼻腔鼻窦淋巴瘤少见,肿块信号均匀,累及范围广,但骨质破坏程度较轻;(5)鼻窦癌:最常发生于上颌窦,主要发病年龄为中老年,病程短,进展快,临床症状重,以鳞状细胞癌多见。
综上,鼻窦区胚胎型横纹肌肉瘤病灶主体位于筛窦者多见,表现为不规则软组织肿块影,坏死、出血及气体影包埋导致肿块信号不均匀,钙化罕见,增强可出现特异性葡萄串样及菊瓣样强化,具有高度侵蚀性,周围骨质受不同程度破坏,可累及多个鼻窦及邻近结构,病程进展快,较早出现周围结构侵犯及淋巴结远处转移,结合患者发病年龄为儿童者需高度怀疑此病。

