慢性非特异性下背痛患者竖脊肌等长收缩时空间活动特征
李霞 郝增明 王晓东 陈晓军
1 浙江中医药大学第三临床医学院(杭州310053)
2 浙江大学教育学院(杭州310028)
慢性非特异性下背痛(chronic nonspecific low back pain,CNLBP)以腰骶臀部疼痛或不适为主要症状,严重影响患者的日常工作和生活。CNLBP 持续或复发的潜在因素之一是躯干神经肌肉控制的改变[1.2]。表面肌电图(surface electromyograpy,sEMG)是一种了解神经肌肉控制的手段[3,4],其无创、无痛,广泛用于测量肌肉活动。应用sEMG测试时,电极覆盖一小块肌肉区域,可以获取的信息有限[5],空间分辨率低[6]。高密度表面肌电(high density surface EMG,HDsEMG)整合了针极肌电和sEMG 的优势,电极覆盖面积较大,可以量化肌肉活动空间分布的变化,从二维空间角度整体分析肌肉性能,解决传统sEMG电极放置位置等方面的局限。
评价腰背肌功能常用的是等长运动负荷试验(Biering-Sorensen testing,BST)。大多数研究通过BST试验增加负荷达到力竭,以观察CNLBP 患者与健康受试者疲劳耐受时间和肌电参数的差异[4,7]。BST试验负荷增加,CNLBP患者耐受时间明显缩短,且常常受主观因素影响无法达到实验要求。da Silva等[7]改良BST疲劳试验,缩短腰背肌等长收缩的时间为1 min,利用sEMG 观察到CNLBP 患者中位频率斜率(median fre⁃quency slope,MFs)较健康受试者更低。在疲劳早期,CNLBP患者腰背肌空间活动变化如何鲜有研究。本研究改良BST 测试,不施加负重,利用HDsEMG 比较CN⁃LBP患者和健康人竖脊肌持续等长收缩1min时的时空活动差异,为CNLBP 患者肌肉功能评价及康复治疗提供依据。
1 对象与方法
1.1 研究对象
患者纳入标准:①符合美国国立卫生研究院(Na⁃tional Institutes of Health,NIH)下背痛预防指南[8]中关于非特异性下背痛的诊断标准;②疼痛持续时间≥3个月;③年龄20~60岁;④经体格检查及影像学检查排除骨折、腰椎间盘突出等腰椎特异性疾病;④签署知情同意书。排除标准:①有严重心、肺、肝、肾等疾病者;②孕产妇或哺乳期女性;③有认知障碍或其他原因,无法配合者。
将符合上述标准的CNLBP患者15例作为实验组,另选取与实验组相匹配的健康成年人15 名作为对照组。实验组男性8名,女性7名;对照组男性7名,女性8名。两组入选者性别、年龄、身高、体重、BMI、疼痛视觉模拟评分(visual analogue scale,VAS)、Oswestry 功能障碍指数(Oswestry disability index,ODI)等一般资料比较,差异均不具有统计学意义(P>0.05),具有可比性,详见表1。本研究获浙江中医药大学附属第三医院医学伦理委员会批准。
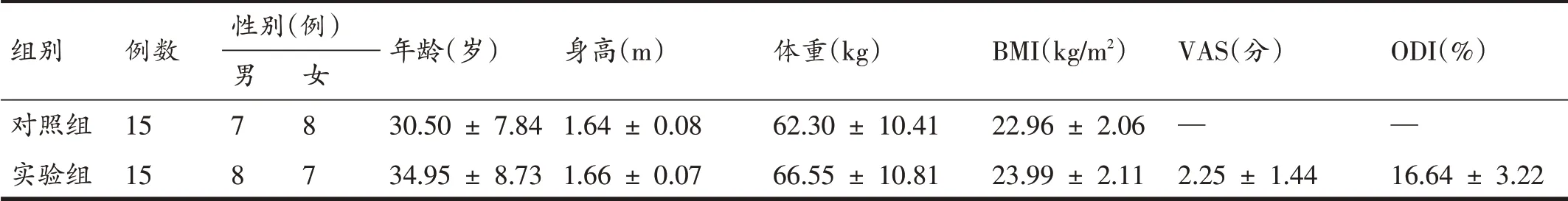
表1 两组一般资料比较
1.2 实验方法
两组受试者均采用改良BST 进行HDsEMG 测试。实验组采用ODI、VAS 进行临床评估,对照组健康人无功能障碍,不做ODI、VAS评估。
采用改良BST[7]。受试者俯卧于罗马椅(椅面与地面呈45°)上,髂前上棘与罗马椅垫前缘对齐,下半身固定,双臂交叉在胸前,保持上身呈水平姿势,躯干悬空,保持无支撑状态1 min。
HDsEMG采用浙江大学金文光等研制的高密度阵列式表面肌电采集与分析系统[9](采样频率为1000 Hz,带通滤波的截止频率为20~350 Hz)。HDsEMG表面电极的电极纵向间距为8 mm,电极横向间距为10 mm。测试前用75%酒精棉球擦拭皮肤,去除油脂。阵列式高密度电极贴于受试者腰椎棘突外侧2 cm,L3水平,竖脊肌肌腹处,实验组贴于痛侧,对照组贴于右侧;接地电极置于T12棘突。受试者进行改良BST试验同时进行HDsEMG测试。
采用VAS 评定疼痛程度,纸上印有0~10 cm 长线段,0 分表示无痛,10 分满分,10 分表示最剧烈疼痛。患者根据自身疼痛情况计分。
采用ODI评估患者功能障碍情况,包括疼痛强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活、旅游10个方面。总分最低0分,最高50分,得分越高,表明功能障碍越重。
1.3 评价指标
本研究使用软件Matlab 对采集的HDsEMG 数据进行处理与分析。对所有数据段计算均方根值(root mean square,RMS)和中位频率(media frenquency,MF)的特征值序列。采用MFs 评价肌肉疲劳。根据32 通道表面肌电信号RMS 特征值计算竖脊肌肌电活动的重心和分散度。重心表示竖脊肌RMS 的重心坐标,坐标值增大,代表重心向近端移动。分散度表示重心的位移,分散度越大,代表运动变异越大。对所有HDsEMG数据,分别取收缩初期(开始20 s )、收缩中期(中间20 s)和收缩末期(最后20 s)相应RMS特征值的平均值。研究不同收缩时段竖脊肌重心及分散度,比较实验组和对照组竖脊肌的时空活动差异,并分析实验组不同收缩时段,竖脊肌肌电活动重心和分散度与ODI、VAS的相关性。
1.4 统计学分析
使用SPSS20.0 软件对数据进行统计分析,计量资料比较采用±s,实验组及对照组HDsEMG数据比较采用双因素重复测量方差分析(ANOVA),测试收缩时段、分组对HDsEMG 各参数的影响采用最小显著差异法(least significant difference,LSD)进行两两比较,P<0.05 表示差异具有统计学意义。分析ODI、VAS 与肌电相关指标的相关性,采用pearson 相关性分析,P<0.05表示差异具有统计学意义。
2 结果
MFs 实验组和对照组组间比较,差异具有统计学意义(P<0.05),见表2。
实验组和对照组肌电活动重心,组内不同收缩时段两两比较,差异均具有统计学意义(P<0.05),两组重心坐标值均随收缩时间延长逐渐减小,实验组和对照组竖脊肌肌电活动表现一致,随疲劳进展向远端移动。不同收缩时段肌电活动重心,实验组和对照组组间比较,差异具有统计学意义(P<0.05),实验组均大于对照组,说明实验组竖脊肌肌电活动更靠近近端。见表2、图1。
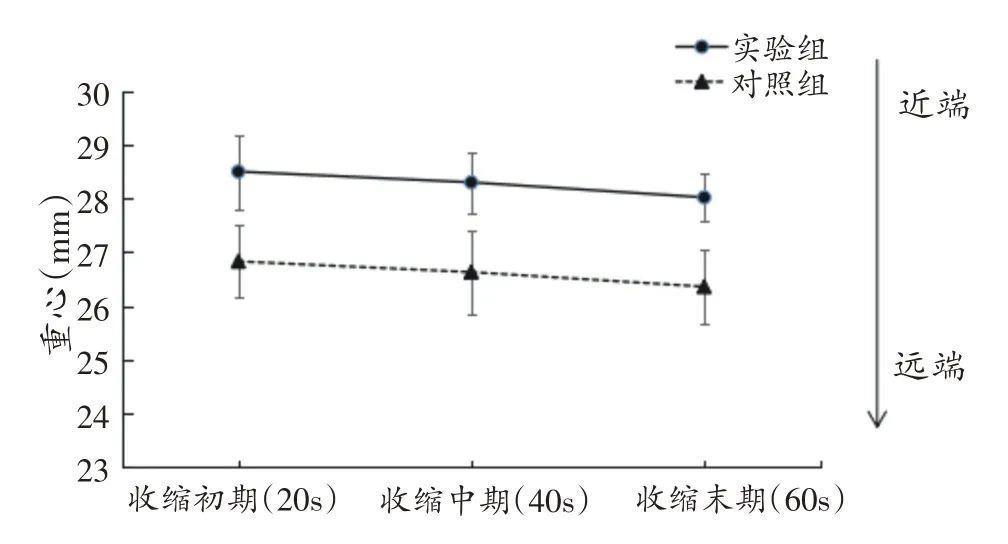
图1 实验组和对照组重心比较(n=15)
实验组和对照组肌电活动的分散度,组内不同时段两两比较,差异均具有统计学意义(P<0.05),两组分散度随收缩时间延长均逐渐增大,实验组和对照组均表现为运动变异逐渐增加。不同收缩时段分散度实验组和对照组组间比较,差异均具有统计学意义(P<0.05),实验组分散度均较对照组小,实验组运动变异小于对照组。见表2、图2。
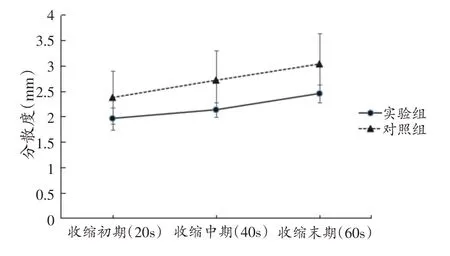
图2 实验组和对照组分散度比较(n=15)

表2 两组HDsEMG参数比较(n=15)
相关性分析发现,ODI 与收缩初期、中期、末期竖脊肌肌电活动重心均具有明显正相关性(r=0.55、0.58、0.56,P<0.05),ODI 越大,重心坐标值越大,说明功能障碍越重,肌电活动重心越靠近近端;ODI 与收缩初期、中期、末期分散度均具有明显负相关性(r=-0.54、-0.53、-0.59,P<0.05),即ODI 越大,分散度越小,说明功能障碍越重,运动变异越小。
疼痛VAS评分与收缩初期、中期、末期肌电活动重心成明显正相关(r=0.58、0.56、0.56,P<0.05),VAS越大,重心坐标值越大,说明疼痛越重,肌电活动重心越靠近近端;VAS 与收缩初期、中期、末期分散度具有明显负相关性(r=-0.54、-0.53、-0.57,P<0.05),VAS评分越大,分散度越小,说明疼痛越重,运动变异越小。
3 讨论
在疲劳测试过程中,与疲劳相关的重要的肌电信号时频变化特征是:所有电极的线性方程斜率为负[10]。本研究利用HDsEMG 进行疲劳测试发现,对照组和实验组竖脊肌MFs 均为负值,且实验组和对照组相比,差异具有统计学意义(P<0.05),说明两组受试者都存在竖脊肌疲劳,CNLBP 患者疲劳程度较健康受试者更为明显,与da Silva 等[7]应用sEMG 进行疲劳测试的研究结果一致。
HDsEMG可以反映肌肉活动在不同条件下的空间异质性,表明运动单位的空间分布变化[11],这是sEMG所不能完成的。HDsEMG有2个常用变量:肌电活动的重心和分散度[10]。重心表示竖脊肌RMS振幅最大的位置,反映肌肉收缩活动最强的部分;分散度代表重心的位移,表示运动变异的大小,可用于评估持续或动态收缩期间肌肉活动分布的变化[3]。这两个变量,特别是重心,在肌电图的基础研究中应用广泛[4,12]。Abboud等[10]使用HDsEMG 对健康受试者进行疲劳测试,采用BST方法,增加负荷来诱发疲劳,结果发现,健康受试者因肌肉疲劳引起的肌电活动的重心向竖脊肌远端区域偏移。Tucker 等[13]对健康受试者站立位前倾20°时竖脊肌持续静态收缩过程进行了研究,结果发现肌电活动的重心在持续收缩期间随疲劳向远端移动。本实验改良BST 试验,不增加受试者负荷,测试时间限制为1 min,观察到CNLBP 患者和健康受试者竖脊肌肌电活动重心均向远端移动。竖脊肌疲劳时肌电活动分布变化的特征是:肌电活动重心向远端移动。这种肌肉活动的重新分配,激活肌肉的不同区域来维持疲劳任务需求[10],避免了任务早期相同肌纤维的超载[5]。从生物力学角度分析,竖脊肌收缩活动重心向远端移动,可以形成更长的杠杆臂,较长的杠杆臂能够使维持肌肉收缩所需的力量最小化[14],从而减少肌肉疲劳、延长耐力[5],更具生物力学优势。肌肉疲劳时时空活动特性的变化可能是肌肉适应疲劳的一种表现。
本研究通过改良BST 测试发现,CNLBP 患者与健康受试者相比,肌电活动重心更靠近竖脊肌近端,差异具有统计学意义(P<0.05)。Sanderson等[14]采用Ito疲劳测试,与本研究结果测试方法不同,结果同样发现,CN⁃LBP 患者较健康受试者竖脊肌激活重心更倾向于近端。CNLBP 患者和健康受试者肌电活动分布的差异,说明在肌肉疲劳时CNLBP 患者与健康受试者使用不同的运动策略来完成耐力任务[10,14]。当运动引起疼痛时,CNLBP患者调整肌肉活动,在肌肉之间重新分配活动,优先激活更靠近近端的肌群,改变了腰部竖脊肌活动对运动的正常适应[5],避免进一步的疼痛或损伤[15]。
运动变异在控制脊柱运动和稳定性方面起着重要作用,可以用来探索新的运动方案,应对外部干扰以及影响肌肉骨骼系统的生理和生物力学变化[16]。HD⁃sEMG能够辨识出不同的神经肌肉模式,如肌肉疲劳时肌电活动重心向远端偏移,运动变异增加[4]。本研究通过HDsEMG 研究发现,竖脊肌等长收缩时,健康人和CNLBP 患者竖脊肌分散度均随收缩时间延长逐渐增大,说明竖脊肌肌肉活动的再分配程度与耐力时间之间存在关联,且随疲劳逐渐增大;CNLBP患者竖脊肌肌电活动分散度小于健康对照组,差异具有统计学意义(P<0.05),说明CNLBP 患者的运动变异少于健康受试者,健康受试者竖脊肌活动的再分配程度比CNLBP 患者更高。Abboud 等[4]研究发现,肌肉疲劳导致CNLBP患者与健康受试者的运动变异增加,但CNLBP 患者的运动变异仍然较低。Sanderson 等[14]研究发现,与CN⁃LBP 组相比,健康对照组肌电振幅重心位置的变异增加,再分配的数量在疲劳任务期间逐渐增加。在疲劳情况下,肌肉会寻找新的运动方案以保存肌肉性能[17]。在肌肉疲劳早期,可供招募的运动单位选择广泛,可用的运动单位及肌纤维数量较多,在局部区域内招募的可能性越大,重心位移范围较小[10]。在疲劳接近尾声时,局部大多数肌纤维已经被募集,而重复交替募集的可能性有限[10],因此,维持耐力任务需要募集更多的肌纤维,激活更大的肌肉面积,将负荷有效地分散在更多的肌纤维上[14],从而减轻疲劳,延长耐力时间。所以,肌肉疲劳初始阶段肌电活动的变化范围较小,分散度较小,而疲劳后期则以肌电活动范围的增加和可重复模式为特征[10]。适当的运动变异能够优化运动性能,延缓肌肉疲劳。CNLBP患者无法募集更多肌纤维,运动变异较健康受试者低,活动再分配的数量较健康受试者减少,导致“解决方案”数量减少[4],耐力下降。
本研究相关性分析发现,肌电活动重心与VAS 和ODI 均呈显著正相关,说明CNLBP 患者疼痛和功能障碍越重,重心越靠近近端;分散度与ODI、VAS 均呈显著负相关,表明功能障碍越重、疼痛程度越高的CNLBP患者运动变异越少。Falla 等[3]研究发现,疼痛越严重肌电活动范围越小,与本研究结果一致。HDsEMG 采集的肌电活动参数和VAS、ODI 显著相关,说明HD⁃sEMG 可用于CNLBP 患者的疼痛和功能障碍评估,可作为临床量表评估的辅助手段。HDsEMG能够更加客观准确地评价CNLBP 患者的肌肉功能,有望取代临床半定量的量表评估。HDsEMG 应用于临床,还需要更多的病例研究、测试方法的改进以及信度和效度检验。应用HDsEMG 帮助早期监测出CNLBP 患者肌肉激活位置的变化、运动变异的差异,从而及早发现患者的功能障碍,及时采取有效的针对性的干预措施,通过运动、手法治疗或人体工学设计的方法,管理纠正错误的躯干肌肉神经行为,使CNLBP 患者的肌肉激活模式趋于正常的空间分布,从而减少脊柱负荷或疼痛[6],改善预后。如何应用HDsEMG 早期做好CNLBP 患者的肌肉功能监测,在康复过程中量化患者的康复效果,精准指导康复治疗,值得进一步研究。
4 总结
竖脊肌等长收缩时,运动变异增加,肌电活动重心向远端移动;CNLBP患者较健康人运动变异减小,向远端移动减少。CNLBP患者能够在肌肉疲劳的情况下寻找新的运动解决方案,通过改变肌肉激活的重心位置和范围、重新分配肌肉活动,以预防、延缓肌肉疲劳和潜在的肌肉骨骼损伤。HDsEMG可以用来评估肌肉持续收缩期间肌肉活动空间分布的变化,为CNLBP 患者的肌肉功能评估提供依据。

