宫腔镜下电切配合刮宫术用于多发性子宫内膜息肉治疗的效果及对复发率的影响
陆琪
【摘要】目的:探究宫腔镜下电切配合刮宫术对于多发性子宫内膜息肉的治疗效果。方法:选取我院2019年3月至2021年3月收治的100例多发性子宫内膜息肉患者,按照随机数字表法分为两组,每组均50例,对照组采用宫腔镜下电切术,观察组在对照组基础上增加刮宫术,对比两组围术期情况及住院时间、并发症及复发情况。结果:①两组手术时间无明显差异(P>0.05);观察组出血量、住院时间均优于对照组(P<0.05);②观察组并发症及复发情况均低于对照组(P<0.05)。结论:宫腔镜下电切配合刮宫术对多发性子宫内膜息肉患者,治疗效果显著。
【关键词】宫腔镜下电切术;刮宫术;多发性子宫内膜息肉;围术期
多发性子宫内膜息肉是一种常见的妇科病,多发于30岁以上女性,主要病发原因为子宫膜过度增生,导致子宫腔内出现光滑肿物,引起子宫出血、腹痛、白带异常等症状,导致息肉产生,严重者会导致不孕或影响孕期胎儿生长。目前临床上常用宫腔镜下电切术治疗多发性子宫内膜息肉,能准确判断息肉位置,对患者伤害较小,但息肉组织不宜清除彻底,复发风险较高。有学者认为宫腔镜电切配合刮宫术,对多发性子宫内膜息肉患者治疗效果良好[2]。本文选取100例多发性子宫内膜息肉患者,研究宫腔镜电切配合刮宫术的作用。
1 资料与方法
1.1临床资料
选取我院2019年3月至2021年3月收治的100例多发性子宫内膜息肉患者,按照随机数字表法分为两组,每组均50例,对照组,年龄34岁~38岁,平均年龄(36.78±1.36)岁,子宫内膜息肉个数3个~7个,平均(4.21±0.33)个,孕次1次~3次,平均孕次(2.11±0.16)次,月经量170mL~190mL,平均月经量(180.56±10.23)mL。观察组,年龄34岁~38岁,平均年龄(36.52±1.27)岁;子宫内膜息肉个数2个~7个,平均(4.33±0.37)个,孕次1次~3次,平均孕次(2.20±0.18)次,月经量170mL~190mL,平均月经量(181.44±10.19)mL。两组一般资料比较无明显差异(P>0.05)。
1.2入选和排除标准
入选标准:符合《子宫内膜息肉及其诊断方法》中的诊断标准;心脑血管功能正常;无精神类疾病;对研究内容知情,并签署知情同意书。排除标准:其他原因引起的子宫出血;凝血功能正常;妊娠期或哺乳期患者;不配合治疗者。
1.3方法
两组均进行术前常规消毒、麻醉等准备。
1.3.1 对照组采用宫腔镜下电切术,具体方法为:扩张宫颈口,灌入生理盐水,在子宫内膜内放置宫腔镜,检查息肉的数量、大小、位置等基本情况,在B超辅助下,使用环装电极切除息肉,等息肉切除后,取出宫腔镜。
1.3.2 观察组在对照組基础上,给予刮宫术辅助治疗,使用电切术取出息肉后,用合适的刮匙在宫腔内刮除息肉残留物,将刮出的息肉残留物无菌保存,并快速送检。
1.4 观察指标
(1)围术期指标及住院时间:观察两组围术期指标,包括术中出血量、手术时间,并记录住院时间。(2)并发症及复发率:比较两组并发症发生情况,包括颈管狭窄、宫腔黏连等,及疾病复发情况。
1.5 统计学分析
采用SPSS 22.0统计学软件进行数据分析。计数资料采用(%)表示,进行χ2检验,计量资料采用(χ±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组围术期指标及住院时间对比
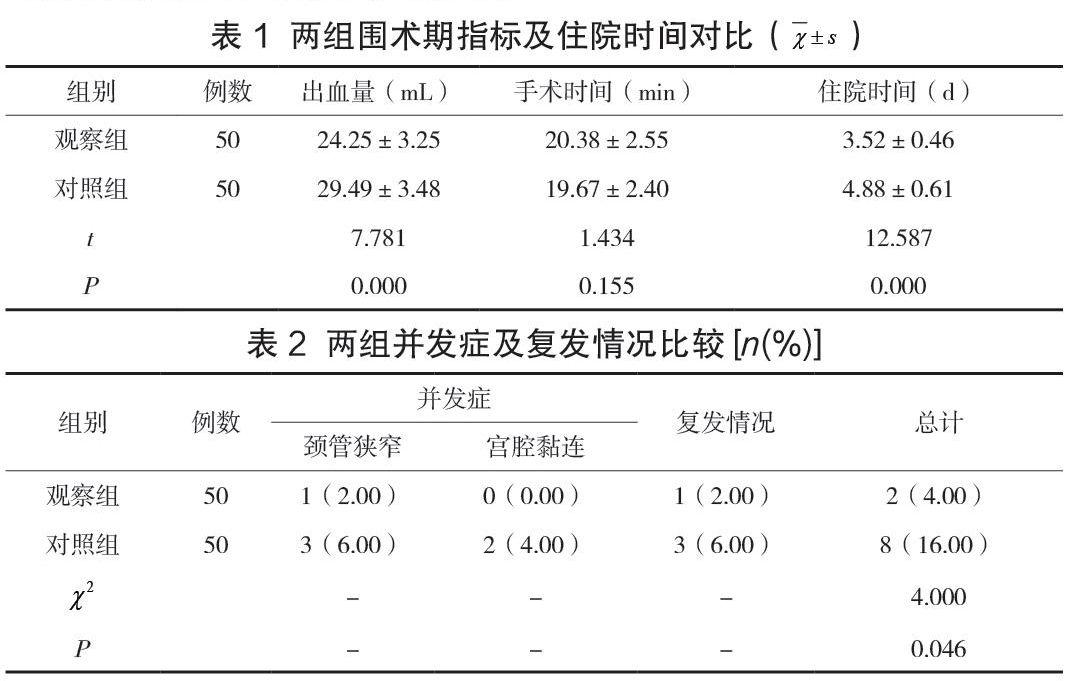
两组手术时间无明显差异(P>0.05);观察组出血量、住院时间均优于对照组(P<0.05),见表1。
2.2 两组并发症及复发情况对比
观察组并发症及复发情况均低于对照组(P<0.05),见表2。
3 讨论
多发性子宫内膜息肉作为一种常见病,与雌激素水平密切相关,当其增高时会引发子宫出血,导致息肉产生。林红娣等学者的研究中宫腔镜下电切术和刮宫术联合使用,能减少对患者身体的伤害,与本研究结果相似。本研究中观察组出血量及住院时间均小于对照组,主要由于宫腔镜下能快速找准病灶位置,电切术和刮宫术相结合,可快速、彻底清除子宫内膜息肉,减少出血量,提高治疗效果。且宫腔镜下电切治疗联合刮宫术,能彻底切除轻度息肉根部、宫底及宫角息肉,减少复发。
综上所述,宫腔镜下电切配合刮宫术对于多发性子宫内膜息肉,临床效果好,可降低疾病复发情况,值得广泛使用及推广。

