尿毒症血液透析患者低血糖发生状况及其影响因素分析
王楠楠(巩义市人民医院肾病科/血液透析室,河南 巩义451200)
血液透析是改善尿毒症患者患者临床症状、延长患者生存期的有效治疗方式。血液透析过程中低血糖是血液透析患者最常见的急性并发症之一,发生率高达20%~30%[1]。 一旦发生低血糖,不仅影响血液透析的正常进行,还会降低血液透析效果,增加护理工作量,严重者还会引起患者心脏血流动力学改变危及患者生命[2,3]。为了更好地提升尿毒症患者血液透析的安全性及有效性,对透析期间低血糖的发生状况进行分析十分必要。基于此,本研究分析尿毒症血液透析患者低血糖发生的影响因素。报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年6月~2019年6月在我院进行血液透析的103例尿毒症患者临床资料,其中男53例、女50例;年龄34~79(53.01±3.28)岁。
1.2 纳入与排除标准 纳入标准:尿毒症符合《内科学》(第9版)[4]诊断标准;均使用长期性血管通路且稳定透析3个月以上,且顺利完成1年的血液透析治疗;非过敏体质;临床病例资料完整。排除标准:处于各种疾病的急性感染期;免疫功能异常;合并其他肾脏疾病。
1.3 方法
1.3.1 低血糖判定 选择快速血糖测定仪器(上海益联科教设备有限公司,GT-1640)每次透析1h、4h时均测定患者血糖值,依据《糖尿病学》[5]中的相关标准,血浆葡萄糖浓度≤2.8mmol/L时判定为发生低血糖。
1.3.2 一般资料统计 统计130位尿毒症血液透析患者的一般资料,尿毒症病程,年龄(≤60岁、>60岁),使用微型营养评定法评估患者透析前全身营养状况(良好、不佳),查看病史明确患者合并2型糖尿病(是、否)。采集患者清晨中段尿10ml,以胶体金方法检测尿微量白蛋白,以酶联法检测尿肌酐,计算尿微量白蛋白/肌酐比值。检测试剂盒及配套试剂均购自武汉明德生物科技股份有限公司,检测流程均严格按照试剂盒说明书进行。清晨抽取患者静脉血4~5ml,以3 200r/min离心速度离心10min,分离出上层血清,采用TOSOHHLC-723G8全自动糖化血红蛋白仪及配套试剂,采用高效液相色谱-离子交换法检测糖化血红蛋白(HbA1C)。
1.4 统计学处理 采用SPSS 20.0统计学软件进行数据处理。计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用(±s)表示,组间用独立样本t检验;采用Logistic回归分析尿毒症血液透析患者发生低血糖的影响因素,P<0.05为差异有统计学意义。
2 结果
2.1 低血糖发生情况分析 103例尿毒症血液透析患者中发生低血糖15例,占比14.56%。
2.2 一般资料比较 发生低血糖的尿毒症透析患者全身营养状况、尿微量白蛋白/肌酐比值、合并2型糖尿病情况、HbA1C水平与未发生低血糖患者比较,差异有统计学意义(P<0.05);组间其他基线资料比较,差异无统计学意义(P>0.05)。见表1。
表1 一般资料比较[±s,n(%)]
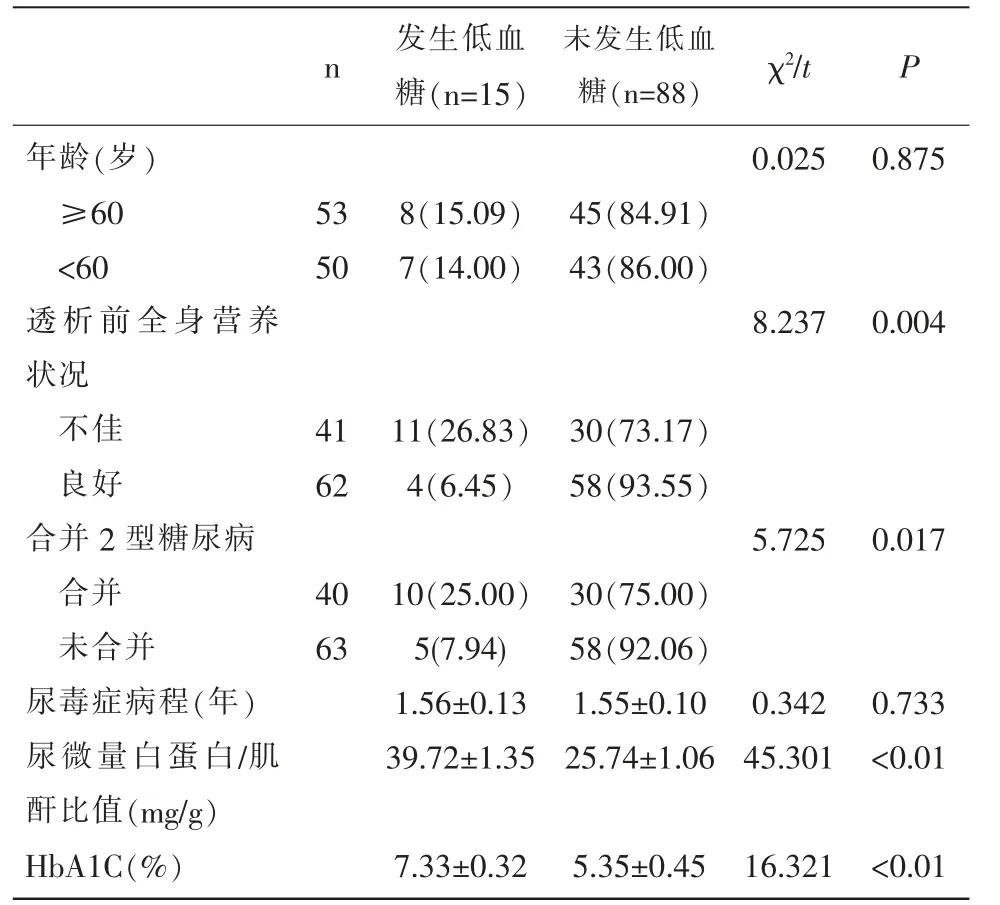
表1 一般资料比较[±s,n(%)]
n 发生低血糖(n=15)未发生低血糖(n=88) χ2/t P年龄(岁)≥60<60透析前全身营养状况不佳良好合并2型糖尿病合并未合并尿毒症病程(年)尿微量白蛋白/肌酐比值(mg/g)HbA1C(%)0.025 0.875 53 50 8(15.09)7(14.00)45(84.91)43(86.00)8.237 0.004 41 62 11(26.83)4(6.45)30(73.17)58(93.55)5.725 0.017 40 63 10(25.00)5(7.94)1.56±0.13 39.72±1.35 30(75.00)58(92.06)1.55±0.10 25.74±1.06 0.342 45.301 0.733<0.01 7.33±0.32 5.35±0.45 16.321<0.01
2.3 Logistic回归分析 以尿毒症血液透析低血糖发生情况为因变量,发生赋值为“1”,未发生赋值为“0”,将2.2中比较差异有统计学意义的变量纳入作为自变量,并进行变量说明与赋值,见表2。经Logistic回归分析结果显示,透析前全身营养状况不佳、尿微量白蛋白/肌酐比值高、合并2型糖尿病、HbA1C水平高是引起低血糖的影响因素(OR>1,P<0.05)。见表3。

表2 自变量赋值情况
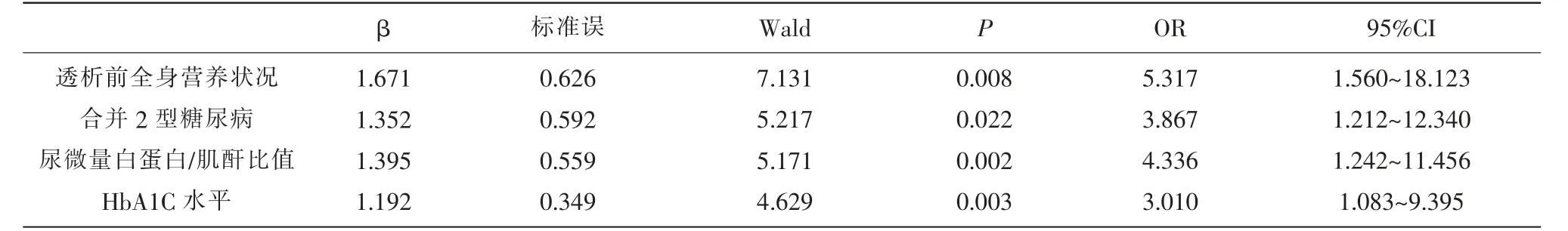
表3 尿毒症血液透析患者发生低血糖的Logistic分析
3 讨论
血液透析能够替代肾脏调控机体,改善体内血容量以及机体内循环环境,是治疗尿毒症的高效方案。有研究指出,血液透析过程中若发生低血糖,会明显提升患者病死率,不利于患者预后[6]。
本研究中结果显示,103例尿毒症血液透析患者中发生低血糖15例,占比14.56%,相对较高。经L ogistic回归分析显示,透析前全身营养状况不佳、尿微量白蛋白/肌酐比值高、合并2型糖尿病、HbA1C水平高是引起低血糖的影响因素。分析原因:(1)营养状况:尿毒症患者在透析前往往胃口不佳,食纳较差,进食不多,且患者常伴有营养吸收障碍,从而导致患者透析前营养状况不佳,患者机体耐受力明显降低,透析期间易发生低血糖[7,8]。此时要在透析前准确评估患者的营养状况,要调整患者饮食,保证充分摄取营养,透析期间要密切监测,在患者出现低血糖症状时要及时补充糖分。(2)合并2型糖尿病的患者日常要常规服用降糖药或者使用胰岛素来控制血糖,透析期间要消耗大量能量,但自身血糖调节能力较弱,不能及时分泌升血糖激素,血糖下降速率加快,会加大低血糖发生率[9]。此时要明确患者2型糖尿病史,重点关注合并2型糖尿病者,指导临床用药。(3)HbA1C水平:尿毒症患者胰腺细胞分泌胰岛素下降,外周组织对胰岛素应答受到抑制。HbA1C水平高提示胰岛素代谢异常及胰岛素抵抗更明显,且有研究指出,血液透析在有效纠正这些异常的同时也参与了低血糖的发生及发展[10]。(4)尿微量白蛋白/肌酐比值是反映患者肾功损害的重要指标,比值越高提示患者病情越重,也意味着此时已经启动了大血管损害程序。该类患者机体耐受力不断减弱,血糖变异性风险大,在透析期间很容易出现较为剧烈的血糖波动,易发生低血糖。针对上述两种情况,要在透析前检测患者HbA1C水平、尿微量白蛋白/肌酐比值,透析期间高度关注高水平患者,严密监测,及时纠正可能出现的低血糖。
综上所述,尿毒症血液透析患者中若透析前全身营养状况不佳、尿微量白蛋白/肌酐比值高、合并2型糖尿病、HbA1C水平高均会增加低血糖发生风险,临床要根据以上影响因素采取相应的干预措施,降低低血糖发生率。

