纳洛酮结合氨茶碱治疗小儿呼吸衰竭的临床效果分析
赵红英
大理大学第一附属医院儿科,云南大理 671000
小儿呼吸衰竭是指因呼吸或非呼吸系统疾病所致 的呼吸中枢与(或)呼吸器官病变并诱发肺通气、换气功能障碍,患儿多有呼吸急促、呼吸节律异常、呼吸困难、胸闷、发绀等相关症状表现,若病情严重时,可出现脑功能障碍或导致死亡。该病作为儿科多发的危重症之一,对患儿生命健康带来很大威胁[1]。近年,在呼吸衰竭的治疗过程中广泛应用联合用药的治疗措施,许多学者认为[2],在急诊基础治疗的条件下,对呼吸衰竭患儿给予2种或者2种以上的药物,能显著提升疗效,并有助减少呼吸功能恢复时间。该文方便选取2017年1月—2019年12月该院儿科接收的68例呼吸衰竭患儿为对象,对其中34例患儿给予纳洛酮结合氨茶碱治疗,获得了较佳疗效。现报道如下。
1 对象与方法
1.1 研究对象
方便选取该院儿科接收的小儿呼吸衰竭68例患儿为对象,依据治疗方法的不同将这些患儿分别纳入联合组和基础组,各34例。联合组男19例,女15例;年龄5个月~11岁,平均(5.7±1.93)岁;病程2~36 h,平均(23.6±4.52)h;13例轻度呼吸衰竭,17例中度呼吸衰竭,4例重度呼吸衰竭。基础组男18例,女16例;年龄6个月~12岁,平均(5.9±1.87)岁;病程3~36 h,平均(23.4±4.51)h;11例轻度呼吸衰竭,18例中度呼吸衰竭,5例重度呼吸衰竭。两组患儿的上述基线资料经比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:全部患儿均满足《实用重症医学》[3]有关小儿急性呼吸衰竭的相关诊断标准,且通过影像学、实验室指标检查确诊;PaO2(动脉血氧分压)≤8.0 kPa,Pa-CO2(动脉血二氧化碳分压)≥6.65 kPa,SaO2(血氧饱和度)<0.85;患儿临床资料齐全;患儿家属对该研究内容知晓同意,并签订了知情同意书;该研究接受医院伦理委员会的审核及监督。排除标准:伴严重肾肝疾病、内分泌等全身性疾病者;并发心功能衰竭、休克病史者;对该研究使用药物存在过敏反应者。
1.2 方法
两组都给予常规综合治疗,主要包括病因治疗、保持气道通畅、抗感染、吸氧、维持机体水电解质酸碱度平衡及相关对症支持等治疗措施。此前提下,基础组采取氢溴酸东莨菪碱注射液(国药准字H31021519)治疗,即将0.01~0.03 mg/(kg·d)氢溴酸东莨菪碱注射液溶于葡萄糖溶液(浓度5%)中,行静脉推注,每间隔1 h注射1次,明确患儿症状减缓后调整为静脉滴注,直到病情稳定、呼吸衰竭被纠正为止;当患儿病情危重时使用呼吸机辅助呼吸。
联合组在常规治疗的前提下采取纳洛酮(国药准字H20057867)结合氨茶碱(国药准字H12020987)治疗,即将0.01~0.04 mg/(kg·次)纳洛酮溶于葡萄糖溶液(浓度5%)中,行静脉注射,每间隔4 h注射1次,明确患儿症状减缓后,调整为0.2 mg进行静脉滴注;同时,将3~5mg/(kg·次)氨茶碱溶于葡萄糖溶液(浓度5%)中,行静脉滴注,每间隔8 h进行1次,直到病情稳定、呼吸衰竭被纠正为止。
1.3 观察指标
两组治疗期间,紧密监测患儿的各项生命体征及血常规、肝肾功能等指标,比较两组治疗前后血气指标(PaO2、PaCO2、SaO2)变化、相关临床指标恢复正常时间(呼吸频率恢复正常、心率恢复正常、紫绀纠正时间)及用药安全性(肝、肾功能损害)等情况。
评定两组临床疗效,具体标准[4]:结合患儿临床症状及体征的改善程度进行综合评定,划分为3个级别:经治疗24 h内,患儿呼吸律齐、神志清醒,PaCO2<6.65 kPa,PaO2>8.0 kPa,视作显效;经治疗48 h内,患儿症状及相关体征有所缓解,呼吸节律逐渐好转,视作有效;经治疗48 h后,患儿症状及相关体征仍无较大改善,或有持续加重趋势,视作无效。治疗总有效率=显效率+有效率。
1.4 统计方法
采用SPSS 23.0统计学软件处理数据,计量资料的表达方式为(±s),组间差异比较采用采用t检验;计数资料的表达方式为频数和百分比(%),组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿临床疗效对比
联合组患儿的治疗总有效率(97.06%)显著高于基础组(70.59%),差异有统计学意义(P<0.05)。见表1。
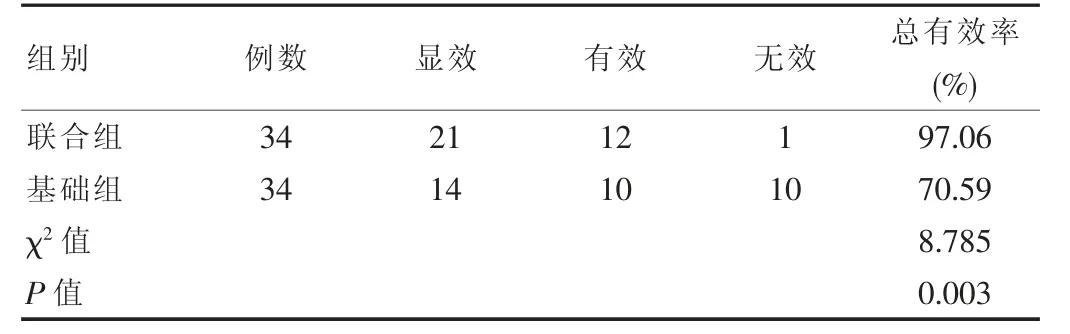
表1 两组患儿临床疗效对比
表2 两组患儿治疗前后血气指标变化情况对比(±s)

表2 两组患儿治疗前后血气指标变化情况对比(±s)
?
2.2 两组患儿治疗前后血气指标变化情况对比
治疗前,两组患儿PaO2、PaCO2、SaO2水平比较差异无统计学意义(P>0.05);治疗后,联合组患儿PaO2、SaO2水平显著高于基础组,而PaCO2水平显著低于基础组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患儿临床指标恢复正常时间对比
联合组呼吸频率恢复正常时间、心率恢复正常时间、紫绀纠正时间均显著短于基础组,差异有统计学意义(P<0.05)。见表3。
表3 两组患儿临床指标恢复正常时间对比[(±s),d]

表3 两组患儿临床指标恢复正常时间对比[(±s),d]
组别呼吸频率恢复正常时间心率恢复正常时间 紫绀纠正时间联合组(n=34)基础组(n=34)t值P值2.70±1.32 4.90±1.58 6.231<0.001 3.00±1.55 4.70±1.59 4.464<0.001 2.30±1.45 5.40±1.72 8.035<0.001
2.4 两组患儿用药安全性对比
两组用药治疗期间,患儿均未出现显著的肝、肾功能损害等现象,安全性较高。
3 讨论
小儿呼吸衰竭属于儿科临床上的一种急重症,可由多种疾病引起,会导致患儿出现代谢紊乱与生理功能障碍等一系列综合征,如果抢救不及时,可致不可逆性器质损伤,致死率较高[5]。既往临床治疗该疾病的常用方法为应用机械通气或氢溴酸东莨菪碱等常规药物,但实践表明机械通气所需费用较高、常规药物的疗效有限,致使治疗效果很难达到预期目标[6]。因此,继续探索更有效的治疗方案尤为必要。小儿呼吸衰竭是一种功能异常状态,其病理性改变主要为组织缺氧性损害,特别是脑部组织,当患儿严重缺氧时,脑神经垂体和肾上腺髓质会分泌出大量的内源性阿片样物质,并释放到血液中,致使血液内β-内啡肽含量迅速增加,β-内啡肽和阿片受体在相互结合的过程中,会使中枢神经系统(特别是呼吸中枢)功能受到抑制,进而出现肺换气不足[7]。鉴于此,要改善患儿的肺通气、换气功能,应重视纠正其脑部缺氧状况。纳洛酮常被用于治疗小儿呼吸衰竭,该药半衰期短、见效快速,属于一种阿片受体竞争拮抗剂,可渗透患儿血脑屏障,与阿片受体进行特异性结合,有很强的亲和力,能有效阻断因内源性阿片样物质而诱发的相关反应,在缺血状况下,纳洛酮还能提升脑组织灌注水平,使继发性损害得到逆转,进而缓解脑水肿[8]。氨茶碱则是比较常见的呼吸系统药物,能对磷酸二酯酶活性形成抑制,使支气管平滑肌得以扩张,同时阻断腺苷受体,改善气道收缩;此外,氨茶碱有较强的抗炎与免疫调节作用,可阻碍炎性因子的释放,以减轻呼吸肌疲劳,增强呼吸中枢兴奋度,并保护患儿心脏功能[9]。将纳洛酮、氨茶碱两种药物同时用于小儿呼吸衰竭治疗中,能解除中枢呼吸抑制,还可确保心脑血氧供应,进而有效保护脑部组织,改善预后[10]。
该研究中,选取该院儿科接收的小儿呼吸衰竭68例患儿为对象,将其分别纳入联合组和基础组,在常规综合治疗的前提下,基础组采取氢溴酸东莨菪碱注射液治疗,联合组采取纳洛酮结合氨茶碱治疗,结果指出:联合组患儿治疗总有效率97.06%显著高于基础组的70.59%(P<0.05)。治疗后,联合组患儿PaO2、PaCO2、SaO2水 平 分 别 为 (69.30±8.27)mmHg、(61.30±6.48)mmHg、(92.50±6.35)%,基础组患儿PaO2、PaCO2、SaO2水平分别为(59.60±8.62)mmHg、(69.70±7.64)mmHg、(80.60±9.27)%;即治疗后联合组患儿PaO2、SaO2水平显著高于基础组,而PaCO2水平显著低于基础组(P<0.05)。联合组呼吸频率恢复正常时间、心率恢复正常时间、紫绀纠正时间分别为(2.70±1.32)、(3.00±1.55)、(2.30±1.45)d,基础组呼吸频率恢复正常时间、心率恢复正常时间、紫绀纠正时间分别为 (4.90±1.58)、(4.70±1.59)、(5.40±1.72)d,即联合组呼吸频率恢复正常时间、心率恢复正常时间、紫绀纠正时间均显著短于基础组(P<0.05)。两组用药治疗期间,患儿均未出现显著的肝、肾功能损害等现象。此结果和宋静等[11]的报告结论较为接近,其结论表示:观察组呼吸衰竭患儿总有效率(96.67%)高于对照组(73.33%)(P<0.05);治疗后,观察组患儿PaO2、Pa-CO2水平分别为(69.56±2.39)、(52.89±2.64)mmHg,对照组PaO2、PaCO2水平分别为 (63.57±2.43)、(63.27±2.74)mmHg,即观察组血气指标(PaO2、PaCO2等)优于对照组(P<0.05);观察组患儿呼吸频率恢复正常、心率恢复正常、紫绀纠正等时间分别为(2.66±1.35)、(3.18±1.74)、(2.38±1.47)d,对照组患儿呼吸频率恢复正常、心率恢复正常、紫绀纠正等时间分别为 (4.98±1.42)、(4.57±1.56)、(5.38±1.77)d,即观察组患儿呼吸频率恢复正常、心率恢复正常、紫绀纠正等时间均短于对照组(P<0.05)。用药治疗中两组都没有出现显著肝、肾功能损害问题。上述结果均证实了,纳洛酮结合氨茶碱治疗呼吸衰竭患儿的效果更为理想,能显著改善其临床症状及缺氧状态,进而取得较高的治疗总有效率[12]。
综上所述,将纳洛酮和氨茶碱共同使用于小儿呼吸衰竭治疗中的疗效较满意,能较快改善患儿血气指标,减少治疗时间,且用药安全性良好,建议在临床中推广该疗法。

