麦克尔憩室及并发症的MSCT表现
陈颖,唐永华,胡春洪,陈双庆
麦克尔憩室是小儿胃肠道最常见的先天性畸形,发病率为1%~3%。麦克尔憩室起源于胚胎时期未闭的卵黄管,位于末端回肠,大多不产生症状,通常由于出现并发症或在其他病变手术中而被发现,由于临床症状不特异,术前诊断困难。近年来,多层螺旋CT(multislice spiral computed tomography,MSCT)在小肠病变的诊断中广泛应用,主要是对克罗恩病、小肠肿瘤和血管病变等的诊断和评估[1]。麦克尔憩室的MSCT表现报道少,大多数为个案报道或样本量较小[2]。本文回顾性分析经手术内镜证实的64例麦克尔憩室及并发症的MSCT表现,旨在提高对该病的认识和MSCT诊断水平。
材料与方法
1.病例资料
搜集2008年1月-2018年1月苏州大学附属第一医院、上海交通大学附属瑞金医院和南京医科大学附属苏州医院经手术病理证实、具有完整MSCT资料的64例麦克憩室病例入组研究。男42例(65.6%),女22例(34.4%),年龄3~83岁,平均28.2±16.4岁,包括儿童17例,成人47例。3例(成人)憩室无并发症,其中2例因阑尾炎、1例因粘连性肠梗阻手术而偶然发现。61例存在并发症,包括消化道出血44例,急性憩室炎7例,肠梗阻10例(其中2例肠套叠)。
2.MSCT检查
CT增强和CT血管造影检查前患者空腹6 h以上,检查前30 min饮水500~1000 mL以充盈胃腔(禁忌症除外)。CT小肠造影(computed tomography entrography,CTE)检查前一晚口服20%浓度的甘露醇导泻以清洁肠道。检查当日空腹,扫描前1小时口服2.5%等渗甘露醇1500~2000 mL,分多次饮用。扫描前10 min肌肉注射山莨菪碱20 mg(禁忌症者除外)。
MSCT检查设备采用GE LightSpeed 64排螺旋 CT、Siemens Somatom Sensation 64排螺旋CT和Philips Brilliance 64排螺旋CT。扫描范围从膈顶至耻骨联合下缘。管电压120 kV,管电流250 mAs或自动管电流。扫描层厚5 mm,间隔5 mm,FOV 350 mm。增强扫描对比剂浓度300~370 mg I/mL,注射流率2.5~4.5 mL/s。常规增强动脉期为注射对比剂后28~35 s开始扫描,门静脉期为70~80 s。CTE动脉期采用自动触发技术,在兴趣区(腹主动脉膈下水平)CT值达到100 HU阈值10~12 s后开始扫描,门静脉期在动脉期后28~35 s开始扫描。
将原始图像薄层重建,层厚1 mm,间隔0.7~1 mm。将薄层图像传至工作站进行图像后处理,包括多平面重组、最大密度投影、曲面重组等。
3.图像分析
由两位具有消化道影像经验的高年资影像医师独立阅片,记录CT扫描方案,分析图像,回顾病理结果。寻找麦克尔憩室,记录憩室特征,包括:憩室位置,大小,憩室壁厚度、强化程度、憩室血管、是否存在软组织结节等。憩室壁厚度≥3 mm为增厚,分为轻度增厚(3~5 mm)和重度增厚(>5 mm)。憩室强化程度以相邻正常小肠为参照,依据憩室与正常小肠的CT值差值,分为轻度强化(CT差值≤30 HU)和重度强化(CT差值>30 HU)。两位医生意见不一致时,通过讨论达成一致意见。
4.统计学分析
将数据录入SPSS 18.0软件进行统计学分析。计数资料以频数和构成比(%)表示,采用卡方检验或Fisher精确检验进行分析。计量资料(患者年龄,憩室长径、短径,憩室壁厚度,壁结节直径)符合正态分布,采用均值±标准差(SD)表示。以P≤0.05为差异具有统计学意义。
结 果
1.MSCT检查方案和憩室检出情况
64例共进行了81次MSCT检查,包括CT平扫15例次,CT增强9例次,CT血管造影7例次,CTE 50例次。
64例中,56例(87.5%)至少在一次MSCT图像中明确显示麦克尔憩室,8例(12.5%)未能明确显示。
检出的56例麦克尔憩室的并发症包括消化道出血41例(73.2%),急性憩室炎5例(8.9%),肠梗阻8例(14.3%)。另有2例(3.6%)是其他病变检查中偶然发现的无症状的麦克尔憩室。
2.麦克尔憩室的MSCT影像特征
56例麦克尔憩室的位置:右下腹35例(62.5%)、左下腹5例(8.9%)、左上腹1例(1.8%)、右上腹2例(3.6%)、中下腹11例(19.6%)、脐右旁2例(3.6%)。
麦克尔憩室位于回肠系膜游离缘25例(44.6%)。憩室末端指向脐孔11例(19.6%),其中1例憩室位于腹腔前部靠近腹壁处,憩室头端与腹壁近脐孔处粘连(图1)。
麦克尔憩室长径5.4±2.8cm(2~18 cm),短径2.0±1.0cm(0.9~6 cm)。形态为长管状27例(48.2%),囊袋状29例(51.8%)。憩室壁厚度3.8±2.5mm(1~15 mm)。3例(5.4%)憩室黏膜明显粗大、迂曲、增宽并呈重度强化,类似胃粘膜样改变(图2)。存在憩室壁软组织结节11例(19.6%),结节直径13.8±4.9 mm(6~20 mm),所有结节均重度强化(图3)。
MSCT检出麦克尔独立供血血管20例(35.7%),表现为发自肠系膜上动脉远端的独立、无分支的细长动脉延伸至麦克尔憩室内(图4)。20例中,15例(75%)重度强化,存在麦克尔血管的憩室强化程度高于无麦克尔血管的憩室,差异具有统计学意义(P<0.001)。
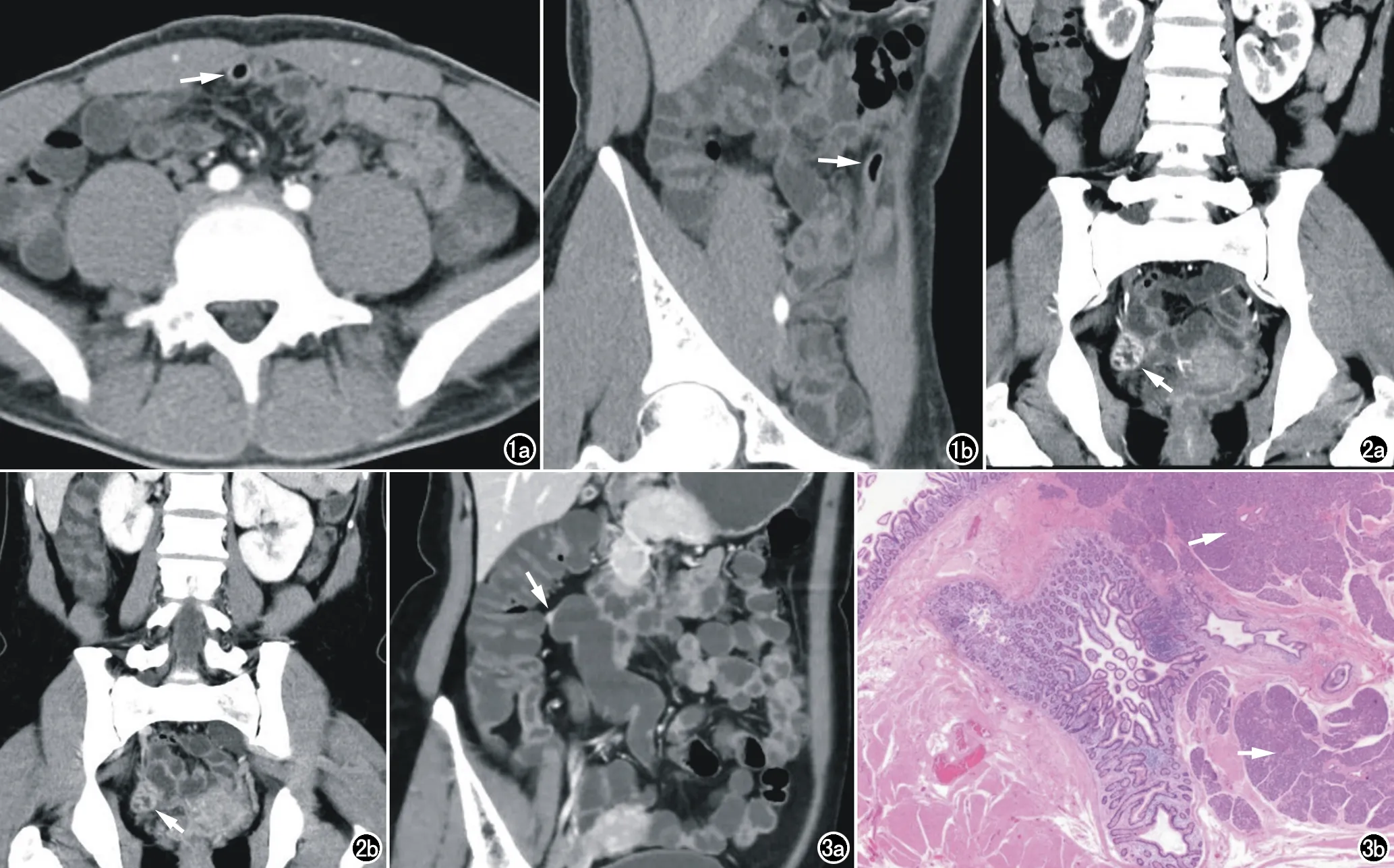
图1 男,20岁,黑便,麦克尔憩室。a) CTE横轴面图像示中下腹一含气肠管状结构(箭); b) CTE斜矢状面图像示腹腔前部长管状憩室(箭),憩室头部与前腹壁近脐孔处粘连。 图2 女,44岁,血便,麦克尔憩室。a) CTE冠状面动脉期图像示右下腹囊状憩室(箭),憩室粘膜明显粗大、迂曲、增宽,类似胃粘膜样改变,较正常肠管强化明显; b) CTE冠状面静脉期图像示憩室(箭)强化程度与正常肠管一致。 图3 女,35岁,血便,麦克尔憩室。a) CTE斜冠状面图像示右上腹部一长管状含液盲腔结构,壁薄、光整,头部一明显强化小结节(箭); b) 憩室病理图像(×25 ,HE)示异位胰腺组织(箭)。
3.麦克尔憩室并发症的MSCT表现
并发症为消化道出血的41例中,40例(97.6%)未能在MSCT中发现小肠出血征象,仅1例(2.4%)可见肠腔内出血。该例MSCT平扫中见小肠腔内高密度血液聚集,增强后含造影剂的血液溢至肠腔内。手术证实为麦克尔憩室畸形血管破裂致大出血。2例消化道出血为憩室内翻所致,MSCT表现为肠腔内明显强化的实性肿块,病灶中心无脂肪密度。
急性憩室炎5例,MSCT表现为憩室壁增厚、强化,周围脂肪密度增高,少量液性渗出。其中1例行两次MSCT平扫,第二次发现憩室壁水肿、增厚,周围渗出增加,提示憩室炎症进展(图5)。1例憩室化脓性炎症伴穿孔,MSCT见憩室周围间隙内游离小气泡。
肠梗阻8例,MSCT表现为梗阻点近端小肠扩张、积液伴多发气液平,远端肠管萎陷。其中6例在梗阻点周围见粘连索带影及扩张或萎陷的盲腔结构。另2例肠梗阻为麦克尔憩室内翻引起的肠套叠所致,肠管腔内见软组织密度及脂肪密度影分层排列,轴位图像上呈同心环状。
4.麦克尔憩室MSCT征象和病理对照
MSCT中检出的56例麦克尔憩室存在异位组织15例(26.8%),其中胃粘膜12例(80%),胰腺组织1例(6.7%),同时存在胃和胰腺组织1例(6.7%),同时存在胃和结肠粘膜1例(6.7%)。
3例有粗大胃粘膜样皱襞的麦克尔憩室均检出异位胃粘膜。存在软组织结节的11例中,7例检出异位组织,软组织结节与异位组织存在相关性(P=0.007)。使用静脉对比剂增强的44例中,12例(27.3%)检出异位组织。9例(42.9%)重度强化的憩室存在异位组织,异位组织与憩室的强化程度有关(P=0.027)。而憩室壁的厚度、是否存在麦克尔血管与异位组织无相关性(P>0.05,表1)。
讨 论
麦克尔憩室通常位于远端回肠的肠系膜游离缘,与回盲瓣的距离小于100 cm,多位于右下腹和中下腹[3-4]。认识其位置特点有助于MSCT寻找病灶和鉴别诊断。本组憩室位于右下腹和中下腹的合计超过80%,与文献报道一致。由于麦克尔憩室源于未闭的卵黄管,憩室与脐孔之间可能有残存的纤维索带,憩室也可位于脐孔周围。本组近20%的憩室头端指向脐孔,并有1例与脐孔粘连。因此,在寻找麦克尔憩室时,除自回盲部逆行探查远端回肠外,还可由脐孔向中下腹探查,并留意与脐孔相连的纤维索带,以提高检出率。MSCT三维重组图像可有助于憩室与肠系膜位置关系的识别,但较为困难。本组检出位于肠系膜游离缘的憩室比例不足一半(44.6%)。CT中肠管常聚拢一处,难以明确判断憩室与肠系膜缘的位置关系。小肠钡剂造影在这方面可能更具优势[5],有利于鉴别好发于肠管系膜缘的其他憩室类病变,如小肠获得性憩室、肠重复畸形等。
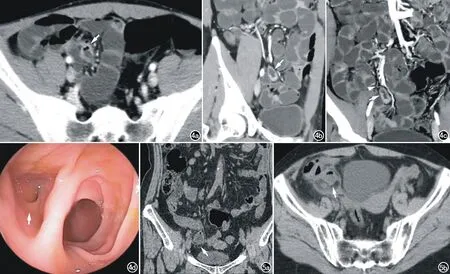
图4 男,30岁,反复黑便7年余,麦克尔憩室。a) CTE横轴面图像示左下腹盲腔结构(箭),内见少量液体及气体影; b) CT小肠造影斜矢状面图像示憩室壁不均匀增厚、强化(箭); c) CTE斜冠状面图像示增厚、强化的憩室(箭)和独立的供血动脉(箭头); d) 双气囊小肠镜图像示麦克尔憩室盲腔(箭)。 图5 女,62岁,腹部疼痛,麦克尔憩室炎。a) CT平扫冠状面重组图像示右下腹囊袋状盲腔结构(箭),壁较薄,周围少许渗出; b) 3天后复查CT平扫示憩室壁增厚,周围渗出增加(箭),提示急性憩室炎进展。
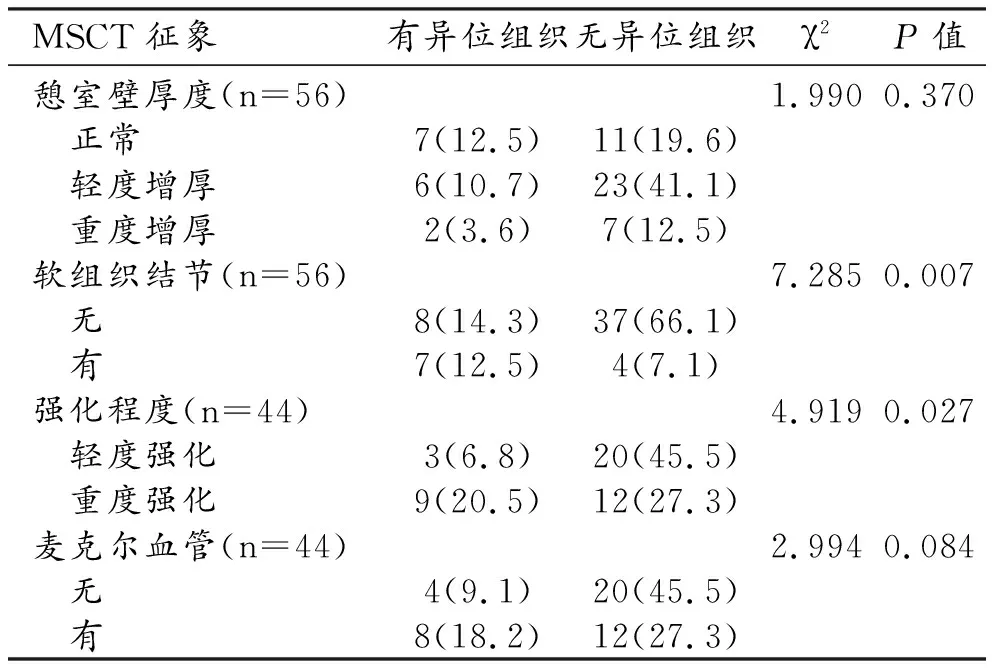
表1 麦克尔憩室MSCT征象与病理对照 [例(%)]
麦克尔憩室的MSCT典型表现是与末端回肠相连的盲腔结构,内容物可为气体、液体或呈粪便样。由于卵黄管退化程度及憩室充盈程度不同,麦克尔憩室形态和大小各异。可呈长管状、囊袋状、锥形、茶壶状等,其中最多见的是长管状和囊袋状。本组最小一例为3 cm×1 cm,最大一例达20 cm×6 cm。
麦克尔憩室血供来自肠系膜上动脉的回结肠分支或永存卵黄囊动脉。永存卵黄囊动脉是麦克尔憩室独立动脉,也称麦克尔血管[6],发自回肠动脉或回结肠动脉,细长而无分支。MSCT中探查该血管也是寻找麦克尔憩室的一个有效途径[7]。但该血管并不总是存在,本组仅在35.7%的病例中检出该血管。本研究发现,憩室的强化程度与麦克尔血管存在相关性。如发现异常强化的病灶需留意寻找麦克尔血管,相互印证,增加诊断证据。
本组3例麦克尔憩室的粘膜皱襞异常粗大,强化明显,提示异位胃粘膜,在术后病理中得到证实。这种特殊黏膜形态识别度高,易与盆腔正常小肠区分,但属罕见[4],可能与憩室内异位胃粘膜数量一般较少有关。本研究还发现,憩室壁结节与异位组织存在相关性。壁结节可能是聚集呈团的异位组织。由于异位胃或胰腺粘膜是麦克尔憩室产生并发症的主要原因,MSCT中发现壁结节提示需要手术治疗。
麦克尔憩室最常见的并发症有肠梗阻、消化道出血和憩室炎,其他少见的包括憩室穿孔、憩室内翻、肠石、并发肿瘤等。MSCT容易诊断肠梗阻、肠穿孔等并发症,但明确麦克尔憩室病因较困难,只有在梗阻处发现憩室才能做出诊断。麦克尔憩室与脐孔间永存纤维索带和炎性粘连是导致肠梗阻的常见原因[8]。本组8例肠梗阻中,6例可在MSCT中发现压迫肠管的粘连索带。消化道出血多由异位胃粘膜分泌胃酸引起的消化性溃疡所致,出血多呈慢性、反复性、间歇性[9],少数呈急性。本组1例憩室畸形血管破裂引起急性消化道出血,MSCT平扫和增强均检测到了肠腔出血。对儿童和青少年不明原因的消化道出血需想到本病可能。
MSCT对麦克尔憩室炎诊断的敏感性较高,即使是平扫也可发现炎症征象[10]。本组1例患者两次MSCT平扫均提示憩室炎,并记录了炎症的进展。急性憩室炎MSCT表现为憩室壁增厚、水肿,周围见液性渗出。憩室壁内大量炎症细胞浸润和毛细血管增生,在增强延迟期,憩室壁可出现明显强化[11]。化脓性炎症可导致憩室坏死、穿孔。由于麦克尔憩室炎的临床症状、实验室检查无特异性,易误诊为急性阑尾炎[12]。麦克尔憩室也被认为是“第二阑尾”[13]。MSCT上需仔细寻找、辨认阑尾及了解有无阑尾手术切除史。小儿由于腹腔脂肪少,肠腔易积气,28%的阑尾不能在CT中辨认,给诊断增加了难度[13]。Bennet等[14]认为,口服肠道阳性对比剂可有助于两者鉴别。对比剂可进入阑尾腔,而不会进入憩室内。
麦克尔憩室向小肠腔内凹陷、翻转,称为内翻性憩室。伴随憩室的内翻,周围的肠系膜脂肪也嵌入憩室腔内。MSCT的典型表现为肠腔内软组织肿块,中心为脂肪性低密度(肠系膜脂肪),周围环绕一圈软组织密度影(内翻的憩室壁)。憩室中心脂肪需要与小肠脂肪瘤鉴别,后者缺少周围的软组织密度环,且通常无临床症状。如内翻性憩室中央无脂肪密度,易误诊为肠道腺瘤、息肉、间质瘤等占位[15-16]。内翻性憩室使小肠局部蠕动受限易诱发肠套叠[17]。
本研究存在一定的不足。首先,本研究时间跨度大,检查设备和检查参数存在差异,使得图像质量不一致,可对诊断产生影响。其次,患者的年龄跨度大,儿童病例数较少,未能按年龄分组探讨儿童和成人诊断的异同。
综上所述,麦克尔憩室及并发症的MSCT表现具有一定特点,MSCT可以清楚显示其位置、形态、血供及周围病变,掌握其CT表现有助于提高术前诊断水平。

