小剂量维生素A佐治儿童呼吸道感染性疾病的临床疗效
王智芳
(无锡和尔适中医门诊部 儿科,江苏 无锡 214000)
0 引言
呼吸道感染有高发性,一般儿童抵抗力差,更容易被病菌入侵,常造成呼吸道内的炎症病变,有咳痰、发热等表现,若持续未得到缓解,可能造成慢性呼吸道病变,影响儿童生活[1]。现阶段对该类病变的治疗以抗感染为主,在各抗感染药物作用下,能加速炎症恢复,但部分儿童耐受性欠佳,存在抗感染效果差的情况,需不断调整抗感染治疗,形成耐药性,增加呼吸道感染治疗难度[2]。研究指出,呼吸道感染的致病因素较多,病机辅助,除常见的先天性因素、免疫力差外,还有部分儿童因为缺乏维生素而造成此病变。其中维生素A的缺失是造成呼吸道损伤的高危因素,存在上皮细胞角质化的情况,在此机制下会损伤到儿童的抗感染能力,有较高的呼吸道感染风险。在此理论下,维生素A得到治疗,增加小剂量维生素A,能补充机体所需,且不会存在过度吸收的情况,能保证微量元素的稳定性,可增强机体素质,加速呼吸道感染的恢复[3-4]。对此,研究以52例呼吸道感染儿童为样本。
1 资料与方法
1.1 一般资料。以52例呼吸道感染儿童为样本,均在家长同意后抽签分组,有参考组、实验组,样本量均是26例,研究在2020年8月至2021年8月实施。参考组:男16例,女10例,年龄2~14岁,平均(8.54±1.70)岁,病程1~6 d,平均(3.79±1.34)d。实验组:男15例,女11例,年龄2~13岁,平均(8.07±1.63)岁,病程1~7 d,平均(4.01±1.69)d。两组患者一般资料对比,差异无统计学意义(P>0.05)。入院原则:均存在呼吸道感染性病变;未超过14岁;家属同意研究;此前未行抗感染治疗;对维生素A及其他抗感染药物不过敏;委员会通过研究。排除原则:先心病者;存在其他感染性病变;家属无法配合各儿童的治疗;有其他呼吸道病变;气管插管者。
1.2 方法。参考组:一般性抗感染治疗,在吸氧、止咳治疗后,需准备阿奇霉素颗粒(H20093277),该药物需在10 mg/kg的剂量下口服,每天让儿童口服一次。实验组:增加维生素A(H33022324)治疗,此药物需在晨间8~9点口服,单次口服一颗。两组儿童均行用药一周。
1.3 观察指标。有效性①儿童未出现喘息、咳嗽等情况,体温恢复,未观察到肺啰音,为显效;②儿童存在轻微的喘息、咳嗽等表现,体温恢复,仅能观察到小部分肺啰音,为好转;③儿童存在炎症的喘息、咳嗽等表现,体温较高,肺啰音较多,为无效。炎症指标的观察,需在用药前后获取儿童的静脉血,根据检验需求行离心操作,并在试剂辅助下完成IL-4以及IL-6的检验。症状消失时间,所涉及的感染症状主要有咳嗽、发烧,还涉及喘息、呼吸困难等。免疫指标需在空腹前提下获得各儿童的静脉血,标本量为4 mL,在无菌抗凝管中放置标本,后行离心处理,此期间保持3500 r/min的转速,完成后经速率散射比浊法完成各指标的检验,项目有IgG和IgM。
1.4 统计学计算。SPSS 24.0中,χ2属于呼吸道治疗有效性等计数资料的检验值,t属于炎症指标、症状消失时间等计量资料的检验值,P<0.05,差异有统计学意义。
2 结果
2.1 两组有效性对比。呼吸道病变治疗有效性数据在实验组(96.15%)比参考组(73.08%)高(P<0.05)。见表1。
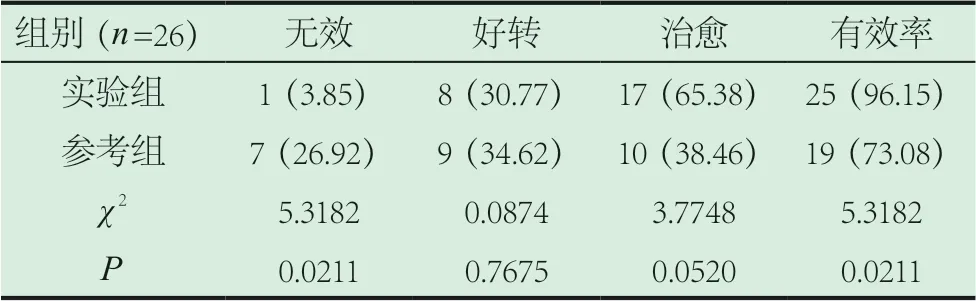
表1 两组有效性对比[n(%)]
2.2 两组炎症指标对比。用药前经IL-4以及IL-8评估各儿童的炎症情况,在实验组、参考组无意义(P>0.05)。用药后经经IL-4以及IL-8评估各儿童的炎症情况,差异较大,在实验组均比参考组低(P<0.05)。见表2。
表2 两组炎症指标对比(±s)
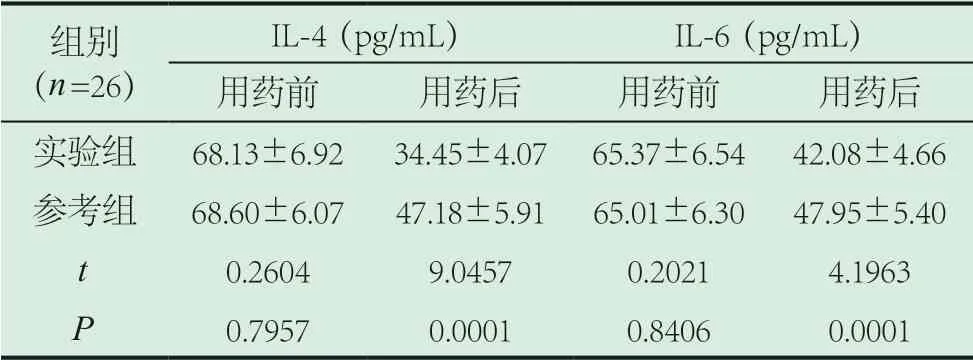
表2 两组炎症指标对比(±s)
IL-4(pg/mL) IL-6(pg/mL)用药前 用药后 用药前 用药后实验组 68.13±6.92 34.45±4.07 65.37±6.54 42.08±4.66参考组 68.60±6.07 47.18±5.91 65.01±6.30 47.95±5.40 t 0.2604 9.0457 0.2021 4.1963 P 0.7957 0.0001 0.8406 0.0001组别(n=26)
2.3 两组症状消失时间对比。统计儿童呼吸道感染的各症状消失时间,符合正态分布,在实验组均比参考组短(P<0.05)。见表3。
表3 两组症状消失时间对比(±s,d)
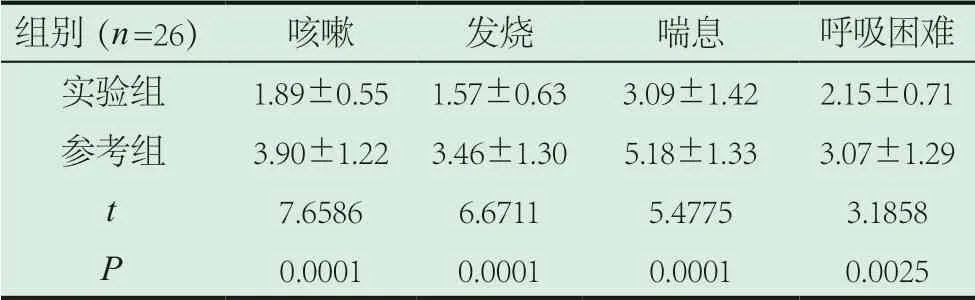
表3 两组症状消失时间对比(±s,d)
组别(n=26) 咳嗽 发烧 喘息 呼吸困难实验组 1.89±0.55 1.57±0.63 3.09±1.42 2.15±0.71参考组 3.90±1.22 3.46±1.30 5.18±1.33 3.07±1.29 t 7.6586 6.6711 5.4775 3.1858 P 0.0001 0.0001 0.0001 0.0025
2.4 两组免疫指标对比。用药前需检测各儿童的IgG、IgM指标,对应的数据检验后在实验组和参考组无差异(P>0.05)。用药后需检测各儿童的IgG、IgM指标,对应的数据检验后均得到提升,具体数据在实验组比参考组高(P<0.05)。见表4。
表4 两组免疫指标对比(±s)

表4 两组免疫指标对比(±s)
组别(n=26)IgG(g/L) IgM(g/L)用药前 用药后 用药前 用药后实验组 8.03±1.61 10.84±0.59 1.69±0.72 2.31±0.32参考组 8.24±1.75 9.01±0.77 1.85±0.88 1.88±0.41 t 0.4503 9.6193 0.7175 4.2157 P 0.6544 0.0001 0.4764 0.0001
3 讨论
呼吸道感染在现代较常见,一般病菌会经呼吸道入侵到机体内,可造成鼻腔、咽喉等位置的不适,在病菌作用下有较炎症的炎症病变,除损伤到呼吸道外,常累及到肺部及脑部神经等,造成肺炎、脑炎等病变,对儿童造成不可逆的机体损伤。为抑制呼吸道感染的加重,临床将儿童治疗重点放在抗感染方面[5]。临床抗感染药物较多,其中阿奇霉素使用频率高,口服方式能加速药液吸收,其有效物质能结合细菌核糖体,可阻碍病菌蛋白合成,能减少机体内的病菌,降低炎症水平。此药物口服后,能提高靶器官药物浓度,可强化抗感染机制。但儿童的耐受性不同,持续性的阿奇霉素治疗可能会降低呼吸道感染治疗效果,且会让儿童出现耐药性,存在较大的治疗难度,使呼吸道感染病变不断加重[6-7]。为加快呼吸道病变的恢复,减轻儿童呼吸道损伤,需为其提供其他治疗方案。
近年有研究指出,维生素A和呼吸道感染病变有较强的关联,前者是维持代谢的重要元素,维生素A若在正常范围内,可增强抵抗力,发挥抗感染机制。然而现代各儿童常有先天性储存不足等问题,而家长对此重视度不高,未能为儿童即使补充维生素A,会直接影响到儿童的免疫力,在较差的免疫机制下会增加感染性病变。呼吸道病变出现后,存在上皮细胞脱落等情况,若缺乏维生素A,会降低各儿童呼吸道黏膜的致密性,伴随细胞的脱落,可能会堵塞到儿童的气管,加重呼吸道病变[8-9]。为加速呼吸道感染的恢复,临床提出维生素A佐治方案,即在抗感染的基础上增加维生素A。此过程中能为儿童补充足够的维生素A,可保持较高的上皮细胞代谢效果,能加速上皮细胞的再生,利于增强儿童的机体免疫力,也能纠正呼吸道内的细胞结构,以强化抗感染治疗效果,减轻呼吸道不适症状[10]。
IgG是机体中的重要抗体,能发挥呼吸道保护机制,可增强吞噬细胞刺激效果,以吞噬机体中的有害细胞,在蛋白质多肽抗原的应答过程中能发挥特异性作用,可增强机体抵抗力。IgM则提示机体的微生物吞噬效果,此物质能维持机体的免疫机制,当病毒或微生物入侵后,会降低吞噬细胞功能,导致该指标的上升。经维生素A治疗后能维持呼吸道黏膜的完整性,可减少黏膜脱落事件,以减轻各呼吸道症状[11-12]。补充足够的维生素A能增加机体内免疫球蛋白的合成量,且能在儿童T淋巴细胞增殖过程中达到促进作用,以增强儿童的免疫功能,有效阻止病菌的入侵,以降低感染发生率,缓解呼吸道不适症状。此外,维生素A摄入后,能增强儿童免疫功能的稳定性及平衡性,降低各类促炎因子的释放,可有效抑制炎症反应,形成保护屏障,防止呼吸道病变加重。由于维生素A属于微量元素,和机体的免疫功能存在紧密相关性,大剂量摄入可能造成机体微量元素失衡等情况,而研究以小剂量为摄入前提,能维持儿童代谢稳定性,可减少维生素A摄入过多造成的不良事件,以降低感染病变治疗风险,减轻儿童机体损伤[13-14]。
本研究中,呼吸道病变治疗有效性数据在实验组(96.15%)比参考组(73.08%)高,P<0.05。王嘉惠[15]的研究中,呼吸道病变治疗有效性数据在观察组(97.62%)比对照组(83.33%)高,P<0.05。提示维生素A有显著作用,可提升呼吸道感染的治疗有效性,能减轻各儿童的机体损伤,且能增强其免疫力,对于预防感染病变有积极作用。此外,小剂量的特点,能防止儿童摄入过多维生素A造成的微量元素失衡等情况,可减少并发症,在加速呼吸道感染恢复的基础上,能降低维生素A治疗风险,得到感染儿童家属的认可。
综上所述,小剂量维生素A不会增加不良事件,且能提升有效性,改善炎症症状,可加速各儿童的恢复,防止呼吸道感染病变加重。

