单孔腹腔镜巨大卵巢囊肿疗效分析
莫金凤
(佛山市第一人民医院 妇产科,广东 佛山 528000)
0 引言
卵巢囊肿在育龄妇女中极为常见,发病率可达7%以上,对于患者而言,早期诊治的意义重大[1]。巨大卵巢囊肿指的是直径在10 cm以上的卵巢囊肿,以往多采用传统开腹手术进行治疗,但对于巨大卵巢囊肿疗效不甚理想,可产生较多并发症,不利于患者的预后康复[2-3]。单孔腹腔镜囊肿切除术的优势较为明显,其切口美观,且取标本更为便利,与开腹手术相比,患者与外科医师都更加青睐前者[4-5]。本研究结合佛山市第一人民医院妇产科2017年11月至2020年11月收治的直径≥20 cm的巨大卵巢囊肿患者分组运用传统开腹卵巢囊肿剥除术、单孔腹腔镜卵巢囊肿剥除术进行治疗,就两组患者的手术相关指标、安全性指标、疼痛程度评价指标等进行观察,从而对其疗效作进一步探究,现报告如下。
1 资料与方法
1.1 一般资料。选取佛山市第一人民医院妇产科2017年11月至2020年11月收治的直径≥20 cm的巨大卵巢囊肿患者34例作为实验样本,运用双盲法进行随机分组,对照组17例患者运用传统开腹卵巢囊肿剥除术进行治疗,观察组17例患者运用单孔腹腔镜卵巢囊肿剥除术治疗方案。对照组年龄21~57岁,平均(36.59±15.21)岁,体质量20.2~37.6 kg/m2,平均(25.76±4.18)kg/m2,肿瘤标志物CA125为21.4~37.1 U/mL,平均(26.43±3.90)U/mL。观察组年龄22~58岁,平均(36.34±15.08)岁,体质量20.3~38.1 kg/m2,平均(26.14±4.45)kg/m2,肿瘤标志物CA125为21.5~37.3 U/mL,平均(26.82±4.19)U/mL。将两组患者的年龄、体质量、肿瘤标志物等具体临床资料进行对比分析,组间未呈现统计学差异,P>0.05,二者具有均衡性对比前提。纳入标准:通过超声、CT、MRI等检测,结果显示盆腹腔巨大卵巢囊肿,直径在2 cm及以上,囊内以液性暗区为主,未见囊内混合性或实性结节、腹水、肿大的淋巴结、腹腔内转移灶表现。患者在研究工作开展前俱已自愿签署知情同意书。排除标准:合并严重肺、肾、心功能障碍的患者,存在神经系统功能性缺陷患者,脐疝的患者,具有手术禁忌证的患者。本研究已获得医院伦理学委员会批准。
1.2 方法。观察组17例患者应用单孔腹腔镜卵巢囊肿剥除术方案,为患者实施全身麻醉后,协助其仰卧,经常规铺无菌巾,然后经脐孔正中做一长约2 cm的纵切口,将皮肤切开后,采用2把皮钳自脐窝2侧提起腹壁,进入腹腔,将切口保护套置入,观察切口下方肿物表面质地、有无结节或乳头状凸起。安装PROT后将腹腔镜置入,对腹腔进行全面探查无明显腹水或转移灶。将腹腔镜及PROT取出,用4号丝线于切口处的囊肿表面做一直径约2 cm的荷包,提起丝线,用纱布围垫荷包周围,采用细针头将吸引器连接后,抽吸出囊液减压。抽紧丝线结扎荷包,由助手使用组织钳在穿刺口2侧将囊肿壁向上向外牵拉,将囊肿牵拉至脐部切口外,注意防止液体外漏。平行卵巢纵轴,距离卵巢门约5 cm处做一电凝带,完整剥离囊肿,剩余卵巢组织采用3号薇乔线连续缝合,确认无出血后再将其还纳入腹腔,自制操作入路通道,将切口保护套连接无菌手套,以1、3、5手指分别置入相应Troca,通过气腹机将CO2充气,建立气腹,并维持压力在13 mmHg左右,对于盆腔内的情况进行观察,同时剖视标本,检查囊内容物及囊壁光滑与否,必要时将切除物送冰冻病理,采用0.9%生理盐水提前加温反复冲洗腹腔,之后吸将冲洗液,常规放置引流管,最后关腹。对照组17例患者应用传统开腹卵巢囊肿剥除术方案,首先行气管插管全身麻醉,待麻醉起效后在患者下腹脐耻间正中部位行一个长度10~15 cm的切口,依次打开皮肤、皮下组织、腹膜,再对盆腔通过生理盐水冲洗,之后在卵巢表面运用荷包缝合方式,于中心部位行切口,将囊液吸出,待囊肿体积缩小后将囊肿剥除,进行剩余卵巢缝合,再次冲洗盆腔,最后关腹。
1.3 观察指标。对于两组患者的手术用时、术中出血量、术后首次排气时间及住院时间等手术指标进行观察,另外记录其术后并发症的发生情况,常见术后并发症包括腹壁血管损伤、感染、切口愈合不良等。运用视觉模拟评分表对于两组患者术后1 h、3 h、6 h、12 h的疼痛程度进行评价,得分越高,反映患者的疼痛程度越高。通过以上观察指标的对比综合反映两组患者的治疗效果。
1.4 数据处理。利用SPSS 23.0统计学软件对本研究记录的指标数据予以严谨处理并分析,计量资料(4项手术相关指标及不同时间节点的疼痛程度评价)经均数±标准差(±s)表达,以t值验证组间比较,计数资料(术后并发症的发生情况)经例数(%)表示,以χ2值验证组间比较,P<0.05,明确组间的数据比较符合统计学意义。
2 结果
2.1 两组患者4项临床手术相关指标的对比。表1数据可见,观察组患者的手术用时、术后首次排气时间及住院时间均短于对照组患者,且术中出血量低于对照组,组间的数据比较符合统计学意义(P<0.05)。
表1 两组患者4项临床手术相关指标的对比(±s)
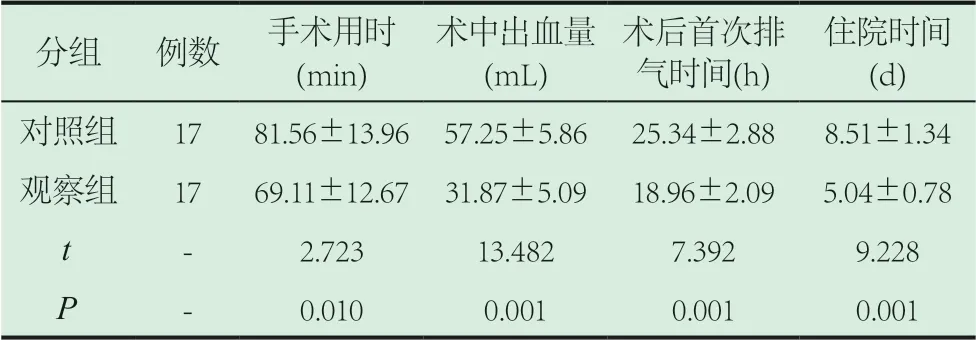
表1 两组患者4项临床手术相关指标的对比(±s)
分组 例数 手术用时(min)术中出血量(mL)术后首次排气时间(h)住院时间(d)对照组 17 81.56±13.96 57.25±5.86 25.34±2.88 8.51±1.34观察组 17 69.11±12.67 31.87±5.09 18.96±2.09 5.04±0.78 t - 2.723 13.482 7.392 9.228 P - 0.010 0.001 0.001 0.001
2.2 记录两组患者的术后并发症发生率。表2数据可见,观察组患者的术后并发症发生率5.88%低于对照组患者的术后并发症发生率35.30%,组间的数据比较符合统计学意义(P<0.05)。
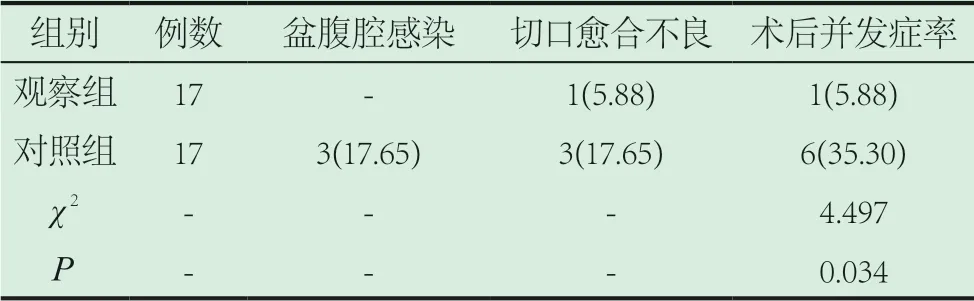
表2 记录两组患者的术后并发症发生率[n(%)]
2.3 记录两组患者不同时间节点的疼痛程度评价。表3数据可见,观察组患者术后1 h、3 h、6 h、12 h的疼痛程度评价分值均低于对照组患者,组间的数据比较符合统计学意义(P<0.05)。
表3 记录两组患者不同时间节点的疼痛程度评价(±s)
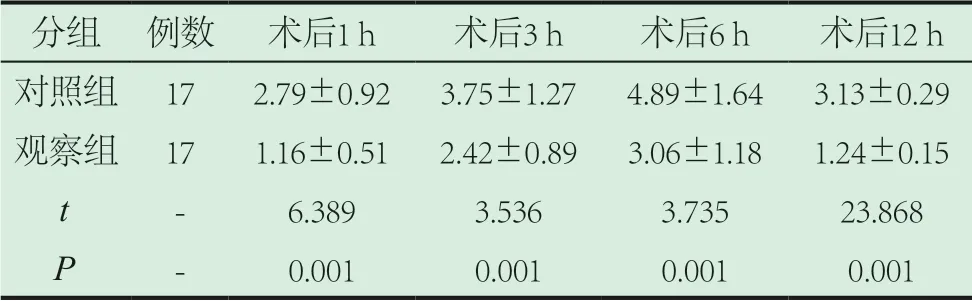
表3 记录两组患者不同时间节点的疼痛程度评价(±s)
分组 例数 术后1 h 术后3 h 术后6 h 术后12 h对照组 17 2.79±0.92 3.75±1.27 4.89±1.64 3.13±0.29观察组 17 1.16±0.51 2.42±0.89 3.06±1.18 1.24±0.15 t - 6.389 3.536 3.735 23.868 P - 0.001 0.001 0.001 0.001
3 讨论
卵巢囊肿作为一种常见高发的女性肿瘤,也是女性生殖系统的多发性疾病,对其生活质量、生命安全均带来严重影响[6]。卵巢是为女性提供卵子的生殖器官,它可对性激素分泌、新陈代谢、神经内分泌起到调节的作用,一旦发生卵巢囊肿,未采取及时有效的治疗方式,极易由良性转为恶性,严重时可能危及患者生命。通常情况下,巨大良性卵巢囊肿可经超声检查,如患者囊腔中混合存在低回声、高回声、边界不规则、轮廓不清或突起的实质区则可判定为恶性囊肿。
临床一般采用手术切除的治疗方式,传统开腹手术剥除囊肿,具有较高的术后并发症,直接影响患者的预后。卵巢巨大囊肿行传统开腹手术时往往会受到操作空间的限制,大直径囊肿与恶性肿瘤疾病存在密切关联,而手术过程中的恶性肿瘤一旦破裂会大大降低患者的远期生存率,同时囊肿内容物外溢也极易导致腹膜炎、黏连,严重时可继发不孕。随着腹腔镜技术的不断发展,近年来已呈现日益成熟趋势,腹腔镜手术已成为广大患者的首选。对于卵巢巨大囊肿在临床一直以来被认为是腹腔镜手术禁忌证,主要原因体现在以下方面:一是盆腹腔空间有限,巨大囊肿占据整个盆腔,而腹腔镜下手术视野难以充分暴露,加之操作空间的缺乏;二是囊肿巨大,在剔除囊肿时难以避免会存在囊肿液外漏的风险,而且因盲穿所腹针而误穿入囊肿也可引发囊液外漏。而对于肿瘤性无法正确判断时,囊液的外漏极易引发肿瘤的扩散与繁殖,进一步增加了化学性腹膜炎、腹腔粘连的风险;三是囊肿太大难以剔除,术中出血量大带来较大的损伤,缝合难度增加,加之电损伤直接影响患者术后卵巢功能的恢复,解决以上难点是治疗卵巢巨大囊肿的关键所在。腹腔镜下行穿刺可大大提升其准确性,不但可减少手术时间,并且通过腹腔镜全面观察与评估卵巢囊肿情况,具有更为开阔、清晰的手术视野,在实施手术过程中医生可更准确的定位,观察病灶大小,再制定个性化囊肿剥除手术方案,最大程度减少创伤区域。有文献指出,经脐单孔腹腔镜卵巢囊肿切除术的切口长度一般在20 mm左右,并通过脐部单一切口入路,可将脐部皮褶覆盖切口,患者体表不会存在明显的手术瘢痕美观度明显提升。
根据卵巢游离端与高活动度这一解剖学特点,对于巨大良性卵巢囊肿患者开展自制入路通道单孔腹腔镜手术,不仅可保持腹腔镜手术的微创性优势,还可明显降低手术的难度。整个手术过程采用内窥镜监视,将卵巢囊肿提拉至切口部位,再将手术孔扩大把部分卵巢囊壁拉出腹壁,然后经穿刺对囊液行抽吸操作,直到取出整个囊肿或将其完全剥离出腹壁,如此操作能够有效预防囊肿内容物污染或溢出盆腔、腹腔。于腹壁外直视条件下将囊肿摘除,最后整形、缝合正常卵巢组织并止血,有效避免因过度剥离囊壁、电凝止血而损伤正常的卵巢组织,有助于患侧卵巢的功能恢复。然而值得一提的是,单孔腹腔镜手术也存在一定的局限性,手术期间所有器械均从一个切口进入腹腔,无传统腹腔镜手术的“操作三角”,手术的精准度有所降低,同时镜头在腹腔中会与手术器械互相干扰,不利于画面的稳定与立体感,操作难度进一步增加。患者子宫内膜多伴有异位情况、盆腔组织粘连情况,加之单孔腹腔镜本身的操作局限,因此对于盆腔存在严重粘连表现时,应当谨慎考虑是否使用单孔腹腔镜手术。
研究结果提示,观察组患者的手术用时、术后首次排气时间及住院时间均短于对照组患者,且术中出血量低于对照组,观察组患者的术后并发症发生率5.88%低于对照组患者的术后并发症发生率35.30%,观察组患者术后1 h、3 h、6 h、12 h的疼痛程度评价分值均低于对照组患者,组间的数据比较符合统计学意义(P<0.05)。
综上所述,单孔腹腔镜应用于巨大卵巢囊肿疗效确切,它不但克服了传统开腹手术的局限性,而且并发症率较低,安全性高,然而在实际操作时,仍需考虑患者的实际病情进行合理选择。

