自体富血小板血浆治疗糖尿病足溃疡临床效果分析
谢飞,林金贵,邹可安,林世备,刘晖,杨文福
福州市第二医院骨科,福建福州 350000
糖尿病是临床常见慢性病,随着病情发展会出现一系列并发症如糖尿病足、糖尿病周围神经病变等。其中糖尿病足患者患肢易出现溃疡,会对其正常生活产生严重影响,导致其生存质量下降。糖尿病足溃疡治疗难度较大,创面愈合时间较长[1]。以往临床治疗糖尿病足溃疡主要通过清创、交换敷料、抗感染等方式治疗,但部分患者治疗效果并不理想。自体富血小板血浆是自体全血离心后获得的血小板浓缩物,其中含有大量生长因子以及蛋白质,如血小板源性生长因子(PDGF)、转化生长因子β(TGF-β)以及胰岛素样生长因子1(IGF-1)等,能够加速创面愈合,对溃疡以及周围组织具有修复作用,并且能够发挥抗菌作用[2]。该院对2018年6月—2019年6月间收治的30例糖尿病足溃疡患者采取了自体富血小板血浆治疗,观察实际疗效,现报道如下。
1 资料与方法
1.1 一般资料
对该院接受治疗的60例糖尿病足溃疡患者进行回顾性分析。患者及其家属对于该次研究已知情,且研究已经通过院内伦理委员会批准。以上患者根据治疗方案的不同分为治疗组(n=30)以及对照组(n=30)。治疗组男17例,女13例;年龄44~67岁,平均(54.44±4.33)岁;糖尿病病程2~9年,平均(5.45±2.11)年;Wagner分级包括Ⅰ级8例、Ⅱ级15例、Ⅲ级7例。治疗组男17例,女13例;年龄42~69岁,平均(55.88±4.78)岁;糖尿病病程1~10年,平均(5.76±2.33)年;Wagner分级包括Ⅰ级9例、Ⅱ级16例、Ⅲ级5例。两组患者性别、年龄、病程以及Wagner分级等方面差异无统计学意义(P>0.05)。具有可比性。
纳入标准:符合糖尿病足诊断标准,具有明确糖尿病史,电生理检查显示周围神经传导速度下降或电图体感诱发电位异常者;患肢足胫后动脉、足背动脉减弱或消失,且患者伴随不同程度(Wagner分级为Ⅰ~Ⅲ级)足部溃疡[3]。
排除标准:精神状态异常或认知功能障碍者;恶性肿瘤者;血液系统疾病者;肝、肾等器官功能严重不全者;由于其他因素导致足部溃疡、糜烂者。
1.2 方法
两组患者均进行常规治疗,给予胰岛素皮下注射以及口服降糖药物,稳定患者血糖水平,保证空腹血糖<7.0 mmol/L、餐后2 h血糖<10.0 mmol/L,并适当调节血压、血脂,使其维持在正常范围内。给予硫辛酸营养神经;给予哌拉西林钠他唑巴坦钠抗感染治疗;给予前列地尔改善微循环。对创面坏死组织进行处理,清理脓性分泌物,并通过溶有庆大霉素的生理盐水溶液以及双氧水冲洗创面。以无菌藻酸盐敷料和泡沫敷贴进行加压包扎处理,每隔3 d进行1次换药,连续治疗4周。
治疗组在上述基础上采取自体富血小板血浆治疗,治疗前对溃疡体积进行测定,确认采血量。以1:10比例配比采血。选取含EDTA的注射器对外周静脉血进行抽取,将其灌注于离心管中,进行离心处理,取上、中层血浆再进行离心处理。对离心管底层沉淀的血小板以及血浆进行提取,即为浓缩血小板,以此制备自体富血小板血浆,用注射器抽取[4]。应用自体富血小板血浆治疗前,先对糖尿病足溃疡周围皮肤进行消毒处理,进行清创后,将自体富血小板血浆与2 000 U葡萄糖酸钙-凝血酶进行混合置于双通注射器当中,缓慢、均匀地喷洒于溃疡表面或向深部注射[5]。当创面出现胶冻物时,即可用纱布覆盖创面。换药1次/周,连续治疗4周。
1.3 观察指标
6周后进行随访,比较两组患者治疗效果。痊愈:溃疡创面完全被新生上皮组织覆盖;显效:溃疡创面结痂基本脱落,溃疡面局部组织基本愈合,创面愈合超过80%;有效:溃疡面积明显缩小,溃疡深度明显变浅,创面愈合为40%~80%。无效:溃疡面愈合缓慢,溃疡深度无明显变化,创面愈合低于40%[6]。总有效率=(痊愈例数+显效例数+有效例数)/总例数×100.00%。比较两组创面愈合时间。比较两组患者溃疡创面修复效果(肉芽组织覆盖率、肉芽组织生长厚度)。另外,对比两组患者不良反应发生率。
1.4 统计方法
采用SPSS 17.0统计学软件进行数据分析,计量资料的表达方式为(±s),组间差异比较采用t检验;计数资料的表达方式为频数和百分比(%),组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比
治疗组总有效率(96.67%)较对照组(73.33%)更高,组间差异有统计学意义(χ2=4.706,P=0.030)。见表1。

表1 两组患者临床疗效对比
2.2 两组患者愈合时间对比
治疗组愈合时间为(34.31±5.32)d,较对照组(42.31±5.78)d更短,组间差异有统计学意义(t=5.578,P=0.001)。
2.3 两组患者溃疡创面修复效果对比
治疗组肉芽组织覆盖率高于对照组、肉芽组织生长厚度厚于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者溃疡创面修复效果对比(±s)
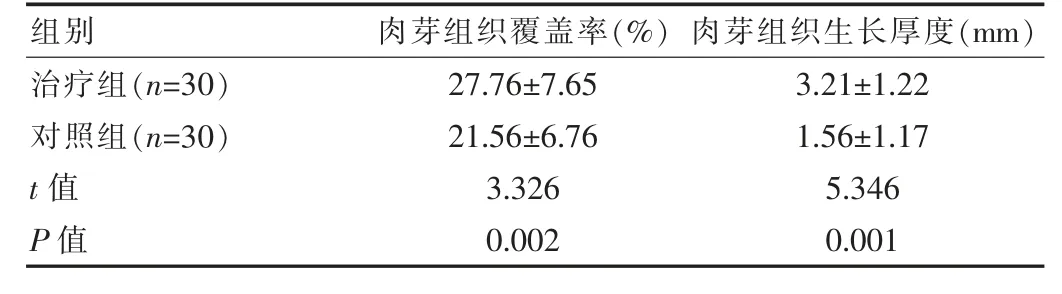
表2 两组患者溃疡创面修复效果对比(±s)
?
2.4 两组患者不良反应发生率对比
治疗组不良反应率(6.67%)较对照组(26.67%)更低,组间差异有统计学意义(χ2=4.320,P=0.038)。见表3。
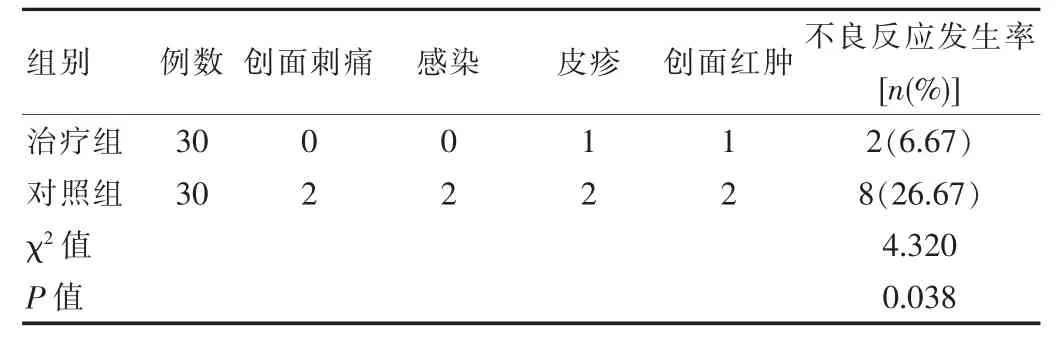
表3 两组患者不良反应发生率对比
3 讨论
糖尿病足溃疡是糖尿病常见并发症,也是导致非创伤性下肢截肢以及糖尿病患者死亡的主要原因之一。糖尿病足溃疡发病机制较为复杂,糖尿病周围神经病变、外周动脉病变、足部感染以及血糖控制不理想等均可能诱发糖尿病足溃疡[7-8]。由于糖尿病足创面炎性因子堆积、缺氧、营养物质缺乏以及感染等,导致正常愈合过程受到破坏,会逐渐形成慢性难愈性创面。若糖尿病足溃疡未得到及时治疗,病情会逐步加重,导致溃疡创面长期无法愈合,甚至需要进行截肢。目前,临床治疗糖尿病足溃疡并无特定方法,主要通过控制血糖、抗凝、抗感染、清创、交换敷料等方式治疗。但部分患者采取常规治疗方式治疗效果并不理想,创面愈合较慢[9-10]。
该次研究中,治疗组以自体富血小板血浆进行治疗,结果表明治疗组总有效率(96.67%)较对照组(73.33%)更高(P<0.05),治疗组愈合时间短于对照组(P<0.05),与张学成等[11]报道结果相近,说明采取自体富血小板血浆治疗糖尿病足溃疡能够获得更好的治疗效果,能够加速溃疡创面愈合。治疗组肉芽组织覆盖率高于对照组、肉芽组织生长厚度要厚于对照组(P<0.05),与付鹏等[12]报道结果一致,说明自体富血小板血浆能够获得更好的创面修复效果。自体富血小板血浆是自体全血离心后获得的血小板浓缩物,能够发挥止血、封闭、保护创面作用,具有以下特点:①自体富血小板血浆中的血小板被激活后能够释放高浓度生长因子以及细胞因子,包括纤维蛋白、骨钙素、骨连接素、PDGF、VEGA、IGF-1以及EGF等,能够维持生长因子趋化作用[13]。同时上述因子加速细胞分裂,促进细胞增殖,可加速血管新生以及神经修复,对细胞外基质以及骨基质合成具有诱导作用,从而实现组织修复重建[14-15]。自体富血小板血浆中含有的生长因子与患者自身生理浓度几乎一致,各因子间可产生协同机制,促进溃疡创面愈合[16]。自体富血小板血浆中含有大量纤维蛋白,能够为细胞生长以及修复提供适宜的三维支架,对创面产生牵拉作用,使其向中心收缩,让创面缩小,可加速创面愈合[17]。②自体富血小板血浆中具有高浓度血小板以及白细胞,能够充分发挥抗菌作用。其中血小板可释放α颗粒、趋化因子、过氧化物、抗菌肽、组胺、腺苷以及免疫球蛋白等,可直接诱导血小板聚集,直接杀灭病原体;也能通过趋化并激活白细胞间接发挥抗菌作用,并在凝血酶作用下使溃疡表面形成胶状物,对创面具有封闭、维护作用,形成高湿度、低氧修复环境,可加速创面愈合。白细胞可吞噬部分细菌,清除病原菌,并诱导淋巴细胞产生特异性免疫反应[18-19]。
自体富血小板血浆治疗糖尿病足溃疡相对于其他治疗方法而言具有一定优势。首先,自体富血小板血浆是采集自身外周静脉血制备而成,可防止患者由于使用外源性药物出现免疫排斥反应以及感染传染性疾病。其次,自体富血小板血浆具有一定粘附性,对溃疡创面可发挥填充粘合作用,能够降低血小板流失速度,让溃疡局部长期处于高浓度生长因子环境中,对缓解患者病情具有积极作用。再者,自体富血小板血浆中富含多种高浓度生长因子,且各生长因子比例与机体构成比相近,各生长因子可产生协同作用,有利于加速创面愈合。另外,自体富血小板血浆制备是从患者外周静脉取血,创伤相对较少,操作简便,耗时较短,便于制备。另外,该研究中治疗组不良反应发生率(6.67%)较对照组(26.67%)更低(P<0.05),与严晓寒等[20]报道结果相似,表明自体富血小板血浆治疗糖尿病病足溃疡不良反应较少,且后期均能自行缓解,具有较好的适用性与安全性。
需要注意的是自体富血小板血浆也存在一定局限性。由于自体富血小板血浆取自于患者自身,不同个体血小板数量及功能存在一定差异,实际治疗效果也会受到影响。若患者自身条件以及营养状态不佳,自体富血小板血浆实际治疗效果必然会受到限制。自体富血小板血浆在治疗局部血供较好的神经性糖尿病足患者时能够发挥较好的作用;但溃疡局部血供较差时,治疗效果并不理想。自体富血小板血浆应用对清创要求较高,且需要在感染得到有效控制的情况下进行,若患者出现严重感染,治疗可能失败。另外,自体富血小板血浆不能用于伴随器官衰竭、重度贫血、合并糖尿病、骨髓炎等患者。
综上所述,在糖尿病足溃疡治疗期间以自体富血小板血浆治疗可获得较好的治疗效果,自体富血小板血浆能够在创面及周围组织分泌生长因子,促进细胞修复再生;其中含有的大量纤维单位可为修复细胞提供良好支架,有利于组织再生,促进创面收缩;所分泌的大量白细胞以及单核细胞可直接抑制或杀灭病原体,将坏死细胞清除,发挥抗感染作用,可加速创面愈合,且不良反应较少,值得推广应用。但该研究样本数量相对偏少,在今后研究中还需增加样本量,作出进一步探究。

