腹腔镜胆囊切除术对胆囊结石患者免疫功能的影响与安全性分析
谢可可
(昭通市第一人民医院普二科,云南 昭通 657000)
胆囊结石是最为常见的肝胆系统疾病,结石体积较小时患者大多无症状,结石较大时患者可表现为胆绞痛、右上腹隐痛等。目前临床中针对结石较小的患者常采取内科保守治疗,对于结石较大,且保守治疗无效或有阻塞的患者,则采取外科手术治疗。传统开腹手术能够将胆囊切除,从而彻底根治疾病,但手术创伤大,机体应激反应强烈,术后易发生多种并发症。随着医学技术的发展,腹腔镜胆囊切除术逐步应用于临床治疗中,该手术属于微创手术技术,具有创伤小、术后恢复快的优势[1-2]。基于此,本文旨在探讨腹腔镜胆囊切除术对胆囊结石患者免疫功能的影响与安全性,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2020年8月昭通市第一人民医院收治的104例胆囊结石患者的临床资料,按照治疗方法分为开腹组和腹腔镜组,各52例。开腹组患者中男性22例,女性30例;年龄30~77岁,平均(47.16±10.72)岁;胆总管扩张直径1.2~2.5 cm,平均(1.63±0.35) cm。腹腔镜组患者中男性22例,女性30例;年龄32~75岁,平均(46.87±10.34)岁;胆总管扩张直径1.3~2.5 cm,平均(1.71±0.39) cm。两组患者一般资料相比,差异无统计学意义(P> 0.05),组间具有可比性。纳入标准:符合《腹部外科诊断和鉴别诊断学》[3]中的相关诊断标准者;术前行B超检查确诊者;经保守治疗效果不佳,拟行手术治疗者等。排除标准:合并其他肝胆系统疾病者;急性胰腺炎者;合并严重凝血功能障碍者等。本研究经院内医学伦理委员会批准。
1.2 方法 开腹组患者行传统开腹手术,患者取平卧位,全身麻醉,于右上腹肋缘作一斜切口,长约10 cm,逐层分离,暴露胆囊,解剖胆囊三角、胆囊管及动脉等,将胆囊管与动脉结扎后切断,自胆囊底部逆行切除胆囊,严格止血,反复冲洗腹腔,视情况决定是否在胆囊窝放置引流管,然后逐层缝合,结束手术。腹腔镜组患者行腹腔镜胆囊切除术,患者取头高脚低仰卧位,向左侧倾斜15°~30°,气管插管复合静脉全麻,行常规三孔法,脐孔作一切口作为主操作孔,建立气腹,维持压力在13 mm Hg(1 mm Hg = 0.133 kPa)左右,置入腹腔镜,腹部正中剑突下侧2~3 cm处和右肋下进行穿刺,作为副操作孔,置入套管针,在腹腔镜下解剖Calot三角区,分离胆囊管和胆囊动脉,明确胆总管与胆囊管解剖关系,钛夹夹闭胆囊动脉后离断,在胆囊床上电灼切除胆囊,电凝止血后冲洗创面,从腹壁操作孔取出胆囊,胆囊过大者先将胆囊切开抽吸胆汁、夹出结石,再从腹壁穿刺口取出。两组患者术后均给予止痛、抗炎等常规治疗。
1.3 观察指标 ①手术情况。统计两组患者的手术时间、术中出血量、术后排气时间、住院时间。②免疫功能。分别于术前与术后1 d采集两组患者空腹外周血5 mL,使用流式细胞仪检测外周血CD3+、CD4+、CD8+百分比,并计算CD4+/CD8+比值。③应激指标水平。血液采集方法同②,以3 000 r/min转速离心10 min,取血清,血清C-反应蛋白(CRP)、白介素-6(IL-6)、促肾上腺皮质激素(ACTH)水平采用酶联免疫吸附试验法进行检测,血清皮质醇(Cor)水平采用放射免疫法进行检测。④并发症。统计两组患者并发症发生情况,包括切口感染、胆漏、胆管损伤、黄疸。
1.4 统计学方法 采用SPSS 21.0统计软件分析数据,计数资料以[例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验。以P< 0.05为差异有统计学意义。
2 结果
2.1 手术情况 腹腔镜组患者的手术时间、术后排气时间、住院时间均短于开腹组,且腹腔镜组患者术中出血量少于开腹组,差异均有统计学意义(均P< 0.05),见表1。
表1 两组患者手术情况比较(±s)
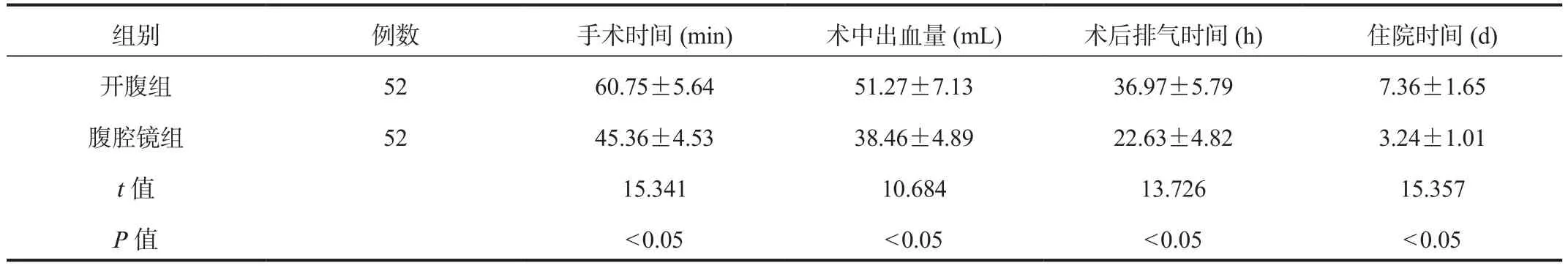
表1 两组患者手术情况比较(±s)
组别 例数 手术时间(min) 术中出血量(mL) 术后排气时间(h) 住院时间(d)开腹组 52 60.75±5.64 51.27±7.13 36.97±5.79 7.36±1.65腹腔镜组 52 45.36±4.53 38.46±4.89 22.63±4.82 3.24±1.01 t值 15.341 10.684 13.726 15.357 P值 < 0.05 < 0.05 < 0.05 < 0.05
2.2 免疫功能 与术前比,术后1 d两组患者外周血CD3+百分比、CD4+百分比、CD4+/CD8+比值水平均降低,腹腔镜组高于开腹组;而两组患者外周血CD8+百分比水平均升高,腹腔镜组低于开腹组,差异均有统计学意义(均P< 0.05),见表 2。
表2 两组患者免疫功能指标比较(±s)
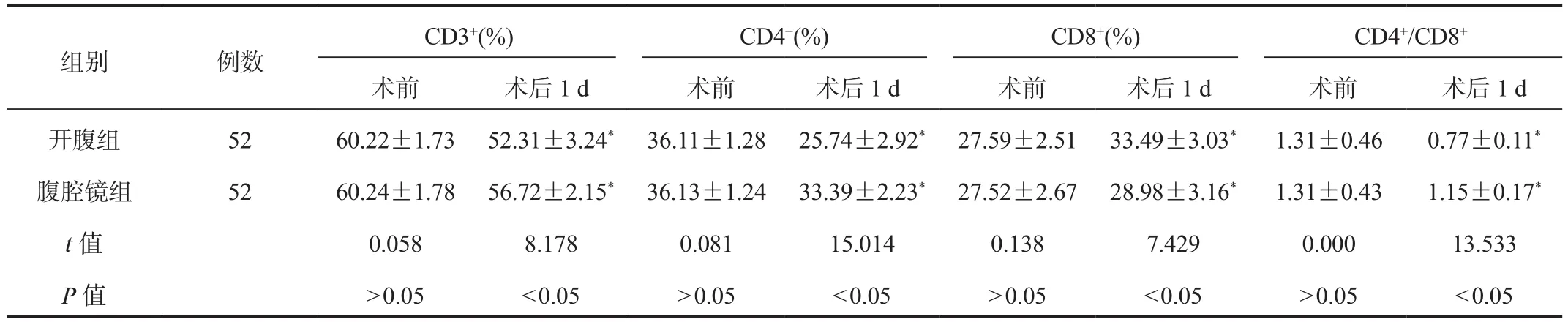
表2 两组患者免疫功能指标比较(±s)
注:与术前比,*P < 0.05。
组别 例数CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+术前 术后1 d 术前 术后1 d 术前 术后1 d 术前 术后1 d开腹组 52 60.22±1.73 52.31±3.24* 36.11±1.28 25.74±2.92* 27.59±2.51 33.49±3.03* 1.31±0.46 0.77±0.11*腹腔镜组 52 60.24±1.78 56.72±2.15* 36.13±1.24 33.39±2.23* 27.52±2.67 28.98±3.16* 1.31±0.43 1.15±0.17*t值 0.058 8.178 0.081 15.014 0.138 7.429 0.000 13.533 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05
2.3 应激指标水平 与术前比,术后1 d两组患者血清CRP、IL-6、ACTH、Cor水平均升高,腹腔镜组低于开腹组,差异均有统计学意义(均P< 0.05),见表3。
表3 两组患者应激指标水平比较(±s)
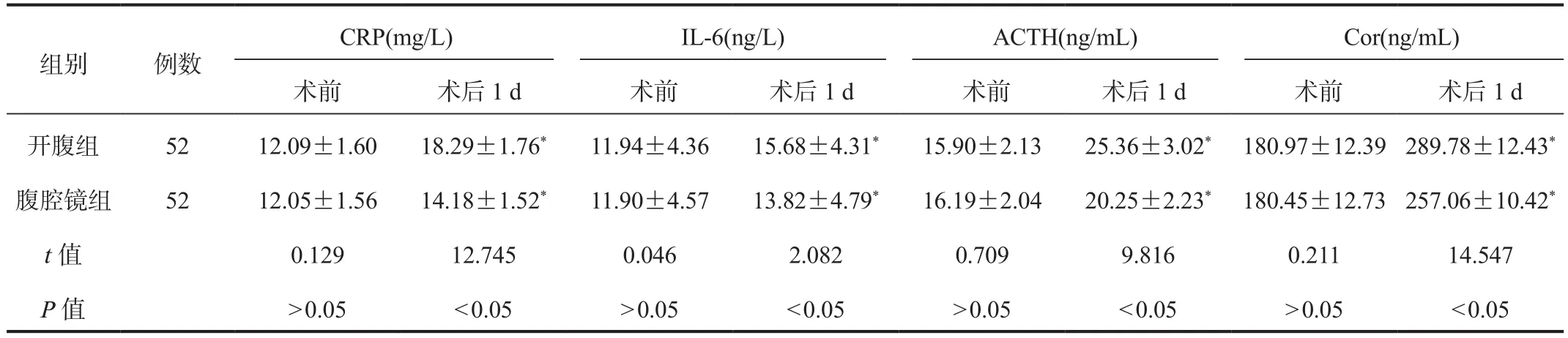
表3 两组患者应激指标水平比较(±s)
注:与术前比,*P < 0.05。CRP:C-反应蛋白;IL-6:白介素-6;ACTH:促肾上腺皮质激素;Cor:皮质醇。
组别 例数CRP(mg/L) IL-6(ng/L) ACTH(ng/mL) Cor(ng/mL)术前 术后1 d 术前 术后1 d 术前 术后1 d 术前 术后1 d开腹组 52 12.09±1.60 18.29±1.76* 11.94±4.36 15.68±4.31* 15.90±2.13 25.36±3.02* 180.97±12.39 289.78±12.43*腹腔镜组 52 12.05±1.56 14.18±1.52* 11.90±4.57 13.82±4.79* 16.19±2.04 20.25±2.23* 180.45±12.73 257.06±10.42*t值 0.129 12.745 0.046 2.082 0.709 9.816 0.211 14.547 P值 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05 > 0.05 < 0.05
2.4 并发症 腹腔镜组患者的并发症总发生率低于开腹组,差异有统计学意义(P< 0.05),见表4。
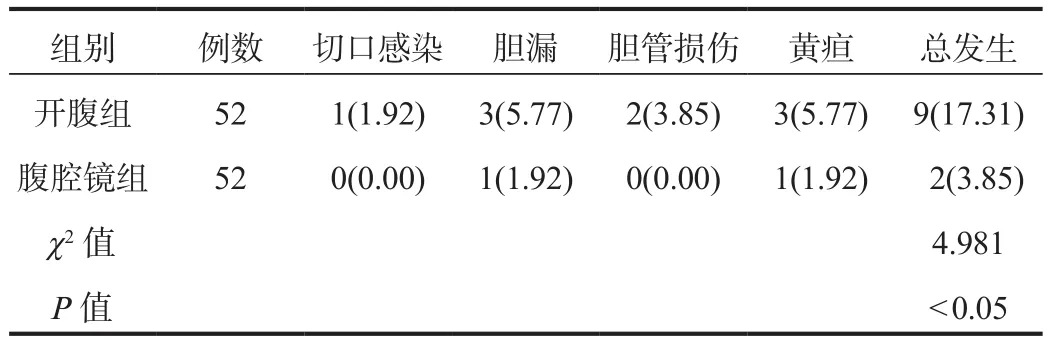
表4 两组患者并发症发生率比较[例(%)]
3 讨论
胆囊结石发病原因复杂,任何原因导致胆囊功能失调、胆固醇及胆汁浓度比例失调等都能导致结石形成。胆囊结石易导致胆囊炎、胆汁淤积,严重者可发生胆囊化脓、胰腺炎等,甚至发生败血症、休克、死亡,严重影响患者的身心健康[4-5]。手术是目前治疗胆囊结石的主要方法,传统开腹胆囊切除术是临床的经典术式,但手术创伤大,手术瘢痕影响美观,且术后机体应激反应强烈,造成体液免疫、细胞免疫功能受抑,易并发胆管损伤、胆漏等并发症,影响患者预后[6]。
腹腔镜胆囊切除术近年来在临床中发展迅速,具有微创、疗效确切、术后恢复快等优势,随着腹腔镜技术的不断成熟,腹腔镜胆囊切除术的适应证也不断扩大,该手术方式可有效降低手术风险,提高患者的耐受性[7]。本研究中,腹腔镜组患者的手术时间、术后排气时间、住院时间均短于开腹组,术中出血量少于开腹组,且术后1 d腹腔镜组患者外周血CD3+百分比、CD4+百分比、CD4+/CD8+比值水平均高于开腹组,外周血CD8+百分比水平低于开腹组,表明相比传统开腹手术,腹腔镜胆囊切除术具有创伤小、手术时间短、术中出血量少、术后恢复快的优势,且能够减少对免疫功能的影响。外科手术属于创伤性操作,不可避免对机体造成创伤,引发应激反应,抑制机体免疫功能,从而影响患者术后康复。CRP常作为机体创伤后的非特异性炎症标志物,当机体受到感染或组织损伤时,其水平急剧升高;IL-6可引起急性期反应蛋白增高,诱导发热,参与机体炎症反应过程;此外,创伤可导致下丘脑- 垂体- 肾上腺皮质轴兴奋,导致应激激素因子ACTH、Cor升高,从而使机体免疫功能受损,增加术后感染风险。腹腔镜手术视野清晰,并能够多方位对患者腹部脏器情况进行观察,从而避免手术过程伤及胆囊周围重要血管,且该手术一般在腹腔中进行,具有封闭性,可降低感染的风险[8]。本研究中,术后1 d腹腔镜组患者血清CRP、IL-6、ACTH、Cor水平低于开腹组,且术后随访期间,腹腔镜组患者的并发症总发生率低于开腹组,表明相比传统开腹手术,腹腔镜胆囊切除术能够减少对患者机体的创伤,从而降低机体应激反应,减少术后并发症的发生。
综上,相比传统开腹手术,腹腔镜胆囊切除术具有创伤小、手术时间短、术中出血量少、术后恢复快的优势,对胆囊结石患者的免疫功能影响小,且能够降低患者机体的应激反应,减少术后并发症的发生,值得临床进一步研究。

