微生物检验对临床合理用药及医院感染发生率的影响
杨忠玲
(贵州医科大学第三附属医院 贵州都匀 558000)
1 前言
相关统计数据显示,我国每年由于用药不良反应导致死亡的患者数量达到20万,患者生命安全和医疗机构发展均会受到影响。临床治疗过程中,患者出现用药不良反应的主要原因是药物选择不当或是药物方案不合理,尤其是在新型医疗技术不断研发和创新的情况下,耐药菌的数量及种类均显著增多,用药不良反应发生风险随之增加[1]。医院感染指的是患者在住院期间获得感染,住院时受到感染但在出院后才发作的属于医院感染的一种,若是患者入院时处于感染潜伏期导致住院期间发生感染,则不属于医院感染。通常来说,医院感染对象较为广泛,一定程度上来看,在医院出入的医护人员、住院患者,以及患者家属和探望病人的亲友等,均有可能发生医院感染[2]。但值得注意的是,患者家属及探望亲友等出入医院的时间较短,并且会出入其他公共场所,其感染源不能够确定为医院。因此,通常医院感染所指的是医护人员和住院患者,此次研究选取的是住院患者。在医疗技术和设备不断进步的情况下,放化疗及介入性治疗的应用范围愈加广泛,加之随意使用抗生素、不遵医嘱等因素的影响,耐药菌株抗药性逐渐增强,医院感染情况也随之愈加严重。随着医疗理念和技术的优化,用药合规化,丰富的相关研究和实践[3]。一旦用药不合理,出现医院感染,一方面会导致患者身体健康受到损伤,造成诊疗成本增加;另一方面,也会导致一定的药物资源浪费,对于医疗机构和社会长效发展是不利的。
合理用药情况和医院感染事件发生情况,是评估医疗机构专业水平的重要指标,且医院感染发生情况和患者并发症发生率具有密切关系,对于患者和医疗机构均有重要意义,合理采用针对性手段,防控不合理用药和医院感染发生,是十分必要的。微生物检验是一种临床中常见的检验方法,可以通过检验获得病原学诊断基础,有助于医师更加准确和深入地了解疾病和患者病情,及时明确致病因素,从而制定针对性治疗方案[4]。微生物检验的开展,能够使临床不合理用药和医院感染发生几率降低。这是由于,依据微生物检验结果,临床治疗的针对性显著提升,医师可以更加科学、合理地选用和控制治疗药物。微生物检验当中,针对性地使用实验室分离及培养技术,能够对患者体内病原菌进行科学判断,实现病原菌分型明确。在此基础上分析患者的实际病情和身体素质,确定药物治疗方案,能够合理化地抑制耐药菌,杀灭病原菌,进而实现药物剂量的有效控制,治疗效果、安全性和医疗费用,均能够得到优化。基于此,研究选取医院收治的110例进行微生物检验的患者,以及同期110例未进行检验的患者,对比分析2组患者的用药不良反应发生情况,以及出现医院感染的情况,明确微生物检验在临床用药和医院感染控制中发挥的积极作用。报告如下。
2 材料与方法
2.1 研究对象
研究于2018年5月—2019年12月选取医院收治的110例进行微生物检验的患者,以及同期110例未进行检验的患者,分别设为实验组和对照组。实验组患者中男性52例,女性58例,患者的最小年龄是20岁,最大年龄78岁,平均(39.52±4.78)岁,患者最短住院时间是7 d,最长的44 d,平均(24.67±3.94)d。对照组患者当中有54例男性,56例女性,最小年龄的患者19岁,最大的81岁,平均(40.21±4.64)岁,最短的住院时间6 d,最长42 d,平均(24.52±3.77)d。2组患者的基线资料无明显差异(P>0.05),有可比性。入组患者均对此次研究知情并同意,实验组患者能够接受微生物检验。
2.2 方法
对照组患者未进行微生物检验。
实验组患者均进行微生物检验,具体为药敏试验和细菌鉴定,提纯处理菌种。鉴定细菌种类时,采用细菌测定系统体外诊断试剂板,通过K-B方法进行超广谱β法内酰胺酶实验任务,详细记录和分析实验结果,以此作为临床诊治的基础。
2.3 观察指标
分别观察2组发生用药不良反应和医院感染的例数,并记录患者的感染部位,评估感染严重程度。
2.4 数据处理方法
用SPSS19.0计算统计软件处理研究中的数据,计数和计量资料分别使用(χ2)和(t)进行检验。P<0.05表示对比差异有统计学意义。
3 结果
3.1 用药不良反应发生情况对比
实验组的110例患者中,有2例出现用药不良反应,发生率是1.82%,对照组110例中有用药不良反应的患者9例,发生率为8.18%,实验组的用药不良反应发生率低于对照组(P<0.05)。
3.2 医院感染发生情况和感染严重程度对比
实验组的医院感染总发生率是2.73%,低于对照组的19.09%(P<0.05),且不同系统的感染发生率均低于对照组(P<0.05);在感染严重程度方面,实验组的轻度感染率高出对照组,重度感染率低于对照组(P<0.05),实验组的医院感染严重程度轻于对照组。如下表1、表2所示。
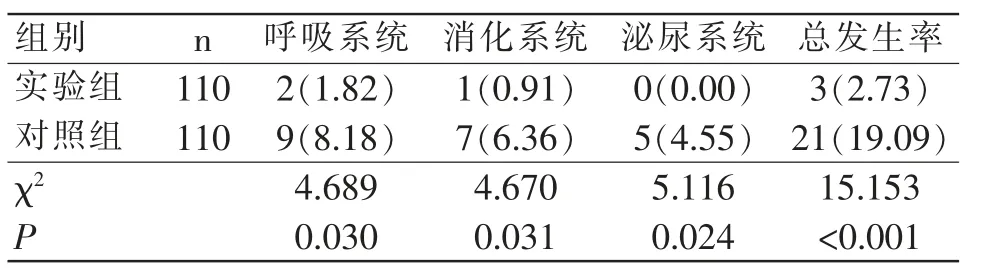
表1 医院感染发生情况对比[n(%)]
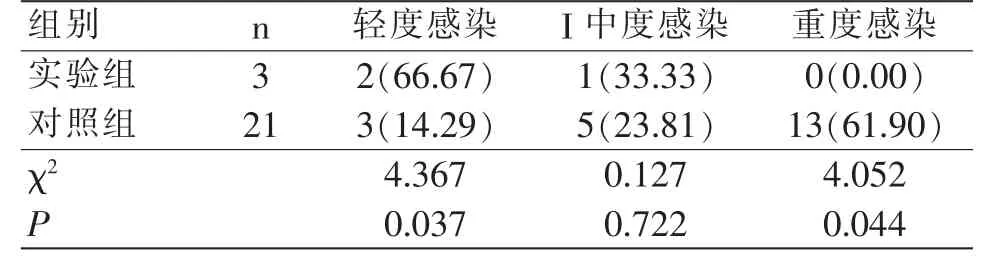
表2 医院感染严重程度对比[n(%)]
4 讨论
在临床诊治中,医疗机构和医护人员要深刻认识到临床合理用药的重要意义,在此基础上,综合患者的实际病症和身体状况等进行合理用药,才能够促进临床诊治效果的提升[5]。具体来说,临床合理用药指的是要在掌握药物的药理作用以及患者病情病症的基础上,高效、安全地为患者选用适合的药物,尽最大努力提升临床治疗效果的同时,保证治疗的安全性。临床实际中,用药不良反应导致死亡的患者中,主要原因是药物选用不正确以及给药方案不合理,临床当中由于用药指征较为薄弱,滥用药物的情况时有发生。临床药物治疗中,由于药物治疗的针对性不足,以及给药方案缺乏合理性,导致药物毒性增强,患者出现用药不良反应的风险显著增加。
临床用药不合理,患者发生用药不良反应的原因,集中表现为联合用药过多,在指征不足的情况下随意用药,进而导致药物治疗针对性和给药方案不完善。无指征性用药情况的发生,会导致细菌耐药性增强,患者免疫系统功能受到影响,发生感染的风险也增加。
医护人员和患者在医院中感染,并出现相应的临床症状,属于医院感染。通常来说,医院感染可以分成自身的内源性感染与外源性感染,前者是自身免疫功能不足,自身细菌导致的感染,而后者是受到外部环境以及他人等因素的影响,由外袭菌群引发的感染,外源性医院感染主要有环境感染及交叉感染两种。医院感染的发生与传播,均与微生物检验具有密切关系,常见的医院感染中,手术后切口感染以及呼吸系统、消化系统和泌尿系统感染,属于较为常见的感染类型,患者会出现相应的系统症状。医院感染的发生会影响临床治疗效果和患者身体健康,同时患者既要遭受病症与感染导致的折磨,其治疗费用也会随之增长,导致患者及其家庭的经济和心理压力增加,而医疗机构资源也会在一定程度上被浪费。基于此,患者住院治疗过程中,合理地应用微生物检验等措施,更加准确、安全地进行药物治疗,对于患者的疾病治疗和医院感染防控均具有积极意义。
此次研究中实验组的110例患者中,有2例出现用药不良反应,发生率是1.82%,对照组110例中有用药不良反应的患者9例,发生率为8.18%,实验组的用药不良反应发生率低于对照组(P<0.05)。在病原菌耐药性显著提升的情况下,微生物检验应用于疾病诊治中的作用愈加突出。微生物检验属于临床检验当中的一种重要手段,检验结果能够为疾病的病原学诊断提供依据,提升临床诊断准确性。同时,基于微生物检验结果和患者的临床资料,医师能够对疾病形成更加科学和准确的认知,更加及时地确定致病因子,进而从病因出发制定对应的药物治疗方案,有助于防控药物使用不当及滥用药物情况的发生。
微生物检验中经由微生物分离鉴定病原菌,并采取针对性分析方法确定病原菌型。临床医师依据病原菌分型确定药物治疗方案,能够针对性地利用药物杀死或抑制病原菌,临床治疗效果随之提升,且治疗安全性也较高。临床治疗中较为常用的侵入性操作,在疾病治疗中具有较为显著的效果,但会增加外界微生物进入体内,引发医院感染的风险,微生物检验能够有效地防控这种风险。同时,微生物检验可以通过精准用药,降低抗菌药物的使用量,有助于治疗时间与费用的缩减。
此次研究中,实验组的医院感染总发生率是2.73%,低于对照组的19.09%(P<0.05),且不同系统的感染发生率均低于对照组(P<0.05);在感染严重程度方面,实验组的轻度感染率高出对照组,重度感染率低于对照组(P<0.05),实验组的医院感染严重程度轻于对照组,研究证实,微生物检验有助于医院感染的防控。微生物质量较轻、体积较小,繁殖能力和适应性均较强,属于医院感染主要的传染源。基于此,在患者临床诊治中及时开展微生物检验,能够有效地防控医院感染的发生。此次研究中,接受微生物检验的患者发生医院感染的几率明显较低,证实了微生物检验的重要作用,这是受到微生物检验方法和结果的重要影响。临床当中开展微生物检验的方法是较为多样的,具体的分型方法包括细菌分型、分子分型及噬菌体分型,通过针对性的分型方法能够及时、准确地确定病原菌种类。在此基础上,选取对应的耐药菌株,针对性地进行病原菌基因型分析,能够初步确定病原菌的传播范围和方式,再结合临床实际情况,制定和实施针对性较强的处理方案,能够从根源上防控医院感染的发生。
微生物检验不仅能够防控医院感染的发生,还能够在很大程度上减缓患者感染程度。通过微生物检验,临床医师能够及时地明确感染源性质及传播途径,且能够依据检验结果对药物治疗方案进行完善和优化。微生物检验在提升用药合理性和防控医院感染中的作用,能够使患者住院期间的安全性得到保障,适宜在临床中推广使用。在临床诊治中,患者及时接受微生物检验有助于促进合理用药,防控用药不良反应及医院感染的发生,能够使临床用药和治疗的安全性得到显著提升。同时,微生物检验还能够在很大程度上减缓疾病和感染带来的痛苦,有利于患者及时康复,还可以缓解患者及家属的经济和心理压力,并且避免医疗资源浪费。

