剖宫产术联合子宫肌瘤剔除术治疗晚期妊娠合并子宫肌瘤的效果分析
李春风 褚秀花
山东省招远市人民医院产科,山东 招远 265400
一般情况下子宫肌瘤大多为良性,但如果患者同时合并妊娠,则可以在一定程度上影响妊娠结局,威胁母婴健康。因此针对晚期妊娠合并子宫肌瘤患者,临床上大多采取手术方式治疗,但是手术方案的选择对手术治疗结果影响巨大[1]。本文主要探究分析在晚期妊娠合并子宫肌瘤患者中采取剖宫术联合子宫肌瘤剔除术治疗的效果,具体操作如下。
1 资料与方法
1.1临床资料 从2018年5月至2020年5月我院收治的晚期妊娠合并子宫肌瘤患者中抽选86例作为研究对象,随机分为两组,实验组43例,经产妇与初产妇数量分别为29例、14例,产妇年龄在22岁至37岁之间,平均年龄(28.53±1.02)岁,孕周在35周到42周之间,平均孕周(39.61±0.33)周。对照组43例,经产妇与初产妇数量分别为28例、15例,产妇年龄在23岁至36岁之间,平均年龄(28.48±0.98)岁,孕周在36周到42周之间,平均孕周(39.72±0.31)周。两组患者临床资料进行统计学分析后,结果显示P>0.05,差异不显著,可比性高。
1.2方法 对照组患者接受接受剖宫产术后,再择期接受子宫肌瘤剔除术治疗,其中,剖宫产术麻醉方式选择腰硬联合麻醉,再用剖宫术让孕妇完整娩出胎儿,确定胎儿娩出后,注射20U缩宫素,常规缝合关腹。之后结合患者实际情况以及恢复情况,选择合适的时机完成子宫肌瘤剔除术。
实验组患者接受剖宫产术联合子宫肌瘤剔除术治疗具体操作如下:1)剖宫术。麻醉方式选择腰硬联合麻醉,完全娩出胎儿后,先缝合子宫浆肌层,然后联合实施子宫肌瘤剔除术。2)子宫肌瘤剔除术。手术前,先向患者宫体注射缩宫素,剂量为20U。然后结合患者子宫肌瘤不同的位置,采取不同的手术方式。其中,带蒂浆膜下肌瘤患者需要先在基底位置行一个切口,然后完全切除蒂以及多余的浆膜,最后切除子宫肌瘤;浆膜下肌瘤患者直接切口,形状为菱形,剃除子宫肌瘤病灶;于肌壁间肌瘤患者需要先确定子宫肌瘤凸起的部位,然后在采取全面钝性剥离方式将子宫肌瘤完全剥离,完成子宫肌瘤剃除之后,选用间断缝合术进行缝合、关腹;粘膜下肌瘤患者需要在患者子宫下段位置行切口,切口方向为横向,然后完全分离子宫肌瘤病灶,用纱布压迫止血,缝合切口。3)术后处理。患者完成手术后,为了预防感染,需要在48小时内根据医嘱使用适量抗生素,并且连续三天静脉滴注缩宫素20U。
1.3观察指标 本次研究主要以两组患者手术时间、恶露完全排净时间、总治疗时间、新生儿Apgar评分等作为观察指标[2]。
1.4统计学分析 用spss27.0处理,t检验,p小于0.05,差异有统计学意义。
2 结 果
两组新生儿Apgar评分无明显差异,P>0.05;实验组手术时间明显多于对照组,恶露完全排净时间、总治疗时间明显少于对照组,P<0.05,差异具有统计学意义。
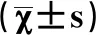
表1 两组患者手术时间、恶露完全排净时间、总治疗时间、新生儿Apgar评分比较
3 讨 论
子宫肌瘤是临床上常见的妇科良性肿瘤,一般情况下,子宫肌瘤只需要行剔除术切除病灶既可,对患者的影响不大。但如果子宫肌瘤患者合并妊娠,就很容易被胎儿影响诊断,疾病发展到晚期妊娠后,手术剃除的难度和手术风险就大大提升。相关研究显示,针对晚期妊娠合并子宫肌瘤患者为了更好的保证母婴安全,临床上可以选用剖宫产术联合子宫肌瘤剔除术治疗,两者联合治疗能够有效减少出血风险,同时也能更好的确定肌瘤位置,起到良好的治疗效果[3]。
本次研究选择86例晚期妊娠合并子宫肌瘤患者进行对比,研究结果显示,采取剖宫产术联合子宫肌瘤剔除术治疗的患者虽然手术时间比较长,但是恶露完全排净时间、总治疗时间均明显更短,且新生儿Apgar评分与先剖宫术再子宫肌瘤剔除术的患者差异不大,表明剖宫产术联合子宫肌瘤剔除术能够在保证胎儿安全的同时,起到良好的治疗效果,且缩短治疗时间。该研究结果与张存虎[4]在剖宫产术联合子宫肌瘤剔除术治疗妊娠合并子宫肌瘤的临床效果观察中相关研究结果具有较高的相似度。
综上所述,在晚期妊娠合并子宫肌瘤患者中采取剖宫术联合子宫肌瘤剔除术治疗能够有效降低患者创伤,减少住院恢复时间以及恶露时间,安全性相对较高,治疗效果良好,值得临床推广应用。

