宫腔镜电切术治疗子宫内膜息肉疗效分析:一项随机对照实验
袁亚玲
内蒙古自治区阿拉善盟阿左旗蒙中医院妇产科,内蒙古 阿拉善 750300
子宫内膜息肉(Endometrial polyps EPs)为宫腔异物,能通过阻碍胚胎种植导致不孕,且有恶变风险[1],手术移除息肉组织是临床针对EPs的基本处理原则。目前,宫腔镜技术手段的成熟为EPs诊断及治疗提供了金标准,对于息肉尤其是合并不孕患者,应及早在宫腔镜辅助下手术积极处理。目前宫腔镜直视条件下电切除术及摘除术是子宫内膜息肉治疗的主要方法,然而上述不同手术方式治疗效果仍有争论。本文将设计随机对照试验,旨在明确宫腔镜直视下电切术、摘除术二者在子宫内膜息肉不孕疗效上的差异性,以期为临床寻找合理手术方案提供可借鉴的依据,具体报道如下:
1 对象与方法
1.1研究对象 将我院近年收治的86例子宫内膜息肉患者纳入研究,所有患者均为正常育龄期女性,平均年龄为(30.5±2.6)岁。纳入标准:①合并不孕,均经病理检查确诊并符合宫腔镜手术指征;②术前各项检查资料完整,能配合随访;③术前3个月无激素类药物应用史;④丈夫精液分析正常且EPs是唯一能解释不孕的因素。排除标准:子宫肌瘤、子宫内膜癌、宫腔粘连、子宫畸形造成不孕者。经医院伦理委员会批准,全部知情同意签署同意书。
1.2方法
1.2.1治疗方法 以上入选对象全部于月经干净后3~7d进行宫腔镜手术治疗,根据宫腔镜手术方式不同分为两组,每组43例。实验组给予宫腔镜下电切术治疗,对照组行宫腔镜直视下摘除术治疗,两组在人口学资料、体重指数、不孕年限、临床症状和体征等方面比较具有均衡性(P>0.05)。术时采用全身麻醉,取膀胱截石位,常规消毒外阴、阴道及宫颈,铺巾,放置窥器,宫颈钳钳夹前唇,宫颈暴露后扩展颈管,以0.9%氯化钠溶液膨宫,妥善置入宫腔镜,探查确定息肉根蒂位置、大小和数量。宫腔镜下电切除术组使用环形电极电切息肉基底部,电切功率70~80W,电凝功率50W,适当切除息肉组织旁子宫内膜,确认残留物切净。宫腔镜直视下摘除术组以微型剪刀自息肉蒂部剪除息肉,电极电凝息肉基底,宫腔镜下确认摘除干净。以上两种手术方式切除息肉后均行全面诊刮,送病理检查。术后均辅以孕激素药物治疗(炔诺酮30~40mg,3次/d,22d/月,连用3个月)。
1.2.2疗效评定 两组手术用时、术中出血量、住院天数及术后并发症等手术指标,所有患者均术后随访12个月,观察手术前后经量,并对临床妊娠率、EPs复发率及阴道不规则出血复发情况做出评价。术后并发症考察指标为:类人流反应综合征、低钠血症、水中毒、感染、腹痛、大出血、颈管损伤、子宫穿孔、宫腔粘连等[2]。
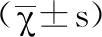
2 结 果
2.1手术指标情况见表1。
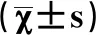
表1 两组手术时间、术中出血量及住院时间比较
2.2手术前后月经改善情况见表2。

表2 两组患者治疗前后月经改善情况
2.3EPs复发率、阴道不规则出血复发率及临床妊娠率比较见表3。

表3 两组EPs复发率、临床妊娠率及性生活满意度调查结果(n%)
3 讨 论
子宫内膜息肉(EPs)是妇科常见疾病,发病具有隐蔽性特征,目前发病机制并不十分清楚,多数学者认为,子宫内膜息肉的发生可能与高雌激素(E)暴露、内分泌紊乱、感染及慢性炎症状态有关,是子宫内膜在上述环境刺激下,基底层局限性增生形成息肉向宫腔内突出而导致[3、4、5]。EPs对生育期妇女生殖健康影响极大,是导致女性不孕的主要原因,对于证实为子宫内膜息肉合并不孕症者,一旦发现,选择有效方法彻底治疗,对于生育力的改善、避免不良妊娠结局至关重要。EPs传统的手术方法为钳夹术、刮宫术,但这两个手术存在盲目性,且对患者的创伤较大,不利于恢复。宫腔镜作为应用日益成熟的微创技术,在子宫内膜息肉诊断及治疗中得到了广泛推广。临床研究证实,宫腔镜具有宫腔“直视性”[6],用于手术治疗时,有助于病灶准确定位,可避免反复操作对子宫内膜造成的组织损伤,弥补了传统刮宫手术的盲目性,患者耐受度良好[7、8]。然而截止目前,宫腔镜介导下电切除术或摘除术对子宫内膜息肉不孕治疗效果及妊娠结局的影响并未完全得到统一。
本研究发现,实验组及对照组手术均可一次性成功,相关手术风险很低,两组住院时间差别不大(P>0.05),但平均手术时间及术中出血量比较,实验组较对照组降低明显(均P<0.05),推测原因可能与实验组术中的电极凝固效率更佳,止血起效较迅速有关;而对照组的摘除操作与电凝不同步,在操作中存在时间差,进而可引起手术时间差及出血量的增加。两组患者随访时间均超过1年,术后随时间延长,两组患者月经量均呈下降趋势,月经异常情况均改善良好,且术后1个月和3个月时月经量的组间差异无统计学意义(P>0.05);体现出两种术式均能够有效清除子宫内膜息肉,在改善患者症状方面疗效近似。然而,两组EPs复发率、阴道不规则出血复发率及临床妊娠率比较,实验组较对照组更有优势,差异具有统计学意义(均P<0.05)。以上结果提示,电切术治疗的临床效果更加显著。这主要是基于电切除术环形电极的电切割切除深度可至子宫浅肌层2~2.5mm处,能够更加完整切除息肉及周围增殖内膜,防止其再生[9],术后恢复也更好,有效减少复发的同时对卵巢功能的干扰和影响也较小;而摘除术对基底部及周围内膜的处理并不彻底,深层切除内膜息肉的效果不及电切治疗。相比摘除术,电切术无疑在从“根本”上彻底治疗子宫内膜息肉方面更具有优势。
综上所述,宫腔镜电切术治疗子宫内膜息肉,具有较持久的治疗效果,其疗效优于宫腔镜直视下摘除术,可作为子宫内膜息肉首选的治疗方式,值得临床予以推荐。因研究时间及样本量的限制,本研究缺乏对术后围生期异常情况更全面的比较,对不同术式下更广泛的生殖预后评估仍有待进一步研究。

