椎弓根螺钉固定联合骨水泥治疗椎体压缩性骨折的应用经验及技术改良
杨玉强,全晓丽,王刘玉
南阳市第二人民医院,河南南阳 473000
骨质疏松易导致椎体压缩性骨折,增加了手术难度,术后椎体稳定性也较差。通过骨水泥加强椎弓根螺钉内固定能够提高椎体的力学性能,减少术后螺钉松动脱出、内固定失败以及二次翻修风险[1]。目前临床上应用骨水泥有两种方式,一种是传统实心椎弓根螺钉预先在钉道内注入骨水泥,再置入椎弓根螺钉[2];另一种采用中空侧孔设计的椎弓根螺钉,先将椎弓根螺钉置入合适位置,再经中空管道注入骨水泥,经螺钉侧孔弥散入椎体骨质,实现强化作用。该研究通过总结南阳市第二人民医院开展骨水泥强化椎弓根螺钉内固定治疗骨质疏松伴椎体压缩性骨折的临床效果,并提出技术改良。
1 对象与方法
1.1 研究对象
该研究采用回顾性总结方法,选择2018年1月—2019年1月入南阳市第二人民医院诊断骨质疏松伴椎体压缩性骨折患者共213例,纳入标准:(1)年龄小于80岁;(2)经X线或CT证实椎体新鲜压缩性骨折,发病时间小于72 h;(3)双能X线骨密度仪检测椎体骨密度值<-2.5SD,伤椎压缩率>40%;(4)有手术指征,临床资料完整。排除标准:(1)椎体既往手术、创伤史;(2)骨肿瘤、多节段或广泛椎体骨折、严重骨质疏松无法固定;(3)严重肝肾功能障碍,不能耐受手术和麻醉风险。
根据术式不同分为经皮椎体后凸成形术90例(对照组),另123例选择椎弓根螺钉内固定技术(观察组)。各组患者的一般临床资料具有可比性(P>0.05),见表1。
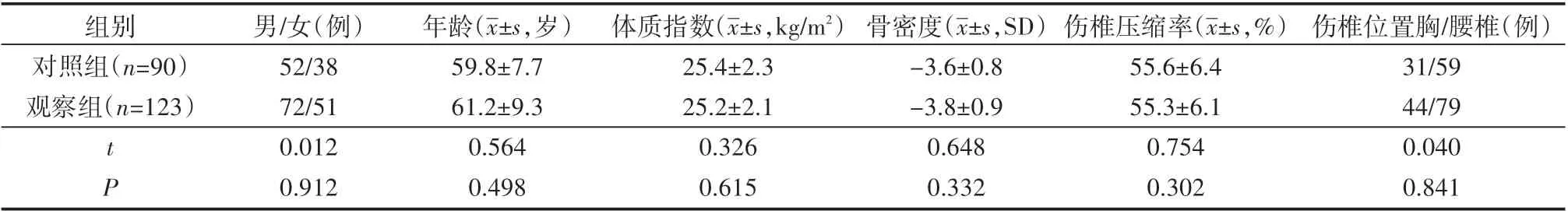
表1 两组患者的一般临床资料比较
1.2 手术方法
经皮椎体后凸成形术主要步骤:取俯卧位,C臂机透视下确定伤椎椎弓根位置并标记穿刺点,采用腰-硬联合麻醉,缓慢置入穿刺针至椎体后1/4,透视位置满意后拔出针芯,建立工作通道,置入球囊,缓慢加压撑开伤椎,透视复位满意后退出球囊;调制骨水泥于拉丝期在C臂机实时监视下缓慢注入聚甲基丙烯酸甲酯(PMMA)骨水泥,再次透视骨水泥充盈良好,待骨水泥放热、变硬后将套管旋转拔除,包扎伤口结束手术。
椎弓根螺钉内固定技术主要步骤:体位和麻醉同上,以伤椎为中心逐层切开皮肤和腰背筋膜,沿两侧最长肌与多裂肌钝性剥离,充分暴露伤椎上下椎体两侧关节突关节;然后采用椎弓根开口器开口、测探深度,置入椎弓根空心螺钉。透视椎弓根钉位置满意,经中空椎弓根钉注入适量骨水泥,连接预弯棒适度撑开复位。再次透视伤椎复位良好,采取单侧椎弓根路径穿刺建立工作通道,C臂机监视下注入PMMA骨水泥,松开双侧连接棒,待椎间隙高度回缩后拧紧螺帽。冲洗切口,彻底止血,并逐层缝合伤口。
1.3 观察指标和评价标准
比较术前、术后1 d、3 d和7 d疼痛VAS评分,共计0~10分,分值越高疼痛越严重。术后7d并发症发生率,术前、术后1月、3月和12月Oswestry功能障碍指数(ODI)评分包括疼痛程度、日常生活自理能力、提物、行走、坐、站立、睡眠、性生活、社会活动、旅行共10个项目,每个项目0~5分,分值越高表明功能障碍越严重。伤椎前缘高度比、伤椎局部后凸Cobb角,评估12个月的临床疗效。临床疗效参照改良Macnab标准分为优、良、中、差4个等级,其中优为临床症状完全消失,良为轻微症状,活动轻度受限,对工作、生活无影响,中为症状较重,活动受限,正常工作和生活一定程度受限,差为症状无改善,甚至加重。
1.4 统计学方法
采用SPSS 20.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资源以例数和百分比(%)表示,组间比较用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组疼痛VAS评分的比较
两组术后3 d和7 d疼痛VAS评分明显低于术前和术后1 d,组间比较差异不明显(P>0.05),见表2。
表2 两组疼痛VAS评分的比较(±s)分

表2 两组疼痛VAS评分的比较(±s)分
组别对照组(n=90)观察组(n=123)F组间1.235 P组间0.762 F时间5.326 P时间<0.001 F交互0.865 P交互0.421术前2.8±0.5 2.9±0.6术后1 d 4.6±0.8 4.9±1.1术后3 d 3.3±0.6 3.2±0.7术后7 d 0.8±0.2 0.6±0.2
2.2 两组并发症发生率的比较
观察组术后7 d并发症发生率低于对照组(P<0.05),见表3。
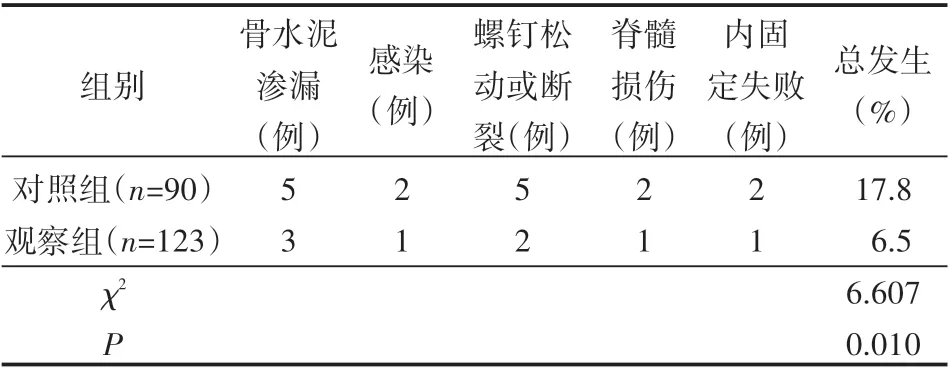
表3 两组并发症发生率的比较
2.3 两组ODI评分的比较
两组术后1个月、3个月和12个月ODI评分逐渐降低,观察组ODI评分明显小于对照组(P<0.05),见表4。
表4 两组ODI评分的比较(±s)分

表4 两组ODI评分的比较(±s)分
组别对照组(n=90)观察组(n=123)F组间6.235 P组间<0.001 F时间21.235 P时间<0.001 F交互1.524 P交互0.332术前36.8±7.7 37.9±8.5术后1月24.2±6.8 20.6±5.4术后3月15.4±4.6 9.8±2.3术后12月8.2±2.1 3.1±0.5
2.4 两组伤椎前缘高度比的比较
两组术后1个月、3个月和12个月伤椎前缘高度比逐渐降低,观察组伤椎前缘高度比明显高于对照组(P<0.05),见表5。
表5 两组伤椎前缘高度比的比较(±s)%
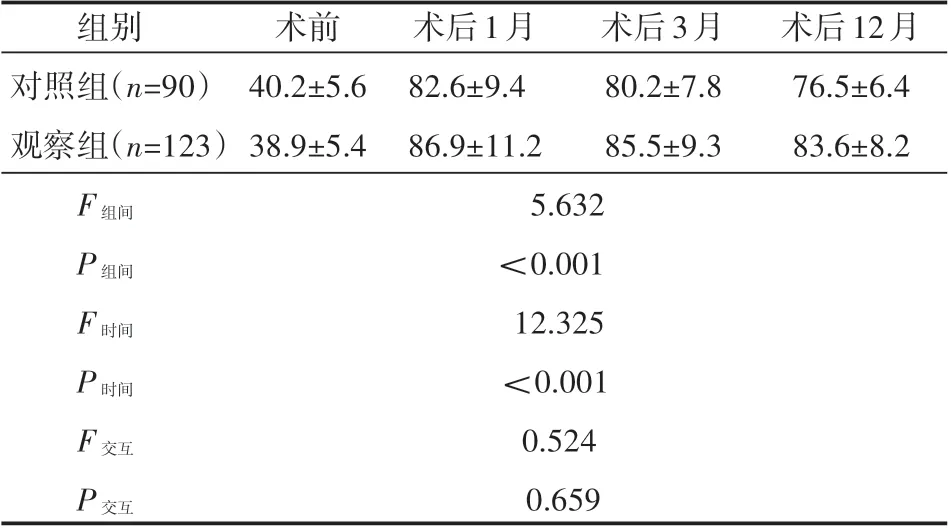
表5 两组伤椎前缘高度比的比较(±s)%
组别对照组(n=90)观察组(n=123)F组间5.632 P组间<0.001 F时间12.325 P时间<0.001 F交互0.524 P交互0.659术前40.2±5.6 38.9±5.4术后1月82.6±9.4 86.9±11.2术后3月80.2±7.8 85.5±9.3术后12月76.5±6.4 83.6±8.2
2.5 两组伤椎局部后凸Cobb角的比较
两组术后1月伤椎局部后凸Cobb角明显小于术前,但术后3月和12月逐渐升高;观察组伤椎局部后凸Cobb角均明显小于对照组(P<0.05),见表6。
表6 两组伤椎局部后凸Cobb角的比较(±s)
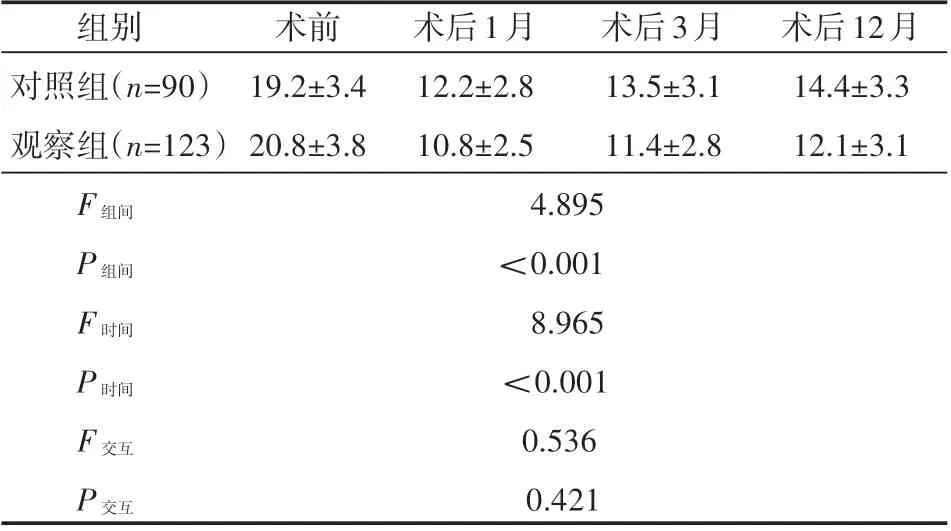
表6 两组伤椎局部后凸Cobb角的比较(±s)
组别对照组(n=90)观察组(n=123)F组间4.895 P组间<0.001 F时间8.965 P时间<0.001 F交互0.536 P交互0.421术前19.2±3.4 20.8±3.8术后1月12.2±2.8 10.8±2.5术后3月13.5±3.1 11.4±2.8术后12月14.4±3.3 12.1±3.1
2.6 两组临床优良率的比较
观察组临床优良率高于对照组(P<0.05),见表7。
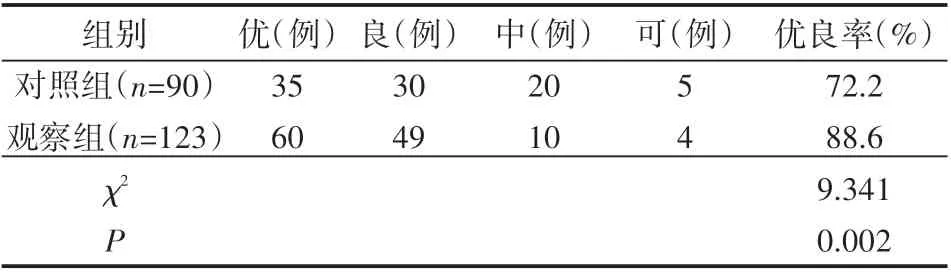
表7 两组临床优良率的比较
3 讨论
刘伯龄[3]指出,后路椎弓根骨水泥强化联合伤椎椎体成形术对重度骨质疏松性椎体压缩骨折有良好的临床疗效,可以增强螺钉的抗拔出力及伤椎的稳定性,避免术后椎体高度丢失、后凸Cobb角增加等远期并发症。郑红芳[5]进一步利用PACS系统及Infinitt软件模拟了椎弓根螺钉周围骨水泥的分布规律。
该研究结果发现,两组术后VAS评分比较差异不明显,两组内的亚组比较差异也不明显。提示骨水泥在强化椎体成形术中对疼痛缓解效果相当,与骨水泥用量无关。手术疼痛主要来源于麻醉药物的代谢、伤椎周围神经的恢复、术中牵拉以及骨水泥的热效应等[6]。观察组术后7 d并发症发生率低于对照组。提示椎弓根螺钉内固定较后凸成形术创伤更小,该研究采用椎弓根螺钉内固定是后注射骨水泥,骨水泥的分布更均匀,但较大剂量的骨水泥(2.0 ml)可能增加了渗漏风险。
进一步发现,观察组ODI评分和伤椎局部后凸Cobb角明显小于对照组,伤椎前缘高度比高于对照组。提示椎弓根螺钉内固定较后凸成形术后椎体的稳定性更佳,椎体丢失更少。观察组临床优良率高于对照组,但两组内的亚组比较发现差异不明显。提示,椎弓根螺钉内固定的长期临床疗效更佳,与骨水泥用量关系不大。
多项研究[7]指出,1.5~3.0 ml骨水泥可获得最佳的强化效果,过多骨水泥还会增加外渗风险。调制骨水泥后强化作用在“面团期”最佳,“糨糊期”居中,硬化后最弱。中空侧孔螺钉技术注入骨水泥时需要把握注入时机,骨质疏松较重时尽量在骨水泥黏度较高时注入。骨水泥注入量和注射时机是获得最佳强化效果的关键。
综上所述,骨水泥强化椎弓根螺钉内固定治疗骨质疏松伴椎体压缩性骨折有较好的安全性和有效性,术后短期并发症少,椎体稳定性更佳,但仍需进一步验证。

