经皮椎弓根钉微创手术治疗脊柱骨折的临床价值分析
张 浩,万小玉(通讯作者)
(连云港市第二人民医院 江苏 连云港 222000)
脊柱骨折诱发因素多与暴力、车祸有关,骨折部位常见胸腰段,而老年人与青壮年为主要发病人群。由于骨折部位、轻重不同,从而导致患者临床症状也存在一定差异性,但多以疼痛、活动受限以及畸形为主,并伴有不同程度运动障碍以及感知异常等,尽早对疾病进行诊断,并实施有效治疗措施,可有效缓解患者机体不适,提高其日常生活质量。临床中,针对脊柱骨折多选择手术方案,随着医疗技术的持续性进步,微创手术治疗在临床有着较高的应用率,其中经皮椎弓根钉微创手术治疗效果确切,既可保障临床治疗效果,还利于患者机体早日康复,缩短住院治疗时间。有相关研究者也认为:经皮椎弓根钉微创手术治疗对脊柱骨折患者机体所产生的创伤小,术后疼痛程度轻,利于患者机体康复[1]。因此,本文就针对脊柱骨折患者实施不同方案治疗,观察经皮椎弓根钉微创手术治疗优势性。
1.资料与方法
1.1 一般资料
选取2019年10月—2020年10月我院脊柱骨折患者112例,通过患者到院就诊的前后顺序,将其分为常规组和测试组,每组56例。常规组男:女=30:26,年龄36~75岁,平均年龄(51.52±1.98)岁;骨折原因:车祸伤20例,坠落伤15例,摔伤11例,重物砸伤10例;测试组男:女=31:25,年龄37~76岁,平均年龄(51.62±2.05)岁;两组一般资料无显著差异(P>0.05)。骨折原因:车祸伤19例,坠落伤15例,摔伤11例,重物砸伤11例。纳入标准:(1)通过核磁共振、CT等检查确诊为急诊骨折;(2)自愿参与,符合医学伦理;(3)符合手术指征;(4)临床资料完整。排除标准:(1)器官器质性病变;(2)中途退出者或更换治疗方案者;(3)并发其他恶性肿瘤疾病;(4)出血性疾病或凝血障碍者;(5)传染性疾病者;(6)精神障碍者;(7)骨质疏松严重者;(8)听力障碍、沟通障碍者[2]。
1.2 方法
常规组:实施内固定治疗;实施全身麻醉成功后,在髋部、胸部放置软垫,对受伤部位应用X线确认,常规消毒,在脊柱后正中位置做切口,受损脊柱部位作为中心点,逐层切开,分离皮下组织,将脊柱骨折部位完全暴露出来,将椎弓根钉放置在脊柱损伤两侧,通过连接棒将连接杆实施安装并固定,对伤口反复冲洗,放置引流管,切口缝合。术后,予以患者抗感染治疗。
测试组:实施经皮椎弓根钉微创手术治疗;对骨折部位明确后,做好标记,用经皮椎弓根钉进行钉点,根据钉点做1.5 cm切口,定位导诊置入,经导针依次置入扩张管,并对通道管实施固定。以上操作结束后,通过透视对位置进行明确,再将椎弓根钉拧入其中,恢复骨折脊骨,让其归回原位,通过固定棒进行固定,最后对伤口进行冲洗,缝合伤口。术后,予以患者抗感染治疗。
1.3 观察指标
对治疗后患者疾病好转状况进行综合性观察,并进行合理评估,有效:神经功能正常,机体无明显疼痛,日常活动无障碍,生活可完全自理;改善:神经功能明显好转,机体轻度疼痛,日常活动无障碍,生活可自理;无变化:神经功能无明显好转,机体疼痛强烈,日常活动存在障碍,生活无法自理;治疗总有效率=(有效例数+改善例数)/总例数×100%。同时,观察不同方案手术操作时间、术中出血量以及患者住院治疗时间。根据日常生活质量评分量表对治疗后患者的精神健康、情感职能、躯体疼痛以及社会功能方面开展评价,每一项均为100分,所得分值越高,代表患者的日常生活水平越高。
1.4 统计学处理
采用SPSS 25.0统计软件进行数据处理。正态分布且方差齐的计量资料采用(±s)表示,组间比较采用t检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.结果
2.1 两组治疗有效率比较
测试组治疗有效率98.21%,高于常规组的82.14%,差异有统计学意义(P<0.05),见表1。

表1 两组治疗有效率比较[n(%)]
2.2 两组基本手术信息比较
测试组手术操作时间、住院治疗时间均短于常规组,术中出血量低于常规组,差异有统计学意义(P<0.05),见表2。
表2 两组基本手术信息比较(±s)
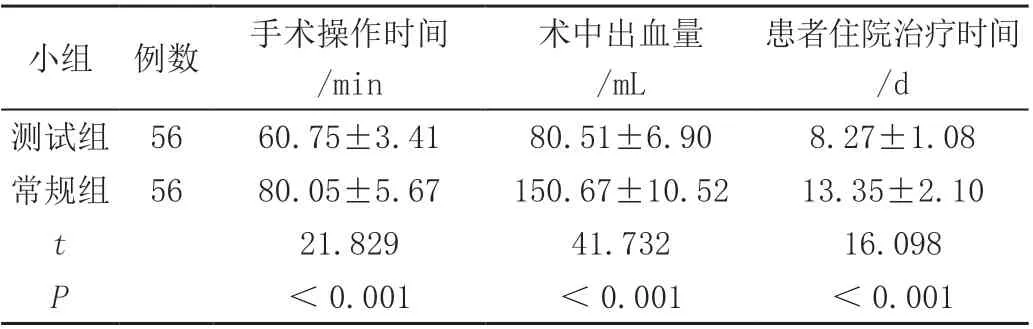
表2 两组基本手术信息比较(±s)
患者住院治疗时间/d测试组 56 60.75±3.41 80.51±6.90 8.27±1.08常规组 56 80.05±5.67 150.67±10.52 13.35±2.10 t小组 例数 手术操作时间/min术中出血量/mL 21.829 41.732 16.098 P<0.001 <0.001 <0.001
2.3 两组日常生活质量评分比较
测试组精神健康、情感职能、躯体疼痛以及社会功能评分均高于常规组,差异有统计学意义(P<0.05),见表3。
表3 两组日常生活质量评分比较(±s,分)

表3 两组日常生活质量评分比较(±s,分)
小组 例数 精神健康 情感职能 躯体疼痛 社会功能测试组 56 91.65±4.1591.77 ±4.2691.80 ±4.3091.99 ±4.41常规组 56 80.54±3.6080.98 ±3.6781.05 ±3.7181.55 ±3.79 t 15.133 14.360 14.165 13.436 P<0.001 <0.001 <0.001 <0.001
3.讨论
根据脊柱骨折部位具体可分为颈椎骨折、胸椎骨折以及腰椎骨折,诱发因素多与外伤史、骨质疏松、肿瘤疾病以及慢性疾病等方面有所关联。脊柱骨折可导致患者机体出现不同程度感觉障碍、运动障碍以及括约肌功能障碍等,而且骨折导致机体疼痛强烈,尽早对疾病开展治疗非常重要。相关文献指出:经皮椎弓根钉微创手术治疗可降低脊柱骨折患者手术时间与术中出血量,更对患者的影像学指标有一定调节作用。
临床中,针对脊柱骨折疾病多选择手术方案,但通过临床相关数据可发现:实施不同的手术方案所达到预后效果存在一定差异性[3]。内固定治疗可确保脊柱稳定性,有一定治疗价值,但此方法对机体产生的创伤性较大,术后恢复慢,而且手术操作时间长,组织长时间受到牵拉、挤压从而导致肌肉功能受损,术后出现肌纤维水肿、神经根损伤等,部分患者术后还易出现腰背部僵硬无力、疼痛等。所以,逐步丰富治疗方案,优化手术流程非常重要。程慎杰等[4]在文中表明:经皮椎弓根钉微创手术治疗利于脊柱骨折患者机体早日康复,还可对其神经功能达到一定保护作用,值得在临床中推广应用。
经皮椎弓根钉微创手术治疗具有安全性高、有效性强以及操作简单等优势,针对脊柱骨折患者应用可对脊椎进行系统固定,通过微创方式置入固定装置,从而对脊柱骨折中的短节段三维固定[5]。手术操作中,将椎弓根螺置入肌肉深层,在脊柱完全复位后,用固定棒进行固定,通过透视技术观察受损部位,再将椎弓根置入,进而减低对机体所产生的损伤,而且手术切口小,这对患者机体恢复有着积极影响。此外,经皮椎弓根钉微创手术操作对脊柱神经不易产生损伤,还可避免术后感染等症状出现。但,经皮椎弓根钉微创手术治疗对操作医师要求较高,其需对脊柱解剖结构完全掌握,还需对患者机体状况实施全方面分析与评估,从而规避手术风险,进一步保证手术治疗效果。
本次所得结果为:实施经皮椎弓根钉微创手术治疗有效性98.21%高于实施内固定治疗有效性82.14%;实施经皮椎弓根钉微创手术操作时间以及患者住院治疗时间均短于实施内固定治疗,实施经皮椎弓根钉微创术中出血量低于实施内固定治疗;实施经皮椎弓根钉微创手术治疗患者精神健康、情感职能、躯体疼痛以及社会功能评价均高于实施内固定治疗;这充分证明经皮椎弓根钉微创手术治疗价值符合临床需求。为进一步保证手术操作顺利与有效性,建议术前予以患者心理疏导,告知其手术流程与所需注意事宜,术后加强巡视,对切口进行观察,辅助患者尽早下床活动,进而提高预后效果。
综上所述,脊柱骨折不仅导致患者机体疼痛强烈,还影响其运动与感知能力,选择经皮椎弓根钉微创手术治疗效果确切,可缩短住院治疗时间,减低术中出血量,对患者机体好转有着积极性影响。

