中药保留灌肠联合胃管内灌注并持续胃肠减压对胰腺炎患者的临床疗效
文娟,周思举
(都江堰市中医医院脾胃科,四川都江堰611830)
急性胰腺炎是消化内科常见的疾病之一,主要指患者机体胰酶激活,导致局部胰腺组织发生炎症反应的一种疾病[1]。我国急性胰腺炎的发病率较高,多数患者病因为胆道疾病,病死率为5%~10%,其中,20%~30%可进展为重症急性胰腺炎,发生全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)及多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS),病死率约30%~40%[2-3]。因此,及时采取有效治疗方法,能够保证患者的生命健康,促进患者的恢复。常规西医治疗多为对症治疗,疗效不明显,且并发症较多[4]。大承气汤是祖国传统医学中通里攻下的代表方剂,长期临床实践表明大承气汤治疗急性胰腺炎具有较好效果[5]。本研究在持续性胃肠减压及常规西医治疗基础上,采用中药保留灌肠联合胃管内灌注中药治疗急性胰腺炎,旨在探讨该种治疗方法的疗效,现报道如下。
1 资料与方法
1.1 研究对象
选取2017年1月-2019年3月都江堰市中医医院收治的急性胰腺炎患者82 例作为研究对象。按照随机数字表将研究对象随机分成中药治疗组及西药治疗组,每组41 例。于治疗开始前,统一培训医护人员及评估人员,评估人员除评估外,不参与研究的其他过程。对研究者、医护人员、评估人员及患者均采取盲法,隐藏分组后对研究者、医护人员及患者揭盲,对评估人员全程实施盲法。中药治疗组男性17 例,女性24 例;年龄29~68 岁,平均(46.66±9.58)岁;胆源性23 例,高脂血症10 例,酒精性8 例;西药治疗组男性20 例,女性21 例;年龄30~62 岁,平均(47.24±8.12)岁;胆源性26 例,高脂血症8 例,酒精性7 例。两组患者年龄、性别及病因等一般资料比较,差异无统计学意义(P<0.05)。纳入标准:①符合《急性胰腺炎诊治指南(2014)》[6]中的诊断标准,确诊为急性胰腺炎者;②年龄18~70 岁;③首次发病者。排除标准:①合并其他系统器质性疾病者;②恶性肿瘤者;③合并胃肠穿孔或肠梗阻等急腹症者;④对本研究所涉及药物有过敏史者。本研究经医院医学伦理委员会批准,患者家属签署知情同意书。
1.2 研究方法
1.2.1 治疗方法两组患者均接受持续性胃肠减压,西药治疗组患者在此基础上接受常规西医治疗,包括禁饮禁食、纠正水及电解质平衡紊乱、补液、营养支持及生长抑素。中药治疗组患者在此基础上接受中药保留灌肠联合胃管内灌注中药,中药采用大承气汤,生大黄15 g、厚朴15 g、枳实12 g,加水煎至300 ml 时,加入12 g 芒硝;随症加减,高热者加金银花12 g、蒲公英10 g、连翘10 g;腹胀者,加陈皮10 g、柴胡15 g、炙甘草10 g;恶心呕吐者加法夏15 g、竹茹15 g、砂仁10 g、生姜10 g;口干者加玄参10 g、天花粉10 g;黄疸者加郁金15 g、栀子10 g;腹痛严重者加延胡索15 g、川楝子15 g;充分搅拌后为1 剂,共制2 剂;1 剂经胃管内灌注,另一剂高位保留灌肠,1 次/d。
1.2.2 研究工具及评价指标记录两组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间;分别于治疗前及治疗7 d 后,采用全自动生化分析仪检测两组患者血清淀粉酶(AMS)、丙氨酸氨基转移酶(ALT)、血肌酐(Scr)及尿素氮(BUN)水平;分别于治疗前及治疗7 d 后,采集两组患者空腹外周静脉血5 ml,3 000 r/min 离心10 min,取血清置于EP 管,置入-80℃冰箱冷冻保存待检,采用酶联免疫吸附试验(ELISA)检测血清TNF-α、IL-6 及IL-8 水平,ELISA 试剂盒均购自艾博生物医药(杭州)有限公司;于治疗7 d 后评估疗效及并发症发生情况,疗效的评估标准为[7]:治疗后,患者的症状基本缓解,实验室相关指标检查无异常,影像学检查无异常,则被评定为治愈;治疗后,患者的症状有所改善,实验室相关指标检查基本无异常,影像学检查有所改善,则被评定为显效;治疗后,患者的症状无改善,实验室相关指标检查无变化或加重,影像学检查无改善或加重,则被评定为无效。
1.3 统计学方法
数据分析采用SPSS 22.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以例(%)表示,比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间的比较
两组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间比较,差异有统计学意义(P<0.05),中药治疗组短于西药治疗组。见表1。
表1 两组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间比较 (n=41,d,±s)
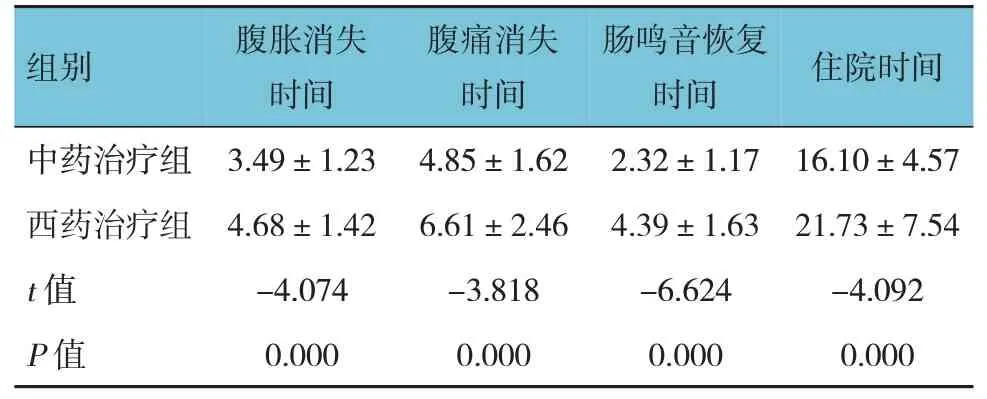
表1 两组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间比较 (n=41,d,±s)
组别住院时间中药治疗组西药治疗组t 值P 值腹胀消失时间3.49±1.23 4.68±1.42-4.074 0.000腹痛消失时间4.85±1.62 6.61±2.46-3.818 0.000肠鸣音恢复时间2.32±1.17 4.39±1.63-6.624 0.000 16.10±4.57 21.73±7.54-4.092 0.000
2.2 两组患者治疗前及治疗7 d后AMS、ALT、Scr及BUN水平的比较
治疗前两组患者AMS、ALT、Scr 及BUN 水平无差异(P>0.05);治疗7 d 后两组患者AMS、ALT、Scr 及BUN 水平比较,差异有统计学意义(P<0.05),治疗后低于治疗前,且中药治疗组患者AMS、ALT、Scr 及BUN 水平低于西药治疗组患者(P<0.05)。见表2。
表2 两组患者治疗前及治疗7 d后AMS、ALT、Scr及BUN水平比较 (n=41,±s)
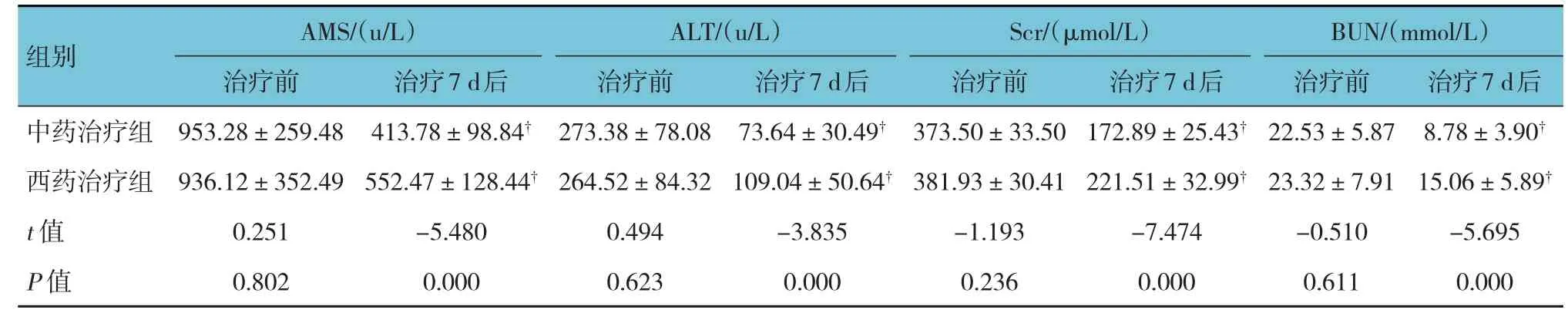
表2 两组患者治疗前及治疗7 d后AMS、ALT、Scr及BUN水平比较 (n=41,±s)
注:†与治疗前比较,P <0.05。
组别AMS/(u/L)治疗前ALT/(u/L)治疗前BUN/(mmol/L)治疗前治疗7 d后治疗7 d后治疗7 d后中药治疗组Scr/(μmol/L)治疗前953.28±259.48 413.78±98.84†73.64±30.49†273.38±78.08治疗7 d后373.50±33.50 172.89±25.43†22.53±5.87 8.78±3.90†西药治疗组936.12±352.49 552.47±128.44†264.52±84.32 109.04±50.64†381.93±30.41 221.51±32.99†23.32±7.91 15.06±5.89†t 值0.251-5.480 0.494-3.835-1.193-7.474-0.510-5.695 P 值0.000 0.802 0.000 0.623 0.000 0.236 0.000 0.611
2.3 两组患者治疗前及治疗7 d后TNF-α、IL-6及IL-8水平的比较
治疗前两组患者TNF-α、IL-6及IL-8水平无差异(P>0.05);治疗7 d后两组患者TNF-α、IL-6及IL-8水平比较,差异有统计学意义(P<0.05),治疗后低于治疗前,且中药治疗组患者TNF-α、IL-6 及IL-8水平均低于西药治疗组患者(P<0.05)。见表3。
表3 两组患者治疗前及治疗7 d后血清TNF-α、IL-6及IL-8水平比较 (n=41,ng/L,±s)
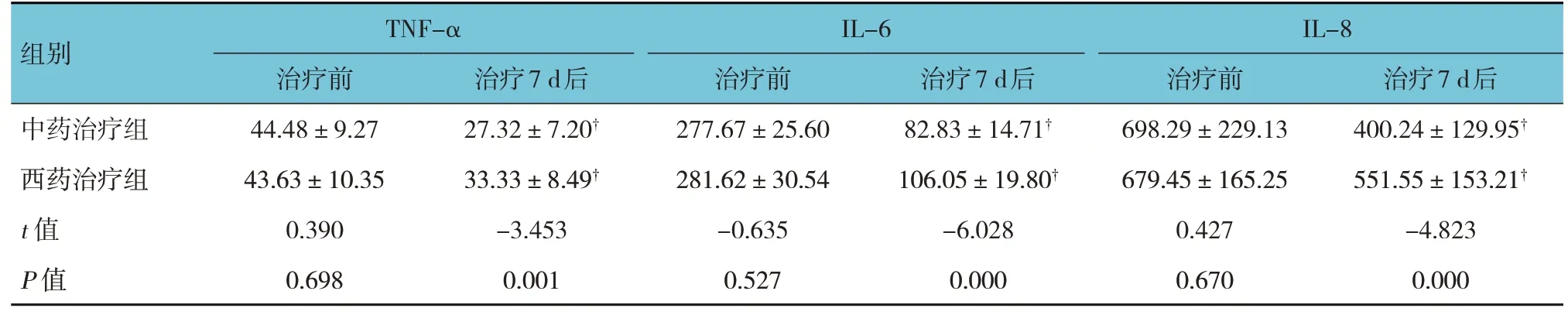
表3 两组患者治疗前及治疗7 d后血清TNF-α、IL-6及IL-8水平比较 (n=41,ng/L,±s)
注:†与治疗前比较,P <0.05。
组别IL-8治疗7 d后400.24±129.95†551.55±153.21†-4.823 0.000中药治疗组西药治疗组t 值P 值治疗7 d后27.32±7.20†33.33±8.49†-3.453 0.001 TNF-α治疗前44.48±9.27 43.63±10.35 0.390 0.698治疗7 d后82.83±14.71†106.05±19.80†-6.028 0.000 IL-6治疗前277.67±25.60 281.62±30.54-0.635 0.527治疗前698.29±229.13 679.45±165.25 0.427 0.670
2.4 两组患者疗效的比较
治疗后中药治疗组无效患者1 例,总有效率为97.6%;西药治疗组无效患者7 例,总有效率为82.9%;中药治疗组患者总有效率高于西药治疗组患者(χ2=4.986,P=0.026)。见表4。
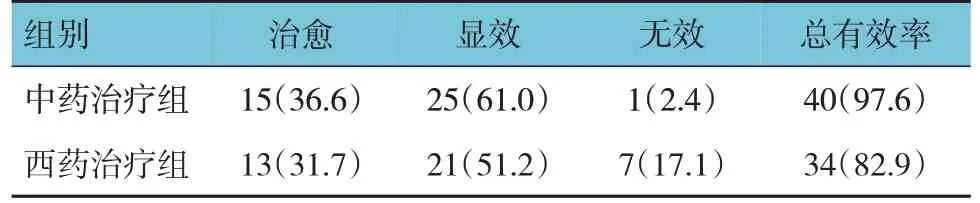
表4 两组患者的疗效比较[n=41,例(%)]
2.5 两组患者并发症的比较
治疗后中药治疗组共出现MODS 1 例、腹腔间室综合征1 例、上消化道出血1 例、胰腺脓肿1 例及恶心呕吐的患者3 例,并发症总发生率为17.1%;西药治疗组中共出现3 例MODS、腹腔间室综合征2 例、上消化道出血4 例、胰腺脓肿2 例及恶心呕吐的患者5 例,并发症总发生率为39.0%;两组患者的并发症总发生率比较,差异有统计学意义(χ2=4.895,P=0.027),中药治疗组低于西药治疗组。见表5。

表5 两组患者的并发症比较[n=41,例(%)]
3 讨论
胰腺炎是临床上常见的急腹症之一,该病的病因较为复杂,有研究表明,胆道疾病、过度饮酒、高脂血症、暴饮暴食、创伤等因素是导致胰腺炎发生的关键因素[8]。祖国传统医学认为胰腺炎属胃心痛及脾心痛,主要由于肝郁气滞及肝胆湿热内阻所致,因此,清热解毒、疏肝利胆、活血化瘀、通里攻下是该病的主要治疗方法。大承气汤的主要成分包括大黄、枳实、厚朴及芒硝,大黄中的大黄素及大黄酚具有攻下热积、清热解毒、抗菌消炎及抑制胰酶活性等作用;枳实具体行气消痞、泻下通便的功效;厚朴具有行气化湿、温中止痛及燥湿除螨的效果;芒硝能够泻热通便、软坚润燥、促进胃肠蠕动、改善血液循环的作用[9]。本研究随症加减、辩证施治、使诸药配合,互相协同,相得益彰,共奏清热解毒、祛瘀通腑、疏肝健脾、益气养阴、通里攻下之功。
本研究结果显示,中药治疗组患者腹胀消失时间、腹痛消失时间、肠鸣音恢复时间及住院时间均短于西药治疗组患者。研究结果与孙海军等[10]一致,提示大承气汤能够保护胃肠道黏膜,促进肠道新陈代谢,减少肠道肿胀以促进腹胀及腹痛的消失,促进肠鸣音的恢复,同时保留灌肠联合胃管内灌注两种给药方式联合,能够提高治疗效果,帮助患者恢复,缩短住院时间。治疗7 d 后,中药治疗组患者AMS、ALT、Scr 及BUN 水平均低于西药治疗组患者及治疗前,研究结果与王勇[11]等人一致,提示在常规西医治疗的基础上,大承气汤保留灌肠联合胃管内灌注能够提高治疗效果,改善患者的实验室指标,促进患者康复。
TNF-α、IL-6 及IL-8 在胰腺炎的发生、发展中起到重要作用,此类炎性介质引起的炎症反应是病情进展的关键因素,级联式炎症反应的发生或者瀑布式炎症反应综合征会加剧多器官损伤的进程,加重患者代偿功能障碍,影响疾病的预后。因此,TNF-α、IL-6 及IL-8 的表达与胰腺组织损伤的程度呈正相关[12]。TNF-α 是一种由活化的单核巨噬细胞分泌产生的多肽细胞调节因子,是参与人体生理反应、炎症反应、免疫防御反应的重要递质,在创伤、炎症等应激反应下,TNF-α 水平会迅速升高,并释放IL-6,进一步诱导机体炎症反应的发生;IL-6 是一种促炎因子,在机体内主要介导组织损伤、加重炎症反应,主要由T 细胞、B 细胞及单核-巨噬细胞产生,可刺激炎症细胞聚集、激活并释放相关炎性递质,调节细胞的分化,增强细胞的通透性,加重炎性渗出;IL-8 则能够吸引T 细胞、中性粒细胞及嗜酸性细胞,诱导中性粒细胞脱颗粒释放花生四希酸及蛋白水解酶,加重机体炎症反应及影响炎症反应的转归。本研究结果显示,治疗7 d 后,中药治疗组患者TNF-α、IL-6 及IL-8 水平均低于西药治疗组患者及治疗前。研究结果与何雷等[13]结果一致,提示中药保留灌肠联合胃管内灌注中药的治疗方法能够迅速清除胰腺炎患者机体炎性介质,下调TNF-α、IL-6 及IL-8的表达,控制病情的进展及转归,减轻SIRS,避免MODS 的发生。分析原因,与以下几点有关:①大承气汤的主要成分包括大黄、枳实、厚朴及芒硝,现代药理学实验发现,大承气汤对急性胰腺炎能够起靶向治疗作用,迅速降低IL-6、IL-15 及巨噬细胞游走抑制因子的浓度,减轻炎症级联反应[14];②大承气汤能够抑制胰腺核转录因子-κB 的活化,改善胰腺组织的病理损伤,控制炎症反应[15];③联合应用保留灌肠联合胃管内灌注的方法,既能保证药物在胃内的充分吸收,又能利用肠黏膜面积大、血管丰富及易于吸收的特点,刺激直肠以促进药物的吸收,同时能够加快毒素的排出,发挥更好的治疗效果。
本研究于治疗7 d 后评估疗效及并发症,发现中药治疗组患者总有效率高于西药治疗组患者,且并发症总有发生率低于西药治疗组患者。提示中药保留灌肠联合胃管内灌注中药的治疗方法疗效显著,同时中药药效更加温和,安全性更高。但本研究纳入的样本量较少,尚需要大样本的研究进一步探讨与验证。
综上所述,中药保留灌肠联合胃管内灌注中药并持续胃肠减压治疗胰腺炎的效果显著,能明显改善患者的症状及实验室指标,减少炎症因子的表达,且药物安全稳定,值得推广及使用。

