急性缺血性脑卒中患者院前延迟现状及影响因素
闫 静,戴冬梅
随着城镇化、工业化、社会老龄化进程加速,脑卒中成为我国人口死亡的第一大原因[1]。脑卒中又称“中风”,包括缺血性和出血性脑卒中,具有高发病率、高病死率、高致残率、高复发率及高经济负担“五高”特点。2018年12月,NEJM发表了一项基于全球疾病负担研究(GBD)显示[2],中国男性的卒中终生风险高达41.1%,女性则为36.7%。
急性缺血性脑卒中(acute ischemic stroke,AIS)又称脑梗死,是最常见的卒中类型,在我国占69.6%~70.8%[3,4]。脑组织缺血5 min后可发生细胞坏死,超过6 h将造成永久性的神经功能缺损[5]。卒中发生后,在治疗时间窗内得到有效的救治是患者获得最佳预后的关键。然而,众多因素都会影响AIS患者救治的及时性,特别是院前延迟因素。该研究通过分析AIS患者院前延迟影响因素,以期缩短AIS院前时间,为脑卒中防治工作提供临床依据。
1 资料与方法
1.1 研究对象以便利抽样法收集山东省泰安市5家医院2018年9月—12月收治的338例AIS患者为研究对象。纳入标准:(1)有卒中样发作症状者;(2)符合第四届全国脑血管病会议制定的脑梗死诊断标准[6],并经头颅磁共振明确为新发脑梗死;(3)患者及其家属同意并配合该调查者;(4)患者发病时间明确者。排除标准:(1)短暂性脑缺血发作;(2)后循环缺血及临床诊断不明确者;(3)合并急性冠心病、恶性肿瘤、重大器官移植、终末期肾病等严重疾病者。
1.2 方 法
1.2.1 调查工具自行设计调查问卷,包括基本资料、疾病相关资料、卒中认知3部分内容。问卷信度为0.88,各条目的内容效度指数(CVI)在0.85~1之间,总问卷CVI为0.88。基本资料包括患者年龄、文化程度、医保类型、经济收入、既往史等相关问题。疾病相关资料包括首次就诊医疗场所的等级、发病时间、首发症状、起病方式、首先采取的措施、转运方式、就诊距离等13个条目。卒中认知包括卒中基础知识、卒中症状识别、卒中危险因素识别3个维度8个条目。依据美国卒中协会(ASA)指南[7]及《中国急性缺血性脑卒中诊治指南2018》[8]确定8种卒中症状,另增加3种干扰症状及11种卒中危险因素,共27个问题。
1.2.2 调查方法问卷采用现场发放与回收的方式进行,调查前详细说明填写注意事项,调查员或家属为无法自行填写调查问卷的对象代为填写。
1.3 分组方法该研究将AIS患者院前时间(ODT)3 h作为院前延迟的分界时间点,即ODT≤3 h为就诊及时,未发生院前延迟;反之,ODT>3 h为就诊延迟,发生院前延迟。
1.4 统计学分析运用SPSS 22.0软件进行统计学分析,采用描述性统计分析,分类资料采用频数、百分比(%)、构成比表示,计量资料以(±s)表示,2组资料间比较采用t检验;分类资料采用频数及百分比(%)表示,2组资料间比较采用χ2检验。多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 AIS患者院前延迟现状338例AIS患者中,就诊及时组患者150例(44.38%),就诊延迟组患者188例(55.62%)。院前时间为(22.41±50.61)h,中位时间3.33 h,见表1。
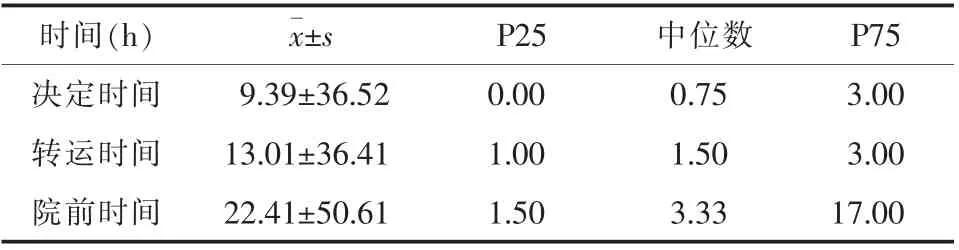
表1 院前时间分布现状(n=338)
2.2 AIS患者院前延迟的单因素分析
2.2.1 不同基本资料AIS患者院前延迟差异性分析文化程度、医保类型、家庭人均月经济收入、年龄(P=0.039)有显著性差异,见表2。
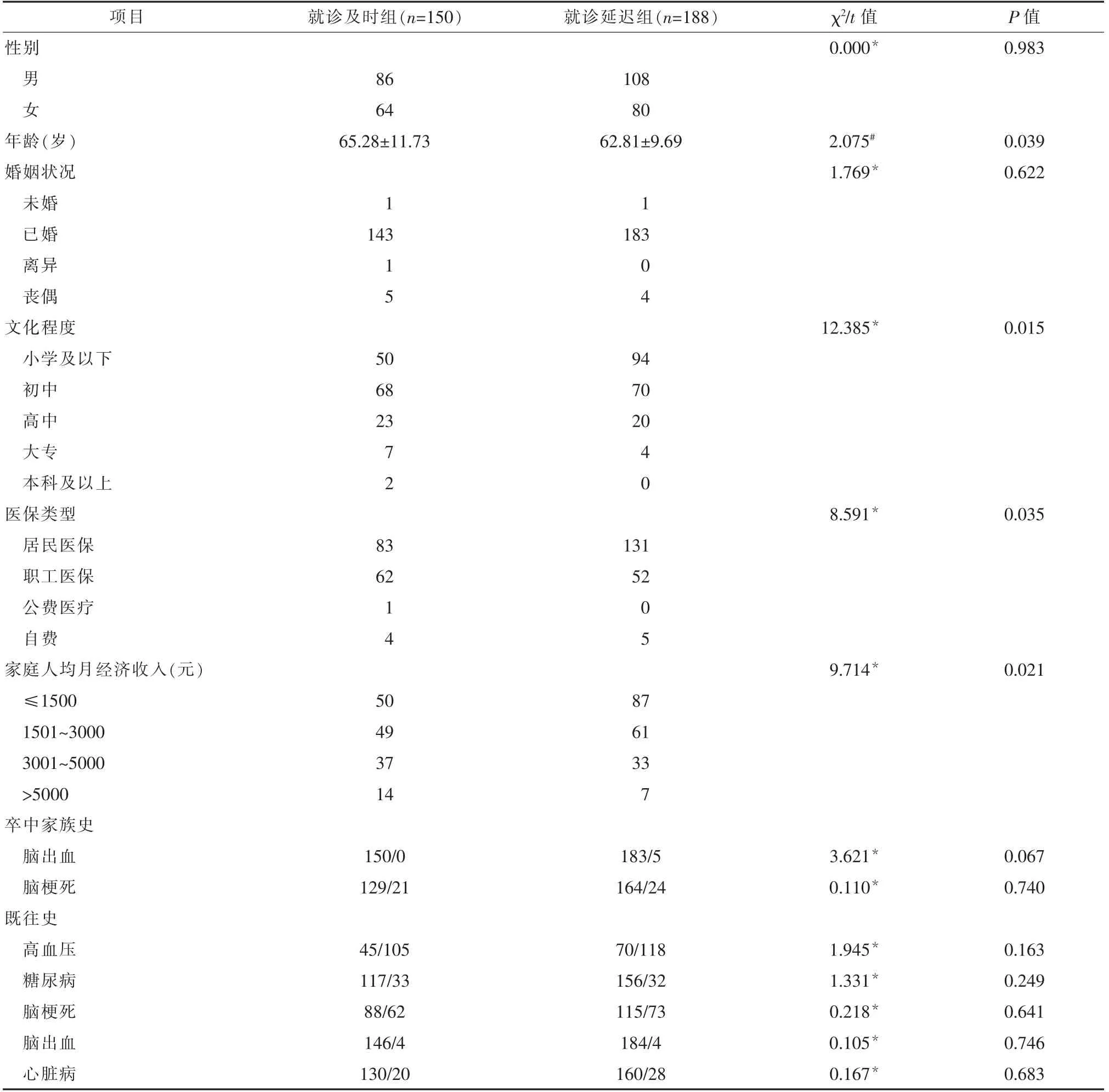
表2 不同基本资料AIS患者院前延迟差异性分析
2.2.2 不同疾病相关情况AIS患者院前延迟差异性分析首发症状是否出现“既往少见的严重头痛呕吐”、居住地点、发病地点与首诊医疗场所间的距离、首诊医疗场所等级、有无转诊、转运方式间差异有统计学意义,见表3。

表3 AIS患者疾病相关情况对院前延迟的影响
2.2.3 不同卒中认知水平AIS患者院前延迟差异性分析卒中症状识别得分、卒中危险因素识别得分、卒中认知水平总得分2组差异有统计学意义,见表4。
2.3 AIS患者院前延迟的多因素分析该研究采用Logistic回归分析,变量筛选方法为逐步回归法,纳入分析的变量有年龄、医保类型、文化程度、居住地点、居住状态、脑梗死病史、发病地点与首诊医疗场所距离、首诊医疗场所等级、发生转诊、使用EMS、积极应对、消极应对,模型参数为:-2 log likehood=198.585,R2=0.543,P<0.001。变量赋值表见表5,院前延迟影响因素有:居住地点、是否使用EMS系统、采取的应对方式、卒中认知高水平、是否发生转诊,见表6。
表4 不同卒中认知水平AIS患者院前延迟差异性分析(±s)

表4 不同卒中认知水平AIS患者院前延迟差异性分析(±s)
卒中认知得分 就诊及时组(n=150)就诊延迟组(n=188) t值 P值基础知识 1.46±1.52 1.37±1.17 0.583 0.561卒中症状 7.89±2.10 6.62±2.09 5.560 <0.001卒中危险因素 8.39±2.74 7.10±2.47 4.544 <0.001卒中总体认知水平 17.74±4.94 15.09±4.17 5.259 <0.001

表5 Logistic回归分析变量赋值

表6 院前延迟Logistic回归分析
3 讨论
3.1 AIS患者院前延迟现象较为普遍该研究显示,泰安市AIS患者院前延迟现象较为普遍,发生比例略低于国内相关报道[10,11],多数AIS患者到达医疗场所时已错过最佳救治机会。分析可能原因:(1)AIS患者卒中认知水平较差,不能及时识别卒中症状;(2)AIS患者不了解脑卒中治疗时间窗,发病后选择等待/观察病情进展;(3)AIS患者未使用EMS,或选择不具有卒中救治能力医疗机构随后转诊。同时,可能与近年我国卫生健康行政管理部门对脑卒中防治工作重视度提高,公众对脑卒中紧急救治意识增强有关。另外,泰安市为中小城市,交通便利也是减少院前延迟的有利因素。
3.2 AIS患者院前延迟影响因素分析
3.2.1 基本资料对AIS患者院前延迟的影响该研究单因素分析显示,随着年龄增长患者院前延迟时间缩短,与Kim等[12]研究一致。分析原因,低龄患者仍在工作岗位,工作压力较大,对自身健康状态关注较少;老龄患者已处于退休状态的老年群体更为关注个人的健康状况,卒中后更易采取积极的就医行为。文化程度越高的患者院前时间越短,与Sim[13]研究一致。分析原因,文化程度越高患者健康意识及知识接受能力就越强,卒中认知水平就可能越高,更易识别卒中症状,从而可尽早就医。医保类型为居民医保及家庭人均月收入较低的患者院前延迟可能性更大,大部分研究支持此结论[10,14]。此类患者因经济条件差、医保报销比例低等因素,消极等待,自行观察病情变化,或就近到不具备溶栓条件的医疗机构就诊继而转诊,从而增加院前延迟时间。
3.2.2 疾病相关情况对AIS患者院前延迟的影响该研究显示,首发症状出现“既往少见的严重头痛、呕吐”的AIS患者院前时间可能越短。分析原因,可能与AIS患者出现既往少见的严重头痛、呕吐症状时,可感知的痛苦较大,耐受性差,从而缩短院前时间。农村地区的AIS患者院前时间更长,与方毅[15]研究一致。交通不便、途中耗时长、经济能力差、卒中症状识别能力差及急救意识薄弱等易导致农村AIS患者院前时间增加。发病地点与首诊医疗场所距离越远的AIS患者院前时间越短。推测患者发病后只考虑经济实惠、交通便捷等因素,直接选择最近的社区或乡镇卫生院作为首诊医疗机构,治疗效果不满意继而发生转诊,导致较为严重的院前延迟。由此可见,加强公众对卒中知识宣教,卒中发生后应直接尽快到具有卒中救治能力的医疗机构就诊,避免转诊。该研究显示,发病后首诊医疗场所的等级越高的AIS患者院前时间越短,且Logistic回归分析显示转诊是院前延迟的危险因素,与王素香等[16]研究一致。分析原因,转诊患者的首诊医疗场所多是基层医疗机构,而基层医务人员对卒中不能正确识别、急救意识差及不具备溶栓救治能力,导致患者错失治疗机会。由此可见,应提高公众对首诊需选择具有卒中救治能力医疗机构重要性的认知,加强对基层医务人员卒中知识培训,增强其准确快速识别能力。该研究显示,使用EMS的患者明显缩短了院前时间。启用EMS可实现快速转运,还可对患者进行初筛,使用绿色通道,同时缩短院前及院内时间。
3.2.3 卒中认知水平对AIS患者院前延迟的影响该研究显示,卒中认知水平越高的AIS患者院前时间越短,与所见研究相一致[7]。卒中发生后,认知水平越高的AIS患者就更可能在短时间内快速识别,且使用EMS等积极的就医行为,从而避免院前延迟的发生。因此,应积极提高中国版“中风1-2-0”识别方法的普及教育,让更多AIS患者受益。
3.3 研究的局限性因该研究样本量及时间的局限性,需进一步扩大样本量,提出应对策略,对脑卒中高危人群实施干预,验证效果,总结经验。
AIS患者院前延迟现象较为普遍,多数患者到达就诊医疗场所时已错过最佳救治机会。不同社会经济特征、卒中认知水平、发病后的就医行为等均为AIS患者院前延迟影响因素,应积极控制其可控因素,探索适合本地缩短院前时间的对策:制定综合教育方案,以提高公众对卒中的认知水平;完善急救医疗服务,畅通卒中救治渠道;加快区域化卒中救治体系建设,打造卒中黄金救治圈;加大农村医疗机构建设投入,改善农村医疗条件;避免老人独居,强化家庭、应急求助信息系统等社会支持系统。综上所述,为保证卒中患者能够得到及时高效的救治,需要患者、家庭、医院、社会、政府多方协同配合,方可有效缩短院前时间,改善院前延迟,使脑卒中患者得到最大的获益。

