基于马尔可夫模型的社区人群心血管病筛查策略的效果评价
刘秋萍,陈汐瑾,王佳敏,刘晓非,司亚琴,梁靖媛,沈 鹏,林鸿波,唐 迅 △,高 培, △
(1.北京大学公共卫生学院流行病与卫生统计学系,北京 100191;2.北京大学临床研究所真实世界证据评价中心,北京 100191;3.宁波市鄞州区疾病预防控制中心,浙江宁波 315101)
心血管病目前仍是我国及全球范围内的首位死因,如何有效开展人群筛查及干预,已成为重要的公共卫生研究问题之一。虽然当前西方发达国家的心血管病预防指南普遍推荐并广泛采用基于定量风险评估的预防策略,但Cochrane系统综述数据库提示现有的证据并不足以说明在西方人群中开展系统筛查有助于预防心血管病[1],而世界卒中组织和世界心脏联盟的最新立场声明也质疑了筛查等人群预防策略[2]。另一方面,我国两个最新的心血管病预防指南推荐的风险评估工具存在较大差异,并缺乏应用效果的证据。2019年《中国心血管病风险评估和管理指南》推荐采用中国动脉粥样硬化性心血管病风险预测(prediction for atherosclerotic cardiovascular disease risk in China,China-PAR)模型作为10年和终生心血管病风险评估的定量工具[3],但最近更新的2020年《中国心血管病一级预防指南》仍然推荐根据危险因素个数划分风险等级的流程图定性工具[4]。
考虑到心血管病在我国人群体现出卒中高发的特点,本研究组前期已在我国北方“卒中带”地区[5]的北京房山农村人群中采用马尔可夫(Markov)模型进行研究,发现与不筛查或采用定性工具筛查相比,采用China-PAR模型的定量工具筛查可获得更高的健康收益,适用于经济不发达地区[6];但该结论能否推广到其他地区的一般人群,仍需进一步研究。马尔可夫模型已广泛应用于流行病学筛查及干预效果的评价[7],例如在心血管病预防领域评估高血压筛查[8]等。因此,本研究在我国沿海经济发达地区的人群中采用马尔可夫模型评价我国最新指南推荐的心血管病不同筛查策略的效果,为心血管病人群筛查和预防实践提供依据。
1 资料与方法
1.1 研究对象
本研究的研究对象来源于中国鄞州电子健康档案研究(Chinese electronic health records research in Yinzhou,CHERRY)项目[9],这是一项以浙江宁波经济发达地区人群为基础的双向性队列研究,已通过北京大学生物医学伦理委员会的批准(IRB00001052-16011)。研究对象定义为2010年1月1日基线年龄在40~74岁、无心血管病史且用于计算心血管病风险评分所需变量未缺失的个体。本研究风险评估工具涉及的基线变量主要包括:城乡、性别、年龄、腰围、吸烟状况、心血管病家族史、血脂(总胆固醇、高密度脂蛋白胆固醇和低密度脂蛋白胆固醇水平)、血压(收缩压水平、高血压病史和用药史)、糖尿病及慢性肾病3/4期病史。通过国际疾病分类(International Classification of Disease,ICD)-10定义本研究随访的心血管病结局事件为冠心病(ICD-10编码为I20~I25)和脑卒中(ICD-10编码为I60~I64,I67,I69)的发病与死亡,疾病诊断由专业医生在浙江省疾病监测及死因登记平台确认。
1.2 评估的筛查及干预策略
本研究分别比较筛查与不筛查、采用风险流程图定性工具与China-PAR模型定量工具的筛查策略,以及在40~74岁与50~74岁不同起始年龄人群中采用China-PAR模型进行定量筛查的效果。与不筛查相比,主要评估的3种筛查策略包括:策略1,在40~74岁人群中采用2020年《中国心血管病一级预防指南》推荐的风险流程图的定性筛查策略;策略2,在40~74岁人群中采用2019年《中国心血管病风险评估和管理指南》推荐的China-PAR模型的定量筛查策略;策略3,在50~74岁人群中采用China-PAR模型的定量筛查策略。
只在基线进行一次筛查,评定个体在不同策略中的心血管病风险分层水平。在定性筛查策略中,根据个体的危险因素[吸烟、高密度脂蛋白胆固醇<1.0 mmol/L、男性≥45岁或女性≥55岁]个数、是否患有高血压、糖尿病以及血脂水平划分研究对象的10年心血管风险等级[4]。在定量筛查策略中,直接通过China-PAR模型的10年风险评分公式计算研究对象的10年心血管病风险,风险≥10%定义为高危,5.0%~9.9%为中危,<5.0%为低危[3]。
本研究中的筛查策略及干预措施是一套整体的心血管病一级预防方案,经过筛查策略评估为不同风险等级的人群将根据我国指南的推荐,对中危及以上人群进行生活方式干预(包括戒烟、限盐和控制体质量),对高危人群额外进行降压和他汀类药物治疗。
1.3 马尔可夫模型的构建
1.3.1模型结构 为了便于结果比较,本研究根据前期研究已构建的马尔可夫模型状态转换图,主要划分为4个健康状态(图1):未患心血管病(Status 1)、患有心血管病(Status 2)、死于心血管病(Status 3)或死于其他疾病(Status 4)[6]。个体根据目前所处的状态按照各个分支的发生概率选择路径进入下一个状态,在一定时间内按照健康状态间相互转换的概率模拟疾病发病的过程,累积各个健康状态和状态转换过程的健康效用。马尔可夫模型一共设定10个周期,每个周期为1年。在这10个周期内死亡的个体将进入吸收状态,即不再模拟疾病的发展,10个周期结束后仍然存活的个体也将停止其状态转换过程的仿真。
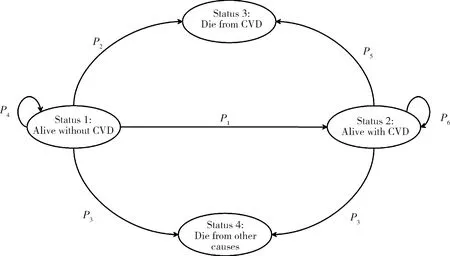
CVD,cardiovascular diseases;P1,probability from CVD-free status to alive with CVD status;P2,probability from CVD-free status to CVD death status;P3,probability from alive to non-CVD death status;P4,probability to stay alive without CVD;P5,probability from alive with CVD status to CVD death status;P6,probability to stay alive with CVD.图1 基于马尔可夫模型的心血管病筛查的状态转换结构图Figure 1 Markov model diagram for screening of cardiovascular diseases
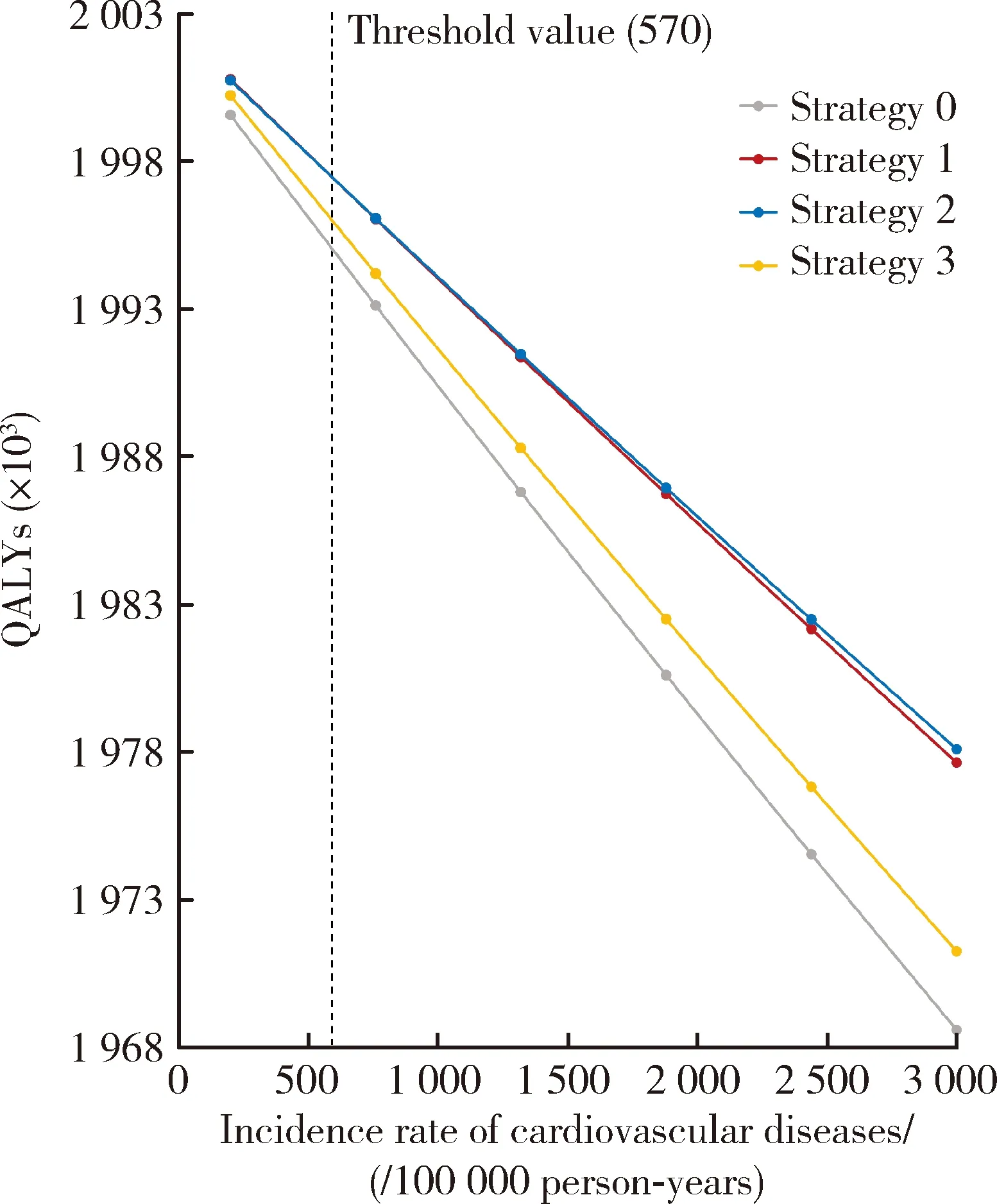
Strategy 0,non-screening;Strategy 1,screening strategy based on cardiovascular risk charts by numbers of risk factors in adults aged 40-74 years;Strategy 2,screening strategy based on the prediction for atherosclerotic cardiovascular disease risk in China (China-PAR) models in adults aged 40-74 years;Strategy 3,screening strategy based on China-PAR models in adults aged 50-74 years.图2 不同发病率对质量调整生命年影响的单因素敏感性分析Figure 2 One-way sensitivity analyses on quality adjusted life years (QALYs) by different incidence rates
1.3.2模型参数 马尔可夫模型的参数主要包括状态转换概率和健康效用,模型参数尽可能从CHERRY研究的队列人群中直接计算获得,干预的效应值及健康效用权重与前期已发表的研究一致[6]。采用不同筛查工具对人群进行心血管病风险分层后,将根据一般人群的状态转换概率、风险比(相应风险等级的人群相比一般人群的心血管病发病风险、死亡风险)和干预的效应值计算该风险等级人群的状态转换概率。不同筛查策略下人群的风险比、干预的效应值等参数设置及来源如表1所示[10-17]。本研究只考虑与心血管病患病状态有关的生命质量,即假设未患有心血管病时的生命质量最高,死亡所对应的生命质量最低,根据疾病的发展累积各个健康状态和状态转换过程的健康效用值计算质量调整生命年(quality-adjusted life year,QALY)。
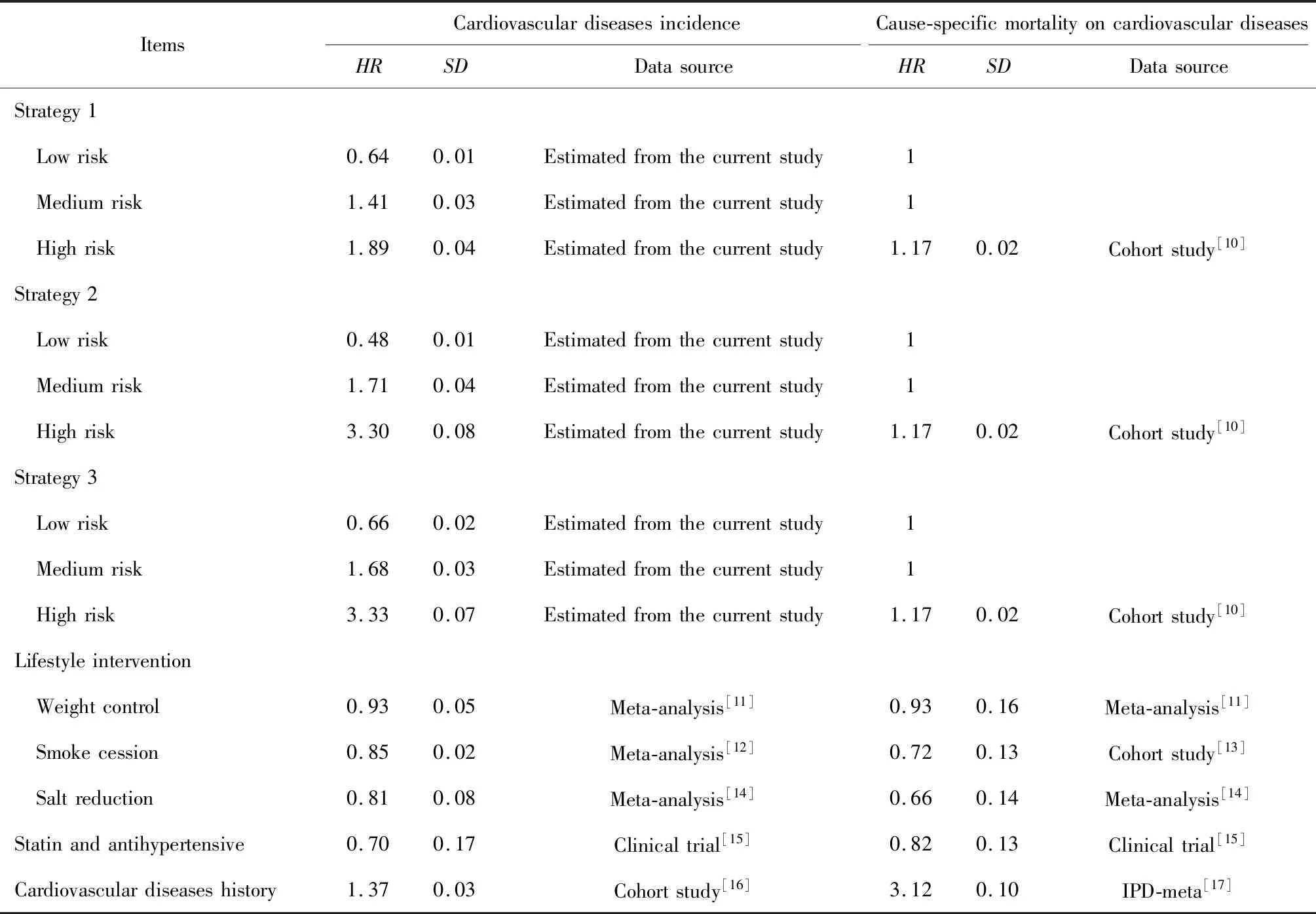
表1 马尔可夫模型中的效应值参数及来源Table 1 Parameters related to effect sizes and the data sources in Markov model
1.4 统计学分析
队列人群的基线特征连续变量用均数±标准差表示,分类变量用频数(%)表示,对非正态分布资料用对数转换后进行统计学检验,均为双侧检验,显著水平为α=0.05,连续变量和分类变量分别采用t检验和卡方检验比较组间差异。评价筛查策略预防心血管病的效果指标包括获得的生命年和QALY、可预防的心血管病发病数、心血管病死亡数及全因死亡数,并计算相应的需筛查人数。采用单因素敏感性分析评估一般人群心血管病发病率的不确定性对结果的影响。采用概率敏感性分析估计所有与干预有关的风险比、不同策略风险分层的风险比以及有心血管病史人群相比一般人群发生或死于心血管病的风险比参数的不确定性,随机数种子设为1,进行10 000次仿真。根据概率敏感性分析得到分布估计效果指标的95%不确定性区间(uncertainty interval,UI)。采用TreeAge Pro Healthcare 2021软件构建马尔可夫模型并进行模型仿真及敏感性分析,其他统计学分析使用Stata 14软件。
2 结果
2.1 队列人群的基线特征
本研究共纳入202 179名研究对象(表2),男性的平均年龄、血压、腰围、吸烟率、服用高血压药物的比例和具有心血管病家族史的比例均高于女性,而女性的总胆固醇水平、高密度脂蛋白胆固醇水平、低密度脂蛋白胆固醇水平、糖尿病患病率、高血压患病率均高于男性(P<0.001)。
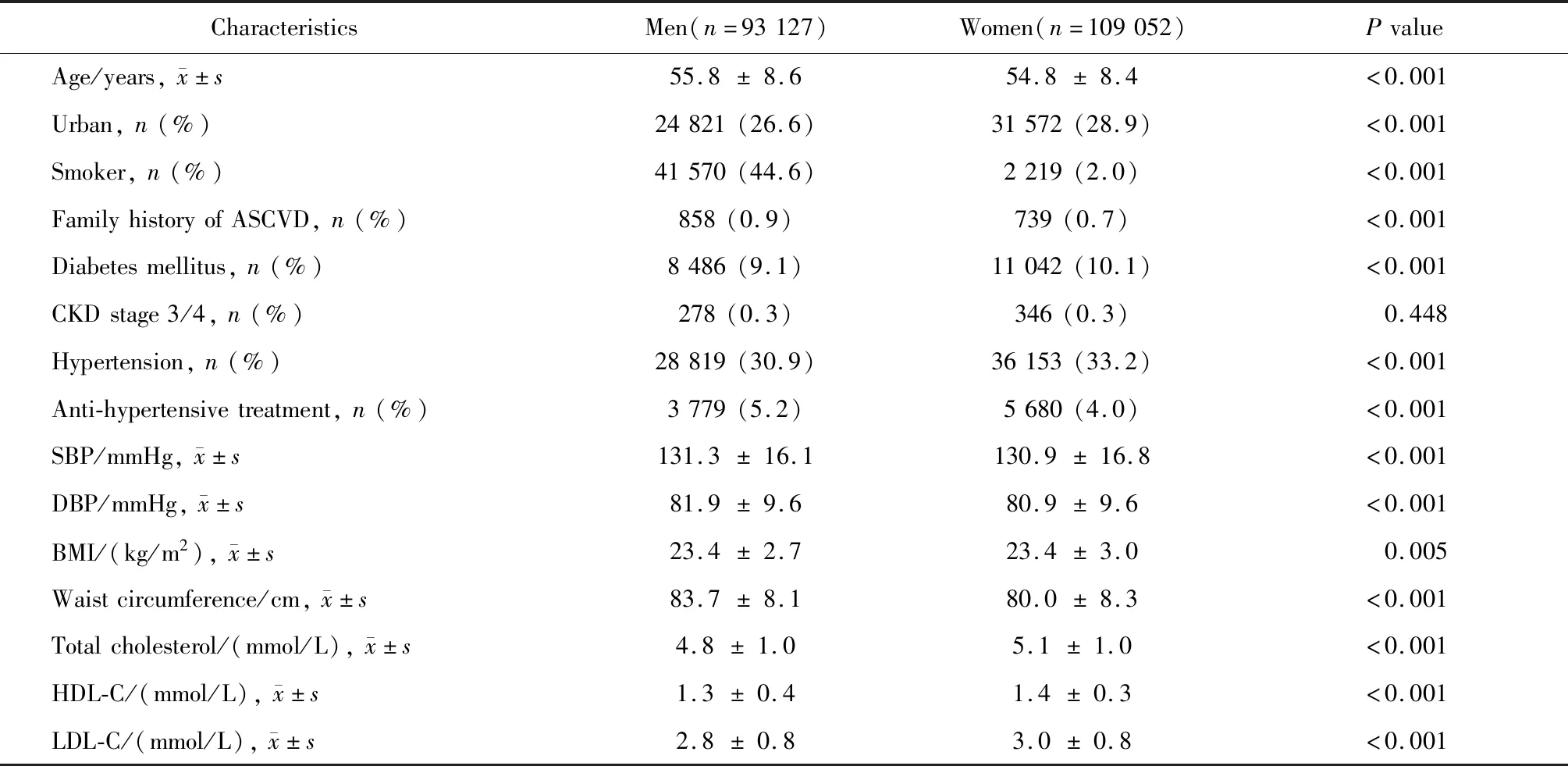
表2 研究人群的基线特征Table 2 Baseline characteristics of study population by gender
2.2 筛查效果比较
心血管病筛查的不同策略的筛查效果如表3所示。与不筛查相比,3种策略均可获得更多的QALYs,在40~74岁人群开展定性筛查(策略1)获得的增量QALYs为1 433年(95%UI:969~1 831),在40~74岁人群采用China-PAR模型开展定量筛查(策略2)获得的增量QALYs为1 401年(95%UI:936~1 807),在50~74岁人群采用China-PAR模型开展定量筛查(策略3)获得的增量QALYs为716年(95%UI:265~1 111)。3种策略可预防的心血管病死亡数分别为150例(95%UI:80~201)、140例(95%UI:76~186)和109例(95%UI:49~155)。策略1、2和3每获得1个QALY的需筛查人数分别为141人(95%UI:110~209)、144人(95%UI:112~216)和198人(95%UI:127~529)。
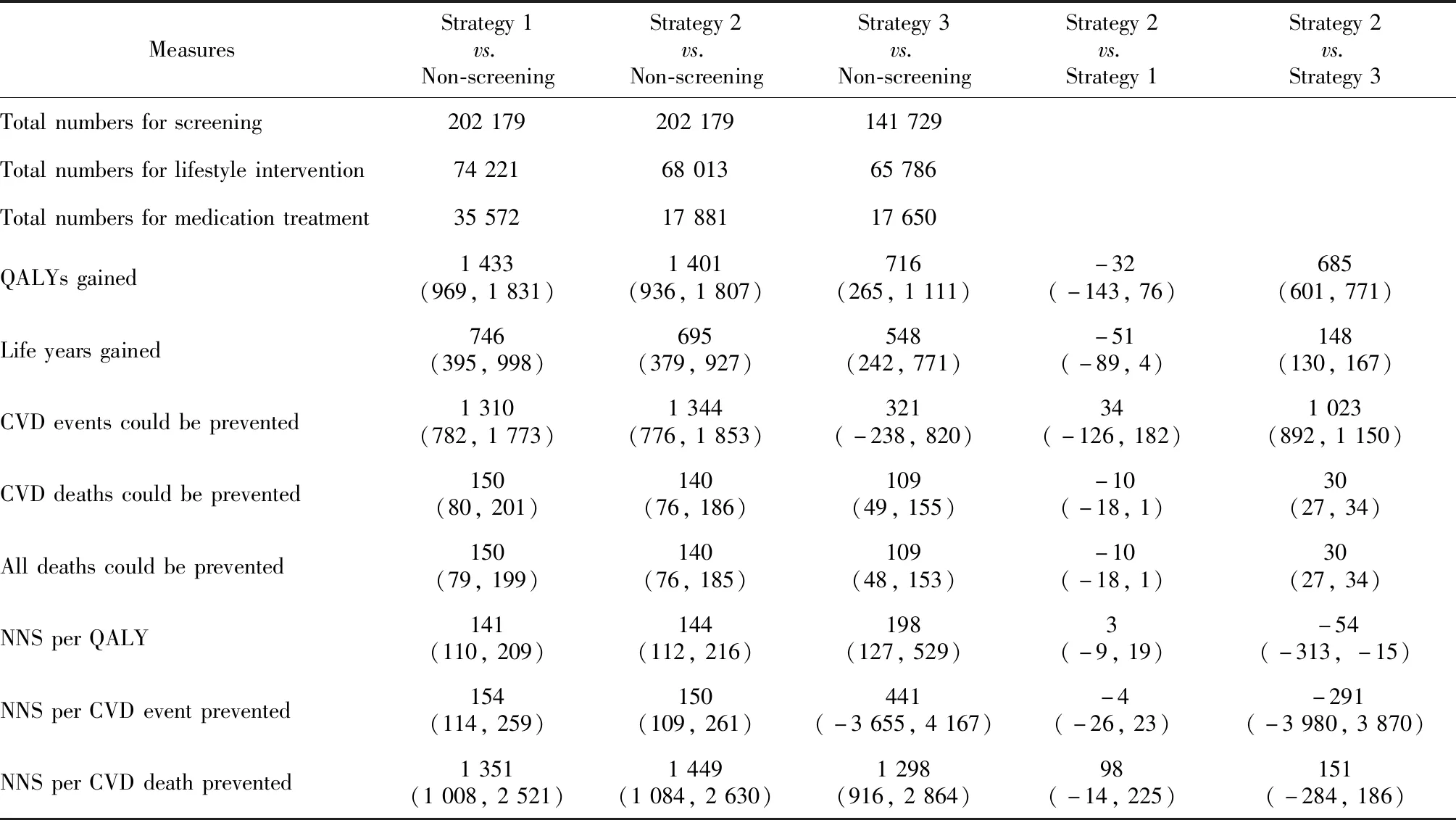
表3 不同心血管病筛查策略之间的效果比较Table 3 Comparisons of effectiveness by different cardiovascular screening strategies
不同策略间筛查效果的比较发现,在40~74岁人群采用定性筛查策略和China-PAR模型的定量筛查策略可获得相似的生命年和QALYs,并且可预防的心血管病发病数、死亡数和全因死亡数以及相应的需筛查人数也相似。采用China-PAR模型在40~74岁人群相比于在50~74岁人群进行筛查,可获得更多生命年和QALYs,以及更多可预防的心血管病发病数、死亡数和全因死亡数。
2.3 敏感性分析
单因素敏感性分析结果(图2)显示,当一般人群的心血管病发病率在200/10万人年到3 000/10万人年之间变化时,筛查所获得的QALYs始终高于不筛查,在40~74岁人群采用定量筛查(策略2)与定性筛查(策略1)的QALYs相似,但心血管病筛查策略选择的阈值为570/10万人年,即当发病率大于570/10万人年时,定量筛查(策略2)的QALYs较高。概率敏感性分析的10 000次仿真结果提示,对于增量QALY,策略1被选为最优策略(即在所有策略中获得的筛查效果最多)的频率为71.81%,高于策略2的频率(28.19%);而对于可预防的心血管病发病数,策略2为最优策略(67.09%),高于策略1的频率(32.91%);对于可预防的心血管病死亡数和全因死亡数,策略1均被选为最优策略(频率分别为96.81%和96.81%)。因此,单因素敏感性分析和概率敏感性分析的结果与主要分析结果一致,均提示在40~74岁人群采用定性筛查(策略1)与定量筛查(策略2)的效果相似。
3 讨论
本研究利用马尔可夫模型评估了我国两个最新指南推荐的心血管病不同筛查策略的效果,发现相比于不筛查,在40~74岁人群中进行心血管病筛查能够获得更多的健康收益。这一结果与英国社区人群的研究结果相似[18],也验证了本研究组前期在我国北方农村人群中的主要结论[6],但本研究与北方农村人群中的前期研究结果也存在一些差异。在北方农村人群中发现定量筛查策略优于定性筛查策略,但本研究提示两种筛查策略可获得相似的效果。这可能与指南的更新或人群特征的差异有关,本研究评估的2020年更新的《中国心血管病一级预防指南》[4]中推荐的定性风险评估工具与前期研究评估的2017年《中国心血管病预防指南(2017)》[19]在总体上相差不大,但是新指南没有直接将3级高血压和重度吸烟的人群列为心血管病高危人群,而是增加了慢性肾病这一指标。基于大量队列研究的Meta分析结果发现,估算的肾小球滤过率能够提高心血管病风险预测的准确性[20]。
人群特征差异方面,我国心血管病风险及危险因素的地理分布特征的最新研究发现,我国北方地区的心血管病风险高于沿海发达地区[21]。理论上,在高危人群中开展筛查更容易获得收益,这可以从本研究计算的需筛查人数远高于前期研究得到佐证,处于“卒中带”的北方农村人群的心血管病发病率明显高于本研究中发达地区的一般人群。从本研究的单因素敏感性分析结果可以看出,当人群的心血管病发病率大于570/10万人年时,在40~74岁人群采用China-PAR模型进行定量筛查比定性筛查策略能够获得更多收益,这也解释了China-PAR模型在北方农村人群筛查效果更明显的原因。
针对筛查人群的起始年龄,区别于前期在北方农村人群中的研究,本研究提示在发达地区医疗资源比较充足时,可以考虑将筛查的起始年龄提前到40岁。另外,虽然本研究发现在40~74岁人群采用定性或定量筛查的两种策略效果相似,但需要指出的是,根据危险因素个数识别高危人群的定性策略可能将单个危险因素升高的个体直接归为高危;而定量风险评估可同时考虑多种危险因素的综合水平并精确计算个体的绝对风险,实际应用时也便于根据风险阈值确定筛查后需干预的人数[22]。
本研究补充了心血管病筛查策略在我国不同人群中应用效果的证据。与其他采用马尔可夫模型的研究类似,本研究的主要局限性是模型简单化的假设(即状态转换的概率只与当前的状态有关,与在当前状态所处的时间长短或之前的经历无关)[7],后续研究将考虑采用基于个体特征的微观仿真模型进一步探讨。另外,本研究中的区域性数据可能会影响结论的外推性,还需要在其他人群中开展更多研究,以便根据不同的人群特征和资源条件制定因地制宜的循证筛查策略。
综上所述,本研究提示在我国沿海经济发达地区的40岁以上人群中开展心血管病筛查能够获得更多的健康收益,采用2020年《中国心血管病一级预防指南》推荐的风险流程图的定性筛查策略与2019年《中国心血管病风险评估和管理指南》推荐的China-PAR模型的定量筛查策略可获得相似的筛查效果。

