以急性孤立性延髓麻痹为首发症状的急性甲状腺毒性肌病1例报道并文献复习▲
金 鑫 齐倩男 王德超 王 铎 史 颖
(河北大学附属医院神经内科,保定市 071000,电子邮箱:jinxin19860130@126.com)
急性甲状腺毒性肌病(acute thyrotoxic myopathy,ATM)又称急性甲亢肌病,该病起病隐匿,临床症状常不典型,患者往往在存在甲状腺功能亢进(简称甲亢)症状的基础上,出现快速进展的肌无力,严重者可在数日内发生软瘫,但临床上较为罕见。其中极少数患者可表现为急性孤立性延髓麻痹,却无明显骨骼肌无力症状[1],病情急骤凶险,严重时可累及呼吸肌,导致呼吸肌麻痹,极易漏诊、误诊,如处理不及时有发生死亡的风险。本文回顾性分析1例以急性孤立性延髓麻痹为首发症状的ATM患者的临床资料,并结合文献复习,以期提高临床医师对该病的认识和诊治水平。
1 临床资料
患者女性,65岁,因“吞咽困难、饮水呛咳、发音障碍8 d,加重3 d”于2019年5月24日入院。入院8 d前出现吞咽困难,进食有哽咽感,逐渐加重,伴饮水呛咳、发音障碍,症状持续存在,无法自行缓解,无晨轻暮重,无头晕,无视物不清、视物成双,无眼睑下垂,无抬头、转颈、耸肩无力,无肢体麻木无力,无肌肉疼痛,近期体重无明显变化,二便正常。既往30余年前因“恶性葡萄胎”行子宫部分切除术。入院后查体:体温36.2℃,脉搏64次/min,呼吸18次/min,血压132/68 mmHg;发育正常,体质偏瘦,神志清楚,声音嘶哑,说话时伴鼻音,无眼球突出、眼睑下垂,双眼各向运动自如,双侧瞳孔等大等圆,对光反射灵敏;双侧额纹、鼻唇沟对称,示齿口角不偏,双侧软腭抬举差,悬雍垂居中,双侧咽反射减弱,转头耸肩有力,伸舌稍费力;四肢肌力、肌张力正常,无震颤,无肌束颤动及肌肉萎缩,双侧腱反射正常,双侧巴氏征阴性;感觉及共济功能正常。辅助检查:疲劳试验阴性,新斯的明试验阴性。四肢肌电图未见异常。血清乙酰胆碱受体抗体阴性;血N末端B型利尿钠肽前体410 pg/mL;低密度脂蛋白胆固醇3.75 mmol/L;血电解质、D-二聚体、心肌酶、肝功能、同型半胱氨酸、肿瘤标记物、抗中性粒细胞抗体、抗核抗体均未见异常。头部CT及MRI+MRI血管造影检查未见异常。心脏超声提示主动脉瓣退行性变,左室舒张功能减低,射血分数68%。颈部动脉超声提示双侧颈动脉硬化伴右侧斑块形成。子宫附件超声提示子宫部分切除,盆腔未见明显异常回声。X线提示颈部气管未见受压及移位。喉镜检查未见异常。上消化道造影提示会厌谿征阳性、胃炎(见图1)。颈部及胸部CT提示甲状腺饱满,密度不均,右侧多发低密度结节,颈部多发小淋巴结;右肺中叶炎症。甲状腺超声提示甲状腺多发结节。入院诊断为脑梗死不除外,给予抗血小板聚集、活血、稳定斑块、脑保护等药物治疗。入院后第5天患者出现心悸、多汗,行24 h心电图提示窦性心律不齐、房性期前收缩(185次)、成对房性期前收缩(6阵)、短暂房性心动过速(1阵)、室性早搏(13次),可见ST-T改变,给予硝酸异山梨酯片扩冠改善心肌供血。入院后第6天患者出现烦躁,心动过速(130次/min),咳痰无力,呼吸急促费力,指脉氧含量下降,动脉血气分析提示Ⅰ型呼吸衰竭,紧急给予气管插管、呼吸机辅助通气。行甲状腺功能检查,提示总三碘甲状腺原氨酸2.41 ng/mL(正常参考值:0.8~2.0 ng/mL)、游离三碘甲状腺原氨酸6.25 pg/mL(正常参考值:2.0~4.4 pg/mL)、游离甲状腺素1.77 ng/dL(正常参考值:0.93~1.7 ng/dL)、促甲状腺素0.006 μIU/mL(正常参考值:0.27~4.2 μIU/mL)、甲状腺过氧化物酶抗体>600 IU/mL(正常参考值:0~34 IU/mL)、促甲状腺激素受体抗体20.90 IU/L(正常参考值:<1.75 IU/L)。考虑诊断为:甲状腺功能亢进症、急性甲亢肌病、甲状腺危象。2019年5月30日给予鼻饲丙硫氧嘧啶200 mg(3次/d)、美托洛尔25 mg(2次/d);静脉滴注氢化可的松200 mg(1次/d),连用3 d后减量至100 mg(1次/d),继续应用3 d后停用,继续使用其他两种药物,同时给予能量及营养支持治疗。患者病情好转,于2019年6月5日成功脱离呼吸机后拔除气管插管,拔管后患者能经口进食,无吞咽困难及饮水呛咳,言语流利,可自行咳痰,吞咽困难、饮水呛咳、声音嘶哑等延髓麻痹症状完全消失,双侧软腭抬举及咽反射正常,伸舌居中。复查甲状腺功能:游离甲状腺素2.83 ng/dL,促甲状腺素<0.005 μIU/mL,甲状腺过氧化物酶抗体498.40 IU/mL,促甲状腺激素受体抗体14.96 IU/L,其余正常。患者于2019年6月11日出院,继续规律口服丙硫氧嘧啶并于门诊随诊,出院后随访1年无不适症状。
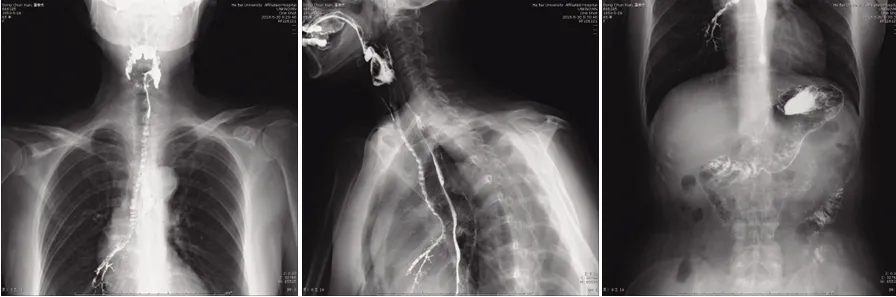
图1 患者上消化道造影表现
2 讨 论
甲亢患者多合并出现神经肌肉损伤,约80%的甲亢患者都有不同程度的肌无力表现,包括突眼性眼肌麻痹、甲状腺毒性周期性瘫痪、ATM或慢性甲状腺毒性肌病(chronic thyrotoxic myopathy,CTM)、重症肌无力等[2]。Starling等[3]将延髓肌肉麻痹和四肢肌肉麻痹分别作为ATM和CTM的特征性表现。Ramsay[4]研究发现,约有16.4%的CTM患者在发病数周后出现延髓麻痹,这可能是CTM病情进展至终末期的表现。但部分ATM患者发生延髓麻痹时并无明显的CTM症状,甚至有极少数既往未发现甲亢病史且无明显甲状腺毒性症状,而以孤立性延髓麻痹为首发症状[5],临床上需引起重视。急性孤立性甲亢性延髓麻痹以第9、10颅神经受累为主,临床主要症状包括[6-7]:(1)吞咽困难。进食有哽咽感,可伴有类似病态疲劳的进食后劳累,随着时间增长而症状逐渐加重,后期只能进食流质饮食甚至最终无法进食,行吞钡试验可见大量钡剂残留于会厌。(2)饮水呛咳。早期可表现为饮水速度慢,伴有咽反射减弱或消失,随病情进展呛咳症状加重;因气管解剖原因,易发生右肺吸入性肺炎,本例患者吞钡试验可见部分钡剂误入右主支气管。(3)声音嘶哑。表现为声音低沉、嘶哑、无力,音调消失,严重时甚至无法发音。(4)呼吸肌麻痹。症状出现较晚,可导致呼吸衰竭,处理不及时可出现呼吸骤停,是主要的死亡原因。
据统计,ATM患者约占甲亢患者总数的0.66%[8]。既往研究显示,有延髓麻痹症状的ATM患者常伴有多发性甲状腺结节,而无明显的甲状腺肿大,且以老年患者为多见[9]。ATM无明确诱发因素,可能与不规律服用抗甲状腺药物或停药、上呼吸道感染、碘-131治疗、精神紧张、情绪波动有关[10]。ATM可出现在甲亢的任何时期,少数ATM患者的甲亢临床症状和体征不明显,故容易漏诊、误诊。Kammer等[11]的研究表明,甲亢的病情轻重与甲亢性肌病的发生及严重程度并不相称。ATM患者延髓麻痹症状的加重可伴随甲亢危象的发生,这类患者大多在1~2周内死亡,但目前并未发现有文献报告患者延髓特定部位的组织结构或生理异常,也未发现延髓甲状腺受体或儿茶酚胺受体存在异常改变[12]。因此,目前ATM的发病机制尚不明确,推测ATM的发病可能与敏感患者急性期免疫反应导致神经内分泌功能失调、能量短期过度消耗有关[13]。目前暂无相关ATM的治疗指南或专家共识,由于ATM可同时合并甲亢危象,因此其治疗原则可按甲亢危象处理,给予抗甲状腺药物的同时予静脉滴注氢化可的松100~300 mg/d,辅以肠外或肠内营养能量支持治疗;对于合并心率增快或心律失常的患者可给予β受体阻滞剂治疗;对于合并呼吸肌麻痹和吸入性肺炎患者,及时给予气管插管、呼吸机辅助通气维持呼吸,并给予抗感染、化痰等对症治疗。大部分患者经对症治疗2~3周后症状可缓解[14]。
ATM患者常有甲亢病史,同时伴有心悸、汗多、易怒、乏力、进食增多、排便次数增加、体重下降等典型甲亢症状,查体可发现甲状腺肿大、突眼等甲亢体征。但本例患者无甲亢病史和明确诱因,入院时也无典型甲亢临床症状,基础代谢率在正常范围,起病急骤,以急性孤立性延髓麻痹为首发症状,无明显全身无力症状,临床上较为罕见,早期诊断较困难。入院后行头部CT及MRI+MRA可排除急性脑血管病变;行X线、喉镜、上消化道造影可除外食管气管受压等梗阻性病变;肌电图及肌酶化验排除肌病。有学者认为急性延髓麻痹是甲亢合并重症肌无力的特征表现[15],约3%的重症肌无力患者可合并甲亢,而在甲亢患者中重症肌无力发生率约10%[16]。但本例患者无肢体无力,无眼外肌受累,新斯的明试验阴性,血清乙酰胆碱受体抗体阴性,肌电图正常,可排除重症肌无力;患者既往无类似病史,血电解质未见异常,不支持周期性瘫痪的诊断。既往有学者报告,甲亢性肌病患者有较高的肌电图异常发生率,肌电图常显示运动单位时限缩短,波幅降低,且可逆[17],但本例患者肌电图未见异常。本例患者以急性孤立性延髓麻痹为首发症状,症状迅速加重,随着病情进展出现心悸、多汗、烦躁、咳痰无力、呼吸困难等临床症状,影像学检查提示甲状腺多发结节,结合甲状腺功能及甲状腺抗体检查,可诊断为ATM。有研究表明,急性孤立性延髓麻痹可作为ATM或甲亢的首发症状,在出现呼吸衰竭最初的3~5 d是此类患者治疗的关键时期,本病快速进展但可逆,治疗效果取决于对本病的早期诊断与治疗[5]。在患者发现呼吸困难时应及时给予气管插管、呼吸机辅助通气,按甲亢危象给予氢化可的松拮抗急性期免疫应激反应;抗甲状腺药物可选择起效较快的丙硫氧嘧啶;应用β受体阻滞剂控制心律失常,降低周围组织对甲状腺激素的反应,辅以抗感染及能量支持治疗。经上述治疗,本例患者症状迅速缓解,治疗效果良好。因此,在临床上发现患者存在难以用其他原因解释的急性延髓麻痹症状时,应考虑ATM的可能,应常规进行甲状腺功能检查以排除该病。同时,此类患者在甲亢症状未完全控制时,应注意避免过度触诊甲状腺、不规律使用抗甲状腺药物、精神紧张、情绪波动等诱发因素。
综上所述,急性孤立性延髓麻痹可作为ATM的首发症状出现,病情常可快速进展导致呼吸衰竭并伴随甲状腺危象,需引起临床重视,及时行甲状腺相关检查并给予针对性治疗至关重要。

