对接受剖宫产手术的产妇进行蛛网膜下腔麻醉的效果及对其新生儿的影响
王慧琼
(昆明市延安医院呈贡医院麻醉科,云南 昆明 650500)
剖宫产手术是帮助难产产妇分娩的一种手术方案。在进行剖宫产手术的过程中,麻醉方法、麻醉药物的选择和使用可直接影响到产妇的妊娠结局,甚至危及其生命安全。麻醉方法、麻醉药物的选择应满足产妇无痛、对其生命体征的影响较小及对其胎儿的抑制作用较小等要求[1-2]。蛛网膜下腔麻醉是临床上常用的一种麻醉方法。本研究主要是探讨对接受剖宫产手术的产妇进行蛛网膜下腔麻醉的效果及对其新生儿的影响。
1 资料与方法
1.1 一般资料
选取2019年3月至2020年3月在昆明市延安医院呈贡医院进行剖宫产手术的350例产妇作为研究对象。这些产妇均不存在手术禁忌征,且其意识清晰。将其随机分为对照组(175例)和观察组(175例)。对照组产妇的年龄为23~33岁,平均年龄为(27.98±1.31)岁;其平均孕周为(39.18±1.92)周;其中美国麻醉医师协会分级为Ⅰ级的产妇有96例,为Ⅱ级的产妇有79例。观察组产妇的年龄为24~33岁,平均年龄为(27.13±1.34)岁;其平均孕周为(39.23±1.94)周;其中美国麻醉医师协会分级为Ⅰ级的产妇有94例,为Ⅱ级的产妇有81例。两组产妇的一般资料相比,P>0.05。
1.2 方法
进行剖宫产手术前,让产妇禁食、禁饮6 h。测量产妇的血压、心率、脉搏及血氧饱和度等生命体征,评定其生理状态。进行手术的过程中,全程使用面罩为产妇吸氧。对对照组产妇进行硬膜外麻醉,方法是:为产妇开放上肢静脉通路。使用500 mL的复方氯化钠注射液对产妇进行快速静脉滴注,防止其麻醉后出现血管过度扩张、血压异常下降等不良情况。为产妇取左侧卧位。在产妇第2腰椎和第3腰椎的间隙处进行穿刺,向其间隙处置入一个长度为3 cm的导管。通过此导管向产妇的体内注入4 mL浓度为2%的利多卡因。观察产妇是否出现局部麻醉中毒的症状。数分钟后,产妇若未出现全脊麻现象,继续对其进行麻醉。通过导管向产妇的硬膜外腔隙内依次注入10 mL浓度为0.25%的罗哌卡因和浓度为1.5%的利多卡因,将其痛觉阻滞平面控制在第8胸椎和第12胸椎之间。然后,对产妇进行手术。进行手术的过程中,每隔1 h为产妇增加5 mL的麻醉药量。对观察组产妇进行蛛网膜下腔麻醉,方法是:为产妇开放上肢静脉通路。使用500 mL的复方氯化钠注射液对产妇进行静脉滴注,对其进行预扩容,以确保后续麻醉的顺利展开。为产妇取左侧卧位。在产妇第3腰椎和第4腰椎的间隙处进行穿刺,向其间隙处置入导管。通过此导管向产妇的蛛网膜下腔内一次性注入12 mg的布比卡因,将其痛觉阻滞平面控制在第8胸椎和第12胸椎之间。然后,对产妇进行手术。
1.3 观察指标
观察并记录两组产妇的麻醉效果(包括进行手术的时间和麻醉起效的时间)、不良麻醉事件(包括呕吐、寒战、低血压、心率降低及呼吸抑制)的发生情况、术后VAS的评分及其新生儿的Apgar评分。使用VAS评定产妇术后的疼痛程度。产妇的得分越高,表示其疼痛感越剧烈[3]。使用Apgar评分评定产妇新生儿的情况[4]。此评分标准包括呼吸、脉搏、肌张力、外貌(肤色)及皱眉动作(刺激性反应)5项。产妇新生儿的得分为10分,表示其为正常新生儿;其得分为7~9分,表示其存在轻度窒息;其得分为4~6分,表示其存在中度窒息;其得分<4分,表示其存在重度窒息。
1.4 统计学方法
对本次研究中的数据均采用SPSS 20.0统计软件进行处理,计量资料用均数±标准差(±s)表示,采用t检验,计数资料用百分比(%)表示,采用χ²检验。以P<0.05为差异具有统计学意义。
2 结果
2.1 两组产妇的麻醉效果
观察组产妇与对照组产妇进行手术的时间相比,P>0.05。观察组产妇麻醉起效的时间短于对照组产妇,P<0.05。详见表1。
表1 两组产妇的麻醉效果(min,±s)
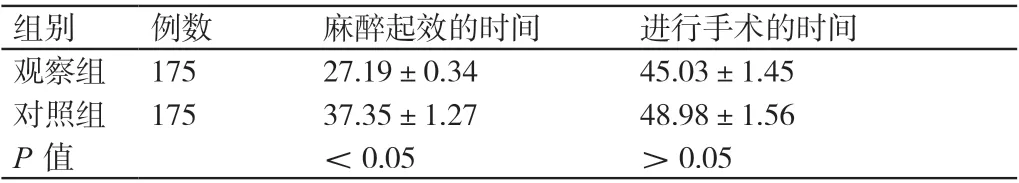
表1 两组产妇的麻醉效果(min,±s)
组别 例数 麻醉起效的时间 进行手术的时间观察组175 27.19±0.34 45.03±1.45对照组175 37.35±1.27 48.98±1.56 P值 <0.05 >0.05
2.2 两组产妇术后VAS的评分及其新生儿的Apgar评分
观察组产妇术后VAS的评分低于对照组产妇,P<0.05。新生儿娩出后1 min、5 min及10 min,观察组产妇新生儿的Apgar评分均高于对照组产妇的新生儿,P<0.05。详见表2。
2.3 两组产妇不良麻醉事件的发生情况
观察组产妇与对照组产妇不良麻醉事件的总发生率相比,P>0.05。详见表3。
表2 两组产妇术后VAS的评分及其新生儿的Apgar评分(分,±s)

表2 两组产妇术后VAS的评分及其新生儿的Apgar评分(分,±s)
组别 例数 新生儿的Apgar评分 术后VAS的评分新生儿娩出后1 min 新生儿娩出后5 min 新生儿娩出后10 min观察组 175 8.92±0.98 9.65±0.78 10.00±0.00 3.07±0.35对照组 175 7.12±0.76 8.14±0.89 9.34±0.73 5.89±0.41 P值 <0.05 <0.05 <0.05 <0.05

表3 两组产妇不良麻醉事件的发生情况
3 讨论
临床上对接受剖宫产手术的产妇多进行硬膜外麻醉。进行硬膜外麻醉具有易控制、操作简单及不良麻醉事件发生较少等优势[5-6]。但部分进行硬膜外麻醉的产妇可发生牵拉反应、麻醉不完全等情况,影响其娩出新生儿,使其新生儿易发生窒息[7-8]。近年来,蛛网膜下腔麻醉被广泛地应用于临床中[9-10]。进行蛛网膜下腔麻醉具有产妇的耐受性较高、麻醉依从性较高及产程较短等优势。在本研究中,观察组产妇麻醉起效的时间短于对照组产妇,P<0.05。观察组产妇术后VAS的评分低于对照组产妇,P<0.05。新生儿娩出后1 min、5 min及10 min,观察组产妇新生儿的Apgar评分均高于对照组产妇的新生儿,P<0.05。进行蛛网膜下腔麻醉具有麻醉起效较快、麻醉效果确切等优势。对接受剖宫产手术的产妇进行蛛网膜下腔麻醉,可缩短其麻醉起效的时间,减轻其术后疼痛感,麻醉药用量较少时可保持其肌肉松弛,避免影响其新生儿的呼吸,提高其新生儿的Apgar评分。在本研究中,观察组产妇与对照组产妇进行手术的时间、不良麻醉事件的总发生率相比,P>0.05。可见,对接受剖宫产手术的产妇进行蛛网膜下腔麻醉的效果较好,且不会增加其不良麻醉事件的发生率。在本研究中,观察组产妇和对照组产妇中各有1例产妇发生低血压。对低血压产妇进行对症处理后,未对其自身及其胎儿造成不利影响。低血压是接受剖宫产手术产妇在进行麻醉的过程中最常见的一种并发症。在我国,约有30%~50%的产妇在进行麻醉后并发低血压。低血压产妇若未接受及时有效的干预,可威胁其自身及其胎儿的生命安全。低血压的发生与产妇属于高龄产妇、存在低血压既往史、患有仰卧位低血压综合征、其胎儿处于臀位、属于巨大儿等有关。通过动态监测产妇自主神经系统功能的相关指标(包括体位性血压、血流动力学参数及交感-副交感神经系统之间的平衡性等),可预测其是否会发生低血压。依据本次研究的结果,笔者认为还可通过监测产妇循环容量的相关指标,预测其是否会发生低血压。例如,计算产妇上下肢基线灌注指数的差值。产妇的差值越小,表示其并发低血压的风险越高。对接受剖宫产手术的产妇进行蛛网膜下腔麻醉应注意以下几点:对产妇进行穿刺时,切忌用力过猛,避免刺破其椎管内的静脉丛。对于进行穿刺难度较大的产妇,应及时为其调整穿刺体位、改换穿刺位置。进行手术的过程中,应动态监测产妇自主神经系统功能和循环容量的相关指标,并依据监测结果预判产妇是否会发生低血压。对于发生低血压几率较高的产妇,应对其采取有针对性的预防措施。
综上所述,对接受剖宫产手术的产妇进行蛛网膜下腔麻醉的效果较好,其麻醉起效的时间较短,术后疼痛感较轻,且其新生儿的Apgar评分较高。

