动态监测LH、FSH、E2、子宫内膜厚度在排卵障碍性不孕治疗前后变化的临床意义
李宾玲 张丽 赵贝 严烩利
排卵障碍是女性不孕的主要原因,发生率约为20%~40%,严重影响夫妻和谐与家庭稳定[1-2]。相关研究认为,不孕症发生与多种因素相关,其中内分泌紊乱是其发生最常见致病因素[3],故检测性激素水平具有重要临床价值。另有学者指出,子宫内膜容受性也是女性不孕症发生的重要因素[4],子宫内膜厚度是其重要部分。然而关于促黄体生成素(luteinizing hormone,LH)、卵泡刺激素(Folli-cle Stimulating Hormone,FSH)、雌二醇(Estradiol,E2)、子宫内膜厚度动态监测排卵障碍性不孕(Ovu-latory disorder infertility,ODI)的应用价值及对患者治疗结局的预测效能临床仍处于摸索之中。基于此,本研究尝试分析动态监测LH、FSH、E2、子宫内膜厚度在ODI 治疗前后变化的临床意义,旨在为临床实施个体化精准治疗提供有效依据。
1 资料和方法
1.1 一般资料
选取本院2018年6月至2020年6月ODI 患者72 例作为研究对象,平均年龄(30.85±2.04)岁;平均不孕时间(3.62±0.49)年;平均体质量指数(24.18±0.72)kg/m2。本院伦理委员会经审核评议同意本研究,研究对象均知情同意。
纳入标准:①均符合《妇产科学》[5]中ODI 诊断标准;②连续监测基础体温3 个月均呈单相型;③B 超连续监测>3 个月无成熟卵泡(17~18 mm)或闭锁卵泡(<5 mm);④配偶生殖功能正常,不孕时间1~5年。排除标准:①合并子宫肌瘤、子宫内膜异位症等疾病者;②近4 周内有激素、免疫抑制剂等药物使用史者;③既往有来曲唑药物过敏史者;④精神行为异常者。
1.2 方法
1.2.1 治疗方法
所有患者均于月经来潮第5 d 开始接受来曲唑(浙江海正药业股份有限公司,国药准字H20133109)辅助排卵治疗,5 mg/次,1 次/d,1 个月经周期为1 个疗程,共治疗3 个疗程。治疗结束后随访3 个月,根据治疗结局将72 例ODI 患者分为妊娠组(26 例)与未妊娠组(46 例)。
1.2.2 检测方法
所有患者均于治疗前、治疗1 个疗程、2 个疗程、3 个疗程后月经周期第4~5 d 进行以下指标检测:①空腹取5 mL 静脉血,静置32 min 后3 000 rpm 离心12 min,取血清,-70℃低温保存。采用Autolumo 2000 型全自动化学发光免疫分析仪以电化学发光法测定LH、FSH、E2水平,严格参照郑州安图生物工程股份有限公司提供仪器及配套试剂盒说明书操作。②采用日立阿洛卡F37 型阴道超声诊断仪测量子宫内膜厚度,严格按照日立医疗(广州)有限公司提供仪器说明书操作。
1.3 统计学方法
采用统计学软件SPSS 22.0 处理数据。计数资料用n(%)表示、χ2检验;计量资料以()描述、t检验;采用Spearman 相关系数法分析LH、FSH、E2、子宫内膜厚度与治疗结局的关系;采用受试者工作特征(Receiver operating characteristic curve,ROC)曲线分析LH、FSH、E2、子宫内膜厚度对ODI 治疗结局的预测价值,联合预测实施Logis-tic 二元回归拟合,返回预测概率logit(p),将其作为独立检验变量。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗前后LH、FSH、E2子宫内膜变化情况
两组治疗前LH、FSH、E2、子宫内膜厚度变化比较,差异无统计学意义(P>0.05);两组治疗1、2、3 个疗程后LH、FSH 呈降低趋势,妊娠组降低幅度大于未妊娠组,E2呈升高趋势,妊娠组升高幅度大于未妊娠组(P<0.05);治疗1、2、3 个疗程后LH、FSH 低于未妊娠组,E2高于未妊娠组,差异有统计学意义(P<0.05)。见表1。
表1 两组治疗前后LH、FSH、E2、子宫内膜厚度变化情况比较(±s)Table 1 Comparison of changes of LH,FSH,E2 and endometrial thickness changes between 2 groups before and after treatment(±s)

表1 两组治疗前后LH、FSH、E2、子宫内膜厚度变化情况比较(±s)Table 1 Comparison of changes of LH,FSH,E2 and endometrial thickness changes between 2 groups before and after treatment(±s)
注:与同组治疗前比较,aP<0.05;与同组治疗1 个疗程后比较,bP<0.05;与同组治疗2 个疗程后比较,cP<0.05。
指标LH(IU/L)n 26 46 FSH(IU/L)26 46 E2(ng/L)26 46子宫内膜厚度组别妊娠组未妊娠组t 值P 值妊娠组未妊娠组t 值P 值妊娠组未妊娠组t 值P 值妊娠组未妊娠组t 值P 值治疗前10.41±2.25 10.68±2.41 0.468 0.642 15.18±2.14 15.47±2.05 0.568 0.572 46.69±7.13 45.28±6.29 0.870 0.387 6.22±0.47 6.20±0.50 0.167 0.868治疗1 个疗程后8.35±1.14a 9.46±1.27a 3.693<0.001 12.61±1.71a 13.87±1.59a 3.143 0.003 78.76±12.34a 62.23±13.06a 5.260<0.001 7.29±0.56a 6.78±0.52a 3.888<0.001治疗2 个疗程后6.21±1.18ab 8.19±1.29ab 6.447<0.001 10.03±1.62ab 12.38±1.84ab 5.428<0.001 106.52±21.15ab 85.79±16.77ab 4.578<0.001 8.40±0.65ab 7.31±0.57ab 7.407<0.001治疗3 个疗程后4.76±1.02abc 7.12±1.13abc 8.808<0.001 8.12±1.13abc 10.29±1.47abc 6.511<0.001 162.48±42.25abc 102.21±38.04abc 6.204<0.001 9.71±0.74abc 8.02±0.63abc 10.260<0.001
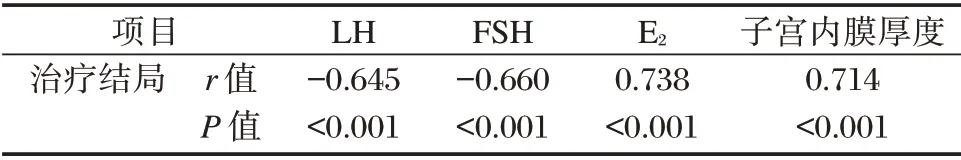
表2 LH、FSH、E2、子宫内膜厚度与治疗结局的关系Table 2 Relationship between LH,FSH,E2,endometrial thickness and treatment outcome
2.2 LH、FSH、E2、子宫内膜厚度与治疗结局的关系
Spearman 相关性分析,LH、FSH 与治疗结局呈负相关,E2、子宫内膜厚度与治疗结局呈正相关(P<0.05)。见表3。

表3 不同时间点LH、FSH、E2、子宫内膜厚度对治疗结局的预测价值Table 3 the predictive value of LH,FSH,E2 and endometrial thickness at different time points on treatment outcome
2.3 不同时间点LH、FSH、E2、子宫内膜厚度对治疗结局的预测价值
根据两组不同时间点LH、FSH、E2、子宫内膜厚度绘制ROC 曲线,结果显示,随时间推移各指标预测AUC 呈逐渐升高趋势。见表4、图1。

图1 不同时间点LH、FSH、E2、子宫内膜厚度对治疗结局的预测价值Figure 1 the predictive value of LH,FSH,E2 and endome-trial thickness at different time points for treatment outcome
3 讨论
资料显示[6-7],下丘脑-垂体-卵巢轴、神经中枢及其他内分泌腺相互调控是维持女性正常生理周期的重要环节,上述任何一个环节失衡都会导致生殖激素分泌异常,引起女性短暂性或永久性排
卵障碍。LH、FSH 均为性腺激素,由垂体前叶嗜碱性细胞分泌,其中LH 可促使卵母细胞进一步成熟,进而发挥良好促排卵作用;FSH 则是评估卵泡与卵巢发育成熟的有效指标[8-9]。E2属类固醇激素,其水平随卵泡生长呈上升趋势,可促使子宫内膜向增殖期转变,有效反映女性卵巢储备功能[10-11]。本研究结果显示,ODI 妊娠患者治疗1 个疗程、2 个疗程、3 个疗程后LH、FSH 低于ODI 未妊娠患者,E2高于ODI 未妊娠患者。结合周念等[12]研究考虑机制可能在于ODI 患者下丘脑-垂体-卵巢轴功能紊乱,致使LH、FSH 升高,E2下降,卵巢分泌功能不良,卵巢储备功能损伤,从而加重排卵障碍,影响治疗结局。进一步经Spearman 相关性分析,LH、FSH 与ODI 患者治疗结局存在负相关关系,E2与ODI 患者治疗结局存在正相关关系,再次佐证了LH、FSH、E2对ODI 患者治疗结局具有一定评估价值。
相关研究表明[13-14],胚胎着床的最佳子宫内膜厚度范围为9~11 mm,随子宫内膜厚度降低,女性临床妊娠率显著减少。另有学者指出[15],子宫内膜厚度7 mm 是妊娠成功的必需条件。本研究结果表明,随治疗周期推移,ODI 未妊娠患者子宫内膜厚度不断增加,但其增加幅度小于ODI 妊娠患者,与王丽等[16]观点相似,这可能与子宫内膜厚度下降一定程度会抑制卵子排出,改变宫腔内微环境,进而影响子宫内膜容受性,干扰胚胎植入,从而降低妊娠成功率有关。推测动态监测ODI 患者子宫内膜厚度,可为临床判断治疗结局提供指导依据。然而受测量方法、时间不同、操作者个体误差等因素影响,子宫内膜厚度单一预测ODI 患者治疗结局存在一定局限性,敏感性较低,故本研究尝试联合预测模式,结果显示,治疗3 个疗程后LH、FSH、E2、子宫内膜厚度联合预测治疗结局AUC 值大于治疗1 个疗程、2 个疗程后,敏感性达91.30%。提示联合检测LH、FSH、E2、子宫内膜厚度有望成为临床ODI 患者来曲唑辅助治疗结局的预测手段,有助于指导临床拟定针对性治疗方案。
综上可知,ODI 患者LH、FSH、E2、子宫内膜厚度明显异常,其变化情况与治疗结局存在显著相关性,动态监测上述指标可为评估ODI 患者治疗效果、预测治疗结局提供科学指导。然而,本研究受时间限制,选取样本量有限,可能造成数据偏差,今后需扩大样本量,进一步做多中心研究。

