内蒙地区居民饮酒量与急性心肌梗死特点及远期预后的相关研究
许艳梅,冯玉宝*
(鄂尔多斯市中心医院心血管内科,内蒙古 鄂尔多斯 017000)
背景
近年来我国冠心病的发病率呈现年轻化的趋势,由心血管疾病(cardiovascular disease,CVD)所致的致死率和致残率呈逐年上升的趋势,已成为严峻的公共卫生问题。根据世界卫生组织(WHO)报道,心血管疾病已经成为威胁人类健康的头号杀手,被列为全球导致病死率最高的疾病之一[1]。
急性心肌梗死(acute myocardial infarction,AMI)属于心血管疾病急危重症之一,是引起死亡的主要原因。AMI本质是心肌的急性缺血缺氧性坏死,发病机制是在冠脉狭窄的基础上,给心肌细胞供血的骤减或者完全阻断,进而引起心肌细胞的坏死及凋亡。AMI作为冠心病的一种严重表现类型,发病急、并发症多、致残率高、致死率高是其典型特点。
因此,明确AMI发病的相关特点,可为临床干预提供依据。导致AMI的危险因素常常综合作用影响AMI的发生、发展,如种族、家族史、年龄、性别、肥胖、地理环境、生活习惯、饮食习惯、工作情况等[2]。饮酒是导致冠心病的危险因素之一,并且是可以改变的生活方式和危险因素。我国是酒类消费较多的国家之一。内蒙地区为少数民族聚集的偏远地区,由于传统习惯等因素,形成了以饮酒人数多、饮酒场次多、每次饮量多、酒精度高的特点,多以白酒为主,部分人群已经逐渐形成了嗜酒状态,大量饮酒可导致很多精神疾患及脏器损伤,心血管系统首当其冲[3],推测该地区居民AMI的发病率较高。
然而,有研究发现,适量饮酒对冠心病还可以起到治疗作用[4]。国内有研究资料显示,酗酒与冠心病和高血压的发生率、死亡率明显呈正相关,有些酗酒者甚至在冠状动脉通畅的情况下发生急性心肌梗死以及在无心脏病证据的情况下发生心律失常[5]。长期大量饮酒会导致一系列心血管疾病,如可诱发心绞痛、急性心肌梗死等。研究认为,适量饮酒可启动心血管保护机制,通过高密度脂蛋白(HDL)的增加(特别是HDL2和HDL3的增加),而保护心血管[6]。另外,适量饮酒对凝血系统也有好处,它导致内源性纤溶酶原激活物增加,或可降低纤维蛋白原和其它促凝血因子的浓度,起到抗血小板聚集的作用[7]。
不同饮酒量与心肌梗死关系不同,虽然已有资料证明适度饮酒可以使存活的急性心肌梗死患者死亡风险明显降低[8]。但是,急性心肌梗死由于不适当的饮酒导致也时有报道,如何控制饮酒量,对于AMI患者一级预防、二级预防及改善患者预后,提高生存率具有重要的意义。
本文通过对内蒙地区急性心肌梗死患者饮酒量的研究,了解不同饮酒量与急性心肌梗死患者危险因素及临床指标的关系,同时评价吸烟率、检验指标、冠状动脉造影特征、心电图改变及1年再发心血管事件,以求使得内蒙地区居民乃至全国的居民意识到如何把握好饮酒的量及大量饮酒对心血管系统所带来的风险。为宣传工作提供有效的科学依据。
1 资料与方法
1.1 一般资料
1.1.1 入选对象 该实验由鄂尔多斯市中心医院伦理委员会批准。由心血管内科一区牵头实施。所有患者均被告知知情并签署知情同意书。随机选取2017-01~2019-01我院心血管内科住院的明确诊断AMI的患者300例,女50例,男250例,年龄29~86岁,平均年龄(58.62±11.30)岁。因部分资料不全剔除26人。所有患者均符合急性心肌梗死的诊断标准。所有患者病历资料完整。
1.1.2 分组 采用问卷询问方式收集本次入选患者既往饮酒种类、饮酒频率及饮酒量,换算为实际乙醇量(换算公式为:实际乙醇量(g)=饮酒量(mL)×酒精含量(%)×0.8)。根据目前多项研究对饮酒量的规定将所有入选患者分为3组:(1)大量饮酒组(A组):平均每天酒精摄入量≥30g,连续饮酒5年以上者,共65例,13例失访,男性46例,女性6例;(2)适量饮酒组(B组):平均每天酒精摄入量15~30g(0.3~0.6两),饮酒连续5年以上者,共71例,6例失访,男性51例,女性14例;(3)不饮酒组(C组):无饮酒习惯或酒精摄人量≤5g/周,共155例,7例失访,男性123例,女性25例。
1.1.3 入组标准(1)具备胸痛或放射痛(放射至后背、肩部、下颌部、颈部等部位)的临床表现,持续时间大于30min,含服硝酸甘油后不能缓解或者不能完全缓解;(2)心肌酶学标记物升高并呈动态变化;(3)心电图的动态改变(包括ST段、T波及病理性Q波的动态改变);(4)患者及家属知情同意并签署知情同意书。
1.1.4 排除标准 既往有心肌梗死(包含既往有明确病史或心电图表现)、心肌炎、心肌病、慢性心功能不全(NYHA分级Ⅲ~Ⅳ级)、严重的瓣膜性心脏病、肥厚型、扩张型心肌病者、冠状动脉畸形、川崎病、多发性大动脉炎、夹层动脉瘤、合并造血系统疾病者、严重肝、肾功能不全、感染、慢性肺部疾病、自身免疫性疾病、恶性肿瘤、结缔组织性疾病、脑血管疾病、周围血管疾病、发病前有大量运动史者、交流困难及精神障碍。
1.2 研究方法
1.2.1 仪器和设备(1)全自动生化分析仪:Siemens Healthcare DiagnosticsInc;YZB/USA1236-2008;(2)心脏彩超仪:GE挪威YZB/NOR 0893-2009;(3)飞利浦2000数字减影血管造影系统:GE美国INNOVA2100-IQ。
1.2.2 方法入院时通过询问患者病史及查体获得基线资料、危险因素。24h内肘正中静脉采血,检验项目由我院检验科完成。依据患者病史、相关检查、化验及知情文件签署情况,对不同患者行急诊或择期冠状动脉造影术,术前常规参照指南口服阿司匹林、氯吡格雷或替格瑞洛。飞利浦2000数字减影血管造影系统行造影检查,术式采用标准术式。术后规律口服阿司匹林100mg/天和氯吡格雷75mg/天或替格瑞洛90mg/天,对于合并高血压或糖尿病患者则给予降压或降糖治疗,根据病情相应给予血管紧张素转化酶抑制剂(ACEI)、受体阻滞剂、硝酸酯类等药物。1年时电话或门诊随访,记录各组出院后1年发生的心血管事件,主要评价再发心血管事件的情况。
1.3 观察指标(研究所选指标均简单易获得,对临床急性心肌梗死患者具有提示意义)
1.3.1 观察三组患者的基线资料(1)基线资料:饮酒量、性别、年龄、吸烟、入院时的体重指数(BMI)、高血压、糖尿病、心电图改变、冠脉造影特征以及1年再发心血管事件;(2)原发性高血压诊断则是在未使用降压药物情况下,按2016年中国高血压防治指南[9]定义,静息状态下(休息5min)测量非同一日血压3次:收缩压≥140mmHg和(或)舒张压≥90mmHg(1mmHg=0.133 kPa),或有明确高血压病史,除外其他疾病所引起的血压升高;(3)糖尿病诊断采用2013年中国Ⅱ型糖尿病防治指南[10]标准:糖尿病症状+随机血糖≥11.1mmol/L或空腹血糖≥7.0mmol/L,或餐后2h血糖≥11.1mmol/L(至少测量2次);或有明确的糖尿病病史正在使用降糖药物;(4)吸烟者则为每天吸卷烟≥5支,一生中连续或累积吸烟6个月或以上者,临床上将戒烟10年以上者视为不吸烟;(5)肥胖程度的诊断采用我国卫生部2006年在《中国成人超重和肥胖症预防控制指南》中公布的诊断标准[11],体重指数BMI=体重(kg)/身高2≥28(kg/m2)为肥胖。
1.3.2 急诊或择期行冠状动脉造影术或经皮冠状动脉介入治疗术获得病变血管的支数的情况
1.3.3 评价的相关的检验指标白细胞、血小板、血清天冬氨酸氨基转移酶、载脂脂蛋白A、C反应蛋白、纤维蛋白原、肌钙蛋白。
1.3.4 评估患者的心电图的改变(ST或非ST改变)
1.3.5 随访3组患者1年心血管事件再发率 评估1年再发心肌梗死、1年再发心绞痛、1年再发心衰、1年再发恶性心律失常、心源性猝死等临床指标。
1.4 统计学处理方法
使用SPSS 19.0统计学软件进行数据分析,符合正态分布的计量资料以表示,对于计量资料(如年龄、体重指数、病变血管支数、血小板、白细胞、cTNT、AST、载脂蛋白A、hsCRP、纤维蛋白原),组间比较采用非配对样本t检验;对于计数资料(如性别、吸烟、高血压、糖尿病、心电图比较、再发心血管事件比较),2组间比较用百分率(%)表示,采用χ2检验;3组间比较采用秩和检验的非参数检验,危险因素的相关性用Logistic回归分析,即入选方程的统计学检验水准为0.05,剔除方程的统计学检验水准为0.01,P<0.05为差异有统计学意义。
2 结果
2.1 基线资料的比较
2.1.1 性别比较A、B、C组急性心肌梗死患者性别比较无统计学差异(见表1)。

表1 3组患者性别比较
2.1.2 发病年龄的比较B、C组患者心梗发病年龄明显高于A组,具有统计学意义;B组患者的发病年龄高于C组,但两组无统计学差异(见表2)。
表2 3组患者发病年龄比较(±s)
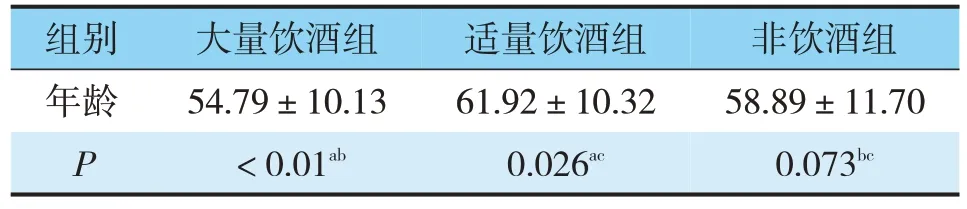
表2 3组患者发病年龄比较(±s)
注:P<0.05具有统计学差异
组别 大量饮酒组 适量饮酒组 非饮酒组年龄54.79±10.1361.92±10.3258.89±11.70 P<0.01ab0.026ac0.073bc
2.1.3 发病患者的吸烟率比较A组患者的吸烟率明显高于B、C组,具有统计学差异;B、C组患者的吸烟率无统计学差异(见表3)。

表3 3组患者吸烟率比较(n,%)
2.1.4 高血压、糖尿病、体重指数等数据比较无统计学差异(见表4)。
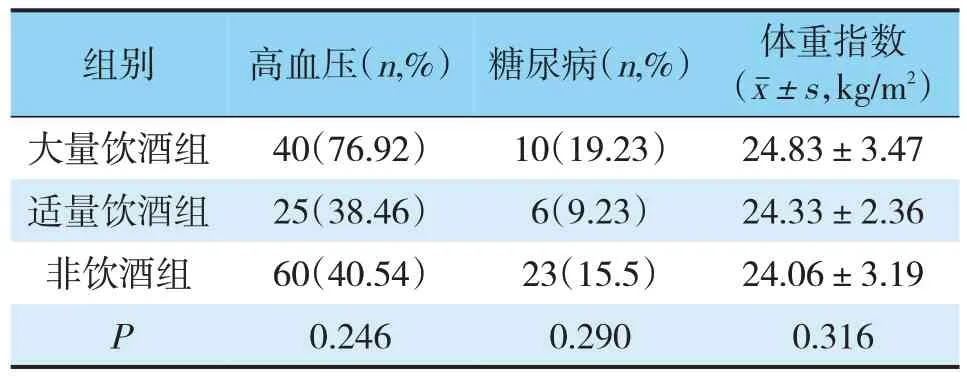
表4 3组患者危险因素比较
2.1.5 心血管危险因素与心血管事件的Logisti回归分析(见表5)

表5 心血管危险因素与心血管事件的Logisti回归分析
2.2 病变血管的支数的比较
A组患者的病变血管数量以多支病变为主;B组患者的血管病变支数以单支为主、多支可见,C组患者的病变血管以多支多见,单支可见,A组和B、C组比较具有统计学差异,B、C组比较无统计学差异(见表6)。

表6 3组患者病变血管支数比较
2.3 临床指标比较
A、C组之间比较,白细胞、血清天冬氨酸氨基转移酶、C反应蛋白对比分析具有统计学差异;A、B组及B、C组之间比较,白细胞、血小板、肌钙蛋白T、血清天冬氨酸氨基转移酶、C反应蛋白对比分析具有统计学差异;3组之间纤维蛋白原与载脂蛋白A对比分析无统计学差异(见表7、8)。
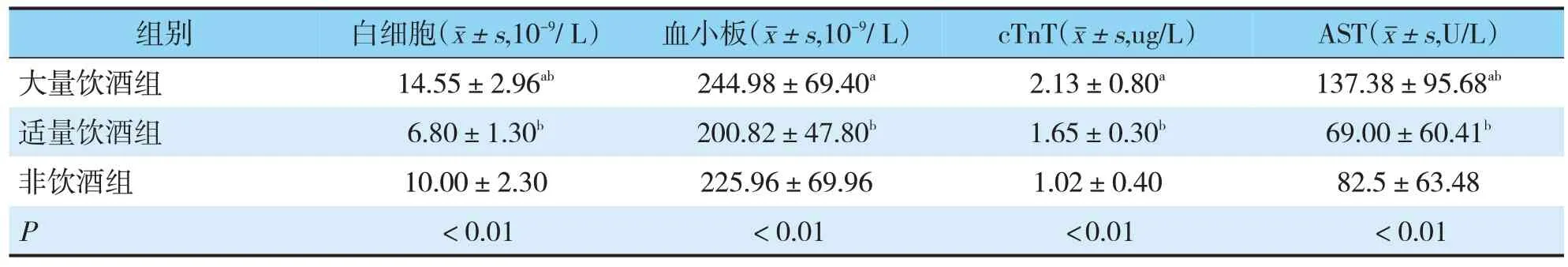
表7 3组患者临床指标比较
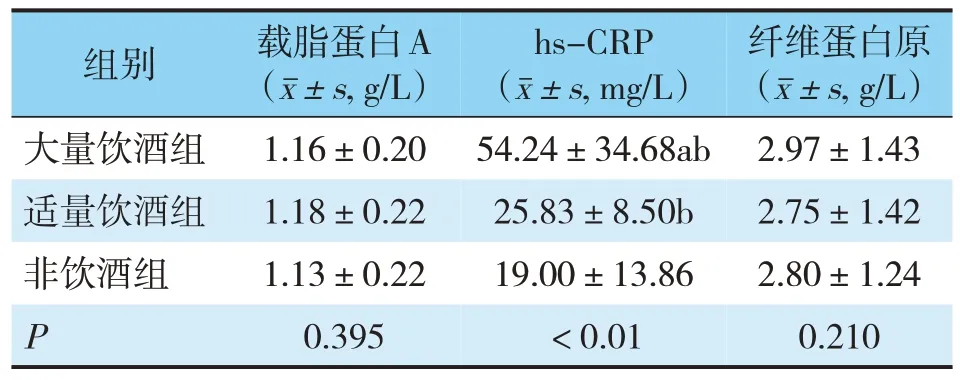
表8 3组患者临床指标比较
2.4 心电图的改变(ST或非ST改变)的比较
入组的所有患者,心肌梗死的心电图改变以ST抬高型多见。A组与B组、C组比较具有统计学差异;B组、C组比较无统计学差异(见表9)。
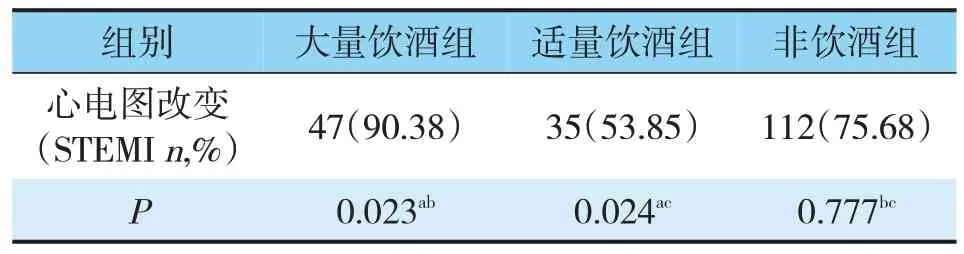
表9 3组患者心电图比较
2.5 1年再发心血管事件的比较
2.5.1 1年再发心肌梗死的发生率比较3组比较无统计学差异(见表10)。
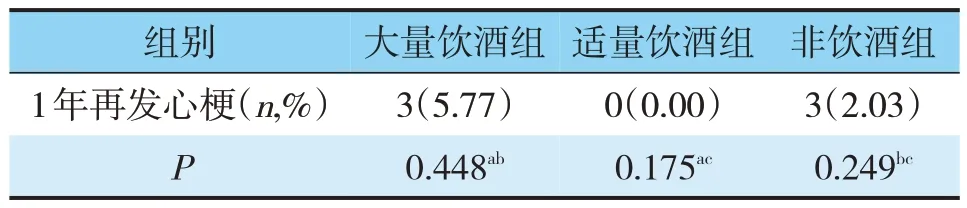
表10 3组患者再发心梗比较
2.5.2 1年再发心绞痛的比较大量饮酒组与适量饮酒组及非饮酒组比较具有统计学差异,适量饮酒组与非饮酒组比较无统计学差异(见表11)。

表11 3组患者再发心绞痛比较
2.5.3 1年再发恶性心律失常的比较3组比较无统计学差异(见表12)。

表12 3组患者恶性心律失常比较
2.5.4 1年再发心力衰竭的比较大量饮酒组与适量饮酒组及非饮酒组比较具有统计学差异,适量饮酒组与非饮酒组比较无统计学差异(见表13)。
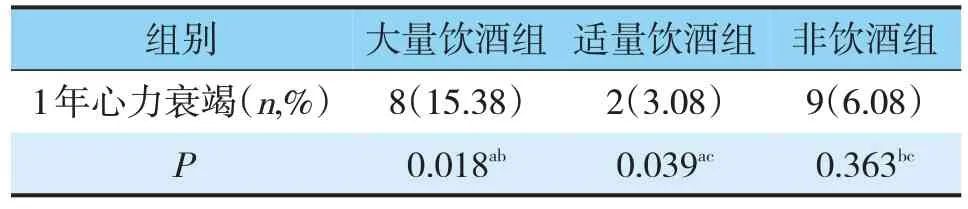
表13 3组患者心力衰竭比较
2.5.5 1年发生心源性猝死的比较3组比较无统计学差异(见表14)。
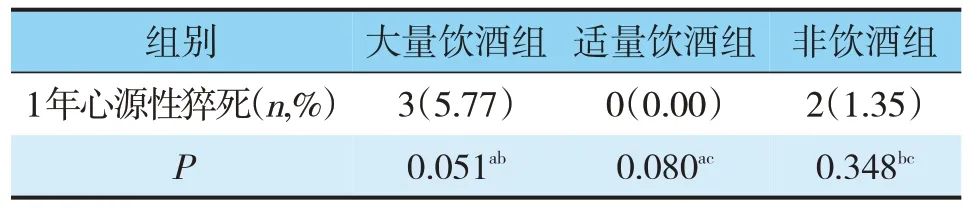
表14 3组患者心源性猝死比较
2.5.6 1年发生总心血管事件比较3组比较具有统计学差异(见表15)。

表15 3组患者总心血管事件比较
3 讨论
据2014年统计资料显示,中国城市人口和农村人口AMI死亡率分别为55.32/10万、68.6/10万,随人群年龄的增长,AMI导致的死亡率也随之增加,40岁以后呈现显著上升趋势,且与年龄增高呈指数相关关系[12],且有研究报道,上升趋势可能在2020年达到平台期[13]。本病发作时常无任何先兆,具有发病急、进展快、危险重的特点,对患者危害极大。随着时代的发展,我国处置AMI的水平已经处于世界前列,但是,AMI仍有极高的死亡风险。AMI的发生与众多因素有关,目前公认的因素有吸烟、高血压、糖尿病、高脂血症、饮酒、肥胖等[14]。我研究中心既往的研究也再次验证了这些高危因素[15]。
内蒙地区是蒙古族聚居的少数民族地区,该地区的居民性格爽朗、好酒,加之处于经济相对落后区,居民日常娱乐活动不多,冬季寒冷异常,而饮酒当然的成为当地的一项娱乐及爱好。我研究中心的既往研究显示,适量饮酒可能通过改善血脂水平、抑制血小板活性等等来降低AMI的发生等。
另外,早在中世纪,人们利用酒精的舒张作用来治疗心绞痛发作或延缓心力衰竭。1786年Heberden阐述了可以通过乙醇麻醉作用或舒张外周血管作用促使心绞痛的症状缓解,暂时降低心肌耗氧量。国外曾有研究显示,适量饮酒在一定程度上可以预防心血管疾病的发生。1819年,对心绞痛特别感兴趣的爱尔兰医生Black博士描述了可能是第一个与“法国悖论”相关的评论,即适度饮酒可能是饮酒地区心血管疾病发病率相对较低的原因。Renaud和de Lorgeril也认为葡萄酒可以抑制血小板反应活性,这是法国预防冠心病的一种解释。大型队列研究及荟萃分析表明,完全戒酒及大量饮酒都会增加冠心病患者的死亡率;而适量饮酒可以降低冠心病的相关风险,与发病率、死亡率呈“U”或“J”字形曲线。在Caerphilly前瞻性心脏病研究中,在饮酒的受试者中,由二磷酸腺苷诱导的血小板聚集也受到抑制。一项基于群体的研究中,阐明饮酒对心血管疾病患者全因死亡率的影响,适量饮酒可以使死亡率明显降低。葡萄酒中所含的物质即多酚和黄酮类化合物已被证明可以抑制内皮素-1合成酶,从而也有助于保护心血管。
本临床研究研究了不同饮酒量患者发生AMI的风险。发现大量饮酒组发生AMI的风险明显增高且重,且表现出众多特点,如大量饮酒患者AMI发病年龄较轻,这可能与青年患者多有不良生活方式,例如熬夜、酗酒、抽烟等不良生活习惯有关。同时,本项研究表明大量饮酒组的吸烟率明显高于适量饮酒组及不饮酒组,吸烟可能与大量饮酒共同作用于患者,导致男性AMI发病年龄提前。近年来流调的结果发现,吸烟不单是CVD的独立的高危因索,同时在其他危险因素的协同作用下,可明显加速CVD的进程。例如,吸烟者的血清HDL-C下降,诱发纤维蛋白原增高,加速血小板聚集,明显减弱血液携氧的能力。增加儿茶酚胺分泌,使心肌应激性强化,加速了合并其他高危因素者的猝死风险,另外也使得心绞痛的危险明显增加。
还有本研究证明大量饮酒组患者具有较高的炎症反应、较高的血小板负荷、较高的心肌标志物指标、较高的纤维蛋白原浓度、较多的呈现多支病变、心电图呈现以ST抬高为主。这些因素度预示着大量饮酒可能通过多途径、渠道增加了AMI严重程度。
适量饮酒组的患者的众多指标较大量饮酒组及非饮酒组减低或者减轻,提示,适量饮酒可能通过降低炎症反应、减轻血小板负荷、延缓凝血启动等,进而降低了AMI的病变血管支数、延缓了AMI的发生。
AMI发生后,其具有极高的1年再发心血管事件。而饮酒可能与1年的预后有相关性。本研究发现适量饮酒组患者1年后发生心绞痛、心衰的风险明显低于大量饮酒组、低于不饮酒组。提示,适量饮酒可能通过上述机制降低了部分心血管事件的再发风险。本研究也验证了年龄、吸烟、糖尿病、高血压、体重指数与1年再发心血管事件呈正相关。
当然,本研究也有不足之处:(1)本研究的主要人群为少数民族聚居地,气候条件不能完全除外,因低温诱导的血小板活化而增加发病风险,但是侧面佐证了,适量饮酒可通过降低血小板负荷而减少了AMI的发生;(2)本研究为单中心研究,不能除外中心相关偏倚,未来我们希望与内蒙其他地区合作,展开多中心研究,以求获得更有说服力的研究证据;(3)本研究入组病例偏少,亚组病例也偏少,无可避免的产生相关的数据偏倚,但是我中心的研究仍在继续,后续会有更多的数据录入,以修正相关的数据偏倚,获得更加可靠的研究结果;(4)1年随访时间仍然较短,未能得出其他1年心血管事件的发生率差异,研究仍需要更长时间的随访;(5)另外,饮酒涉及的混杂因素较多,仍需要控制性良好的动物实验消除混杂因素,以提供更加有力的佐证;(6)本研究未能加入侧枝循环的评估,后期的论文中会着重评估侧枝循环。
总之,饮酒作为一种文化及活动,已经渗透入我国居民生活的方方面面,而内蒙地区的酒文化更加突出。过量饮酒增加了AMI的发生,而适量饮酒可能通过数种机制延缓了AMI的发生。同样,适量饮酒的患者有着更少的1年再发心绞痛、心衰的风险。这样,我们建议当地居民需摒除大量饮酒的不良生活习惯,可通过减少饮酒量达到适量饮酒的量度,以获得较好的心血管获益。当然,对于不饮酒者,是否可通过建议适量饮酒来延缓AMI的发生,仍需要更长时间的随访。

