自编简易临床失语量表对卒中后失语症的评估、诊断及分类的临床应用研究
张海平,付 婧,肖 军,2b,邢译尹
(1.西南医科大学临床医学院,四川 泸州 646000;2.四川省医学科学院·四川省人民医院 a.康复科,b.神经内科,四川 成都 610072)
失语症是由于脑部器质性损害引起的大脑半球语言中枢及其相关语言网络受到损伤,造成后天习得的语言功能障碍综合征[1]。患者在意识清楚的情况下表现出对交流符号的接收(理解)和运用(表达)能力受损或丧失。导致失语的原因多种多样,其中脑血管意外约占85%,据报道卒中后失语症在脑卒中人群中约占20%~40%[2],国外研究表明脑卒中患者中有21%~38%伴有失语症[3,4],此外,脑卒中患者中除了明显失语之外仍有60%患者存在沟通障碍。目前常用的失语症量表项目多、耗时长,需要专业人员操作,不适用于我国工作繁忙的临床医护,快速评估患者是否有失语症及类型具有重要临床意义。本文探讨自编简易临床失语量表对卒中后失语症的诊断识别及分类价值,以期寻找可以快速识别卒中后失语症患者病情的客观指标。
1 资料与方法
1.1 一般资料2019年1月至2020年7月在四川省人民医院康复科及神经内科就诊的符合标准的脑卒中后失语症患者30例(卒中后失语症组)。45例对照组来自四川省人民医院住院患者的家属、陪护人员和附近小区居民。对照组纳入标准:①自愿参加本研究,并获得知情同意;②能配合言语功能检查,受教育程度在小学及以上。排除标准:①既往有影响言语功能的相关疾病;②最近1年来存在言语功能障碍;③伴有影响言语功能检查的视力和听力障碍。卒中后失语症组纳入标准:①病变在优势侧大脑;②右利手;③年龄≥18岁,文化程度为小学及以上,母语为汉语;④符合全国第4届脑血管病学术会议制订的脑卒中诊断标准[5];⑤格拉斯哥昏迷评分>8分,且生命体征平稳;⑥患者及家属均签署知情同意书。排除标准:①合并明显其它认知域障碍或情感障碍;②因肢体运动严重障碍无法完成失语症检查;③严重的高血压,BP>180/100 mmHg;④生命体征不稳定及恶性肿瘤;⑤患有影响语言评价的疾病:如视、听觉障碍。本研究已通过本院伦理委员会审核。
1.2 方法
1.2.1一般信息采集 ①收集受试者姓名、性别、年龄、民族、母语类型、受教育程度及临床表现等基本临床资料。②完善影像学及血液等常规检查:每位受试者均已完善血常规、肝肾功、心肌酶谱、心电图、胸部CT、头颅MRI等检查。③完善神经心理测评:格拉斯哥昏迷评分(GCS)用于评估受试者意识情况;自编简易临床失语量表及ABC失语量表评估受试者语言功能。
1.2.2测验内容 自编简易临床失语量表是根据失语症的定义、临床特征以及失语症的分类要点自主编制,主要由自由谈话、口语理解、复述、命名、阅读理解以及书写六大分项目来评估卒中后失语症患者的语言功能,每一项目得分为0~3分,总分18分,失语程度越重所得总分越高。前期完善相关预实验并对该量表进行调试,经验证分析该量表具有良好的信度及效度。ABC量表主要由高素荣等参考WAB结合我国国情及文化背景所编制,是目前临床应用最广泛的一个失语症评定量表,为卒中后失语症患者语言功能评定的金标准检查。该检查主要包括谈话、理解、复述、命名、阅读、书写等六项语言功能的检查,可用于失语症的识别及分类诊断,经检验具有良好的信度及效度。
1.3 语言功能评定由一名接受过专业培训的我科研究生对符合标准的30例卒中后失语症患者进行简易临床失语量表及ABC量表的评估,选择45例正常受试者接受自编简易临床失语量表评估。在进行语言功能测评时统一指导语,统一评分标准,减少误差。选择在安静且光线充足的环境中进行语言功能的评定,消除噪音来确保测试环境的稳定,以及保证适当的照明来控制外部的视觉混乱[6]。
1.4 统计学方法采用SPSS 25.0软件分析数据。计量资料以均数±标准差表示,比较采用t检验;计数资料以频数和百分比表示,比较采用χ2检验;绘制受试者工作特征曲线(ROC曲线)分析曲线下面积评估自编简易临床失语量表在识别卒中后失语症和正常对照人群中的价值。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较对照组和卒中后失语组性别、年龄及文化程度比较,差异无统计学意义(P>0.05),见表1。
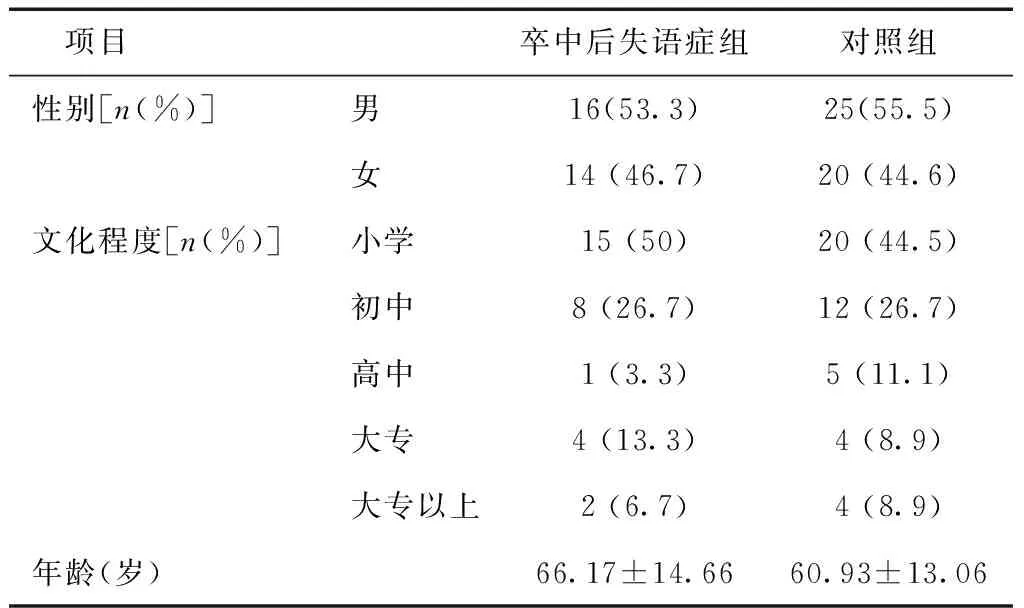
表1 卒中后失语症组与对照组一般资料比较
2.2 自编简易临床失语量表对卒中后失语症组与对照组的区分度自编简易临床失语量表在区分卒中后失语症组及对照组时有良好的区分度,两组自由谈话、口语理解、复述、命名、阅读理解、书写及总分比较,差异有统计学意义(P<0.01)。见表2。
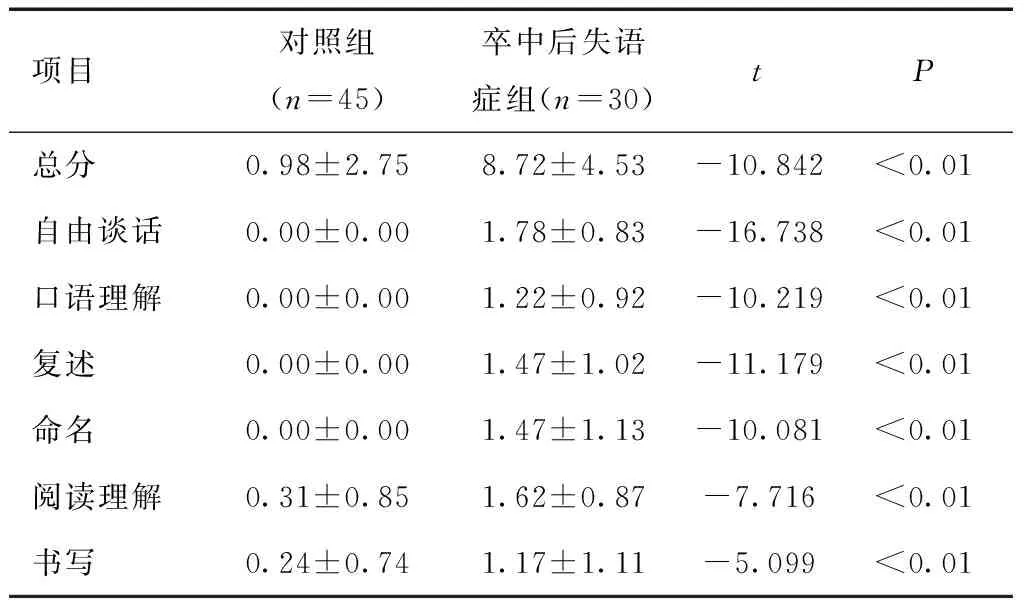
表2 自编简易临床失语量表对卒中后失语症与对照组的区分度分析 (分)
2.3 自编简易临床失语量表对卒中后失语症组及对照组的识别效能当区分对照组和卒中后失语症组时,自编简易临床失语量表的总分在区分曲线下面积最大0.973(P<0.01),说明总分在识别卒中后失语症的识别能力最好,其中量表的不同分测试项目自由谈话、口语理解、复述、命名、阅读理解及书写的曲线下面积分别为0.967、0.867、0.933、0.867、0.861、0.753。见表3和图1。
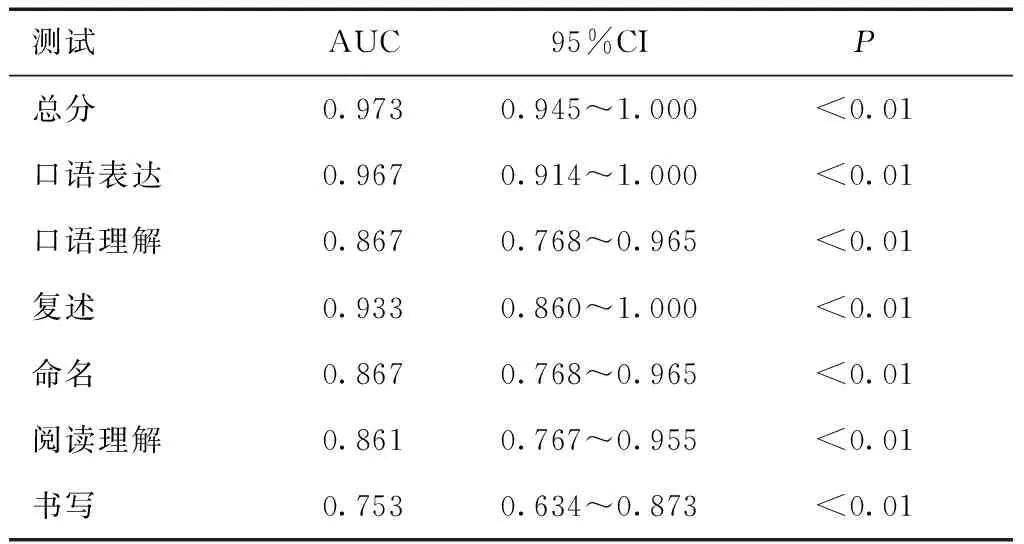
表3 自编简易临床失语量表对卒中后失语症组及对照组的识别效能
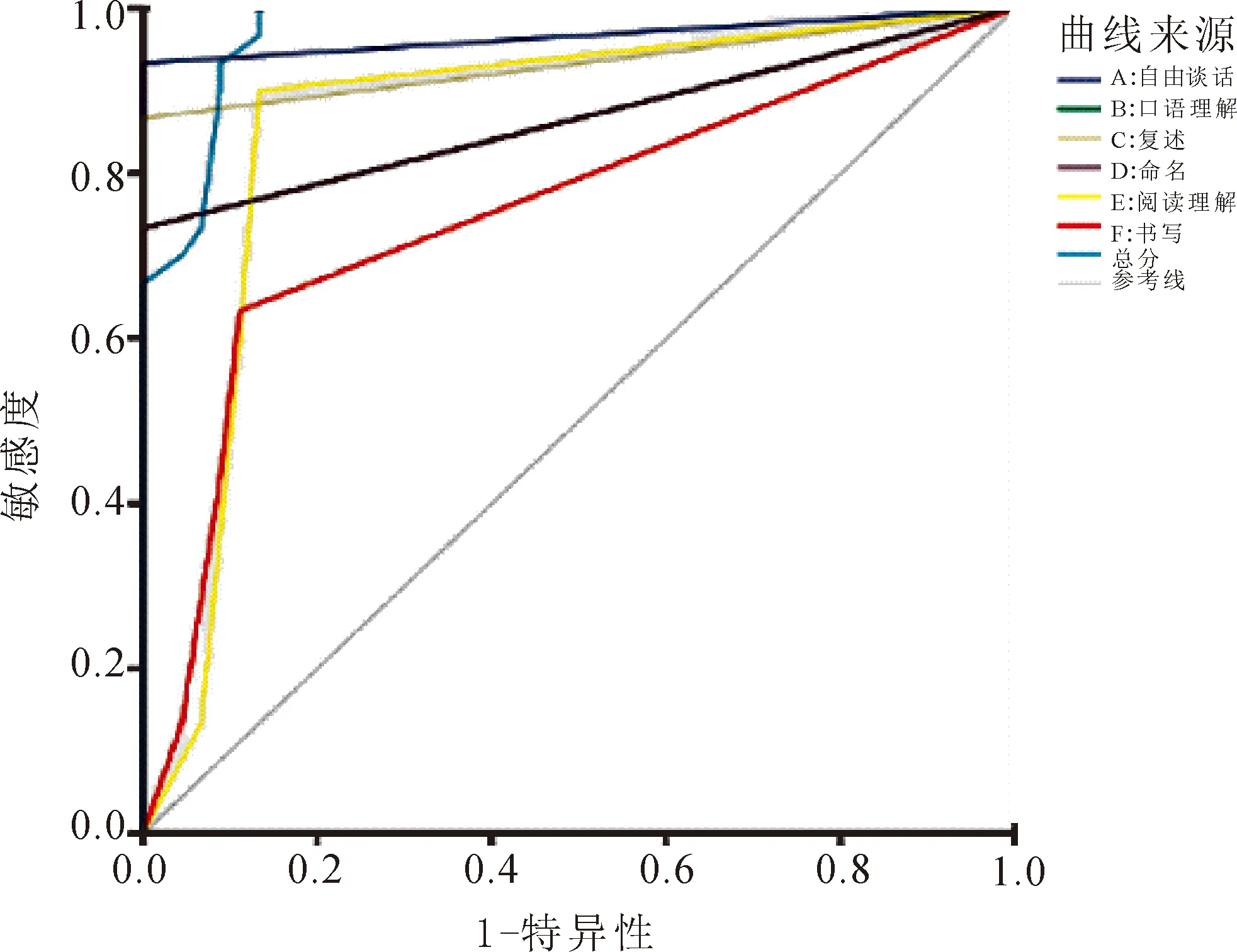
图1 自编简易临床失语量表鉴别对照组及卒中后失语症组的ROC曲线
2.3 自编简易临床失语量表的分类诊断分析对30例患者分别用自编简易临床失语量表及ABC量表进行分类,根据自编简易临床失语量表得到broca失语6例、Wernicke失语3例、传导性失语1例、混合性失语3例、完全性失语5例、经皮质感觉性失语5例、经皮质运动性失语7例。通过ABC量表得到broca失语5例、Wernicke失语3例、传导性失语1例、混合性失语4例、完全性失语6例、经皮质感觉性失语5例、经皮质运动性失语6例,见表4。
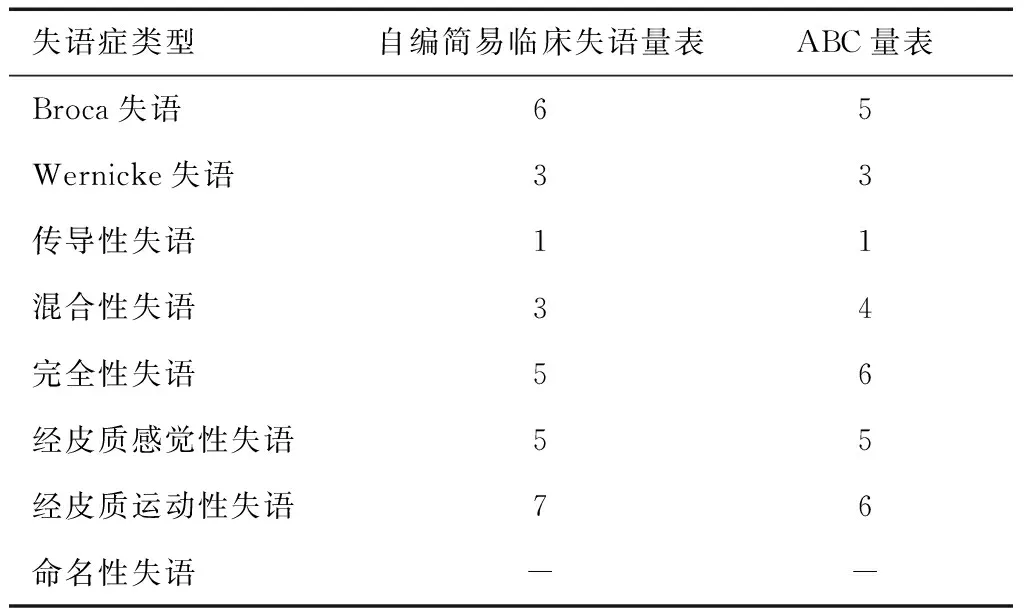
表4 自编简易临床失语量表及ABC量表分类结果 (n)
3 讨论
失语症是一种由于脑损伤导致的解释和形成语言符号的复杂过程的丧失或损害,是一种获得性语言障碍。患者语言系统的各个方面受到不同损害[7],临床主要表现为口语表达、听理解、复述、命名、阅读理解及书写等六大语言功能受损[8]。失语症给患者及护理人员带来了不同程度的影响[9],因此针对卒中后失语症的评估具有重要临床意义。良好的评估工具可以帮助评估卒中后失语症患者的基本能力以及监测病情进展,神经心理学及神经影像学的发展为研究失语症提供了基础。但情况并非总是如此,首先各医疗中心的神经影像技术有限;其次是国内常用的失语症量表项目多、耗时长,需要专业人员操作,不适用于我国工作繁忙的临床医护,且大部分医疗中心很少拥有合格的语言治疗师,对这一领域的认识不足;最后由于文化背景及语言习惯的差异,国外的失语症量表不符合我国国情。因此,本研究编制了一种快速简洁、操作简单、耗时少且符合我国语言文化习惯的量表,并选取ABC量表作为标准检查手段,初步探索自编简易临床失语量表在评估卒中后失语症的诊断及分类价值。
语言功能评估通常包括自由谈话、口语理解、复述、命名、阅读理解及书写,本研究表明卒中后失语症组与正常对照组在自由谈话、口语理解、复述、命名、阅读理解、书写及总分全部均呈现出显著性,意味着两组人群在语言功能评估结果方面均有着差异性,该量表可以较好的区别出正常人群及失语症患者。ROC曲线下面积即AUC值可以反映诊断试验的准确性大小,当AUC值越接近1.0时,表明检测方法真实性越高,当0.50
失语症被认为是许多临床医生在临床工作过程中遇到的最吸引人和最复杂的神经语言学问题之一[10]。基于言语流利性、听理解和复述能力的临床分类是目前最常用的分类原则[11],可分Broca、Wernicke、传导性失语、完全性失语、经皮质运动性失语、经皮质感觉性失语、经皮质混合性失语、命名性失语等八种类型[7,12]。根据目前最广泛应用的分类原则,对30例卒中后失语症患者进行分类诊断,结果表明通过该量表与ABC量表分类结果高度一致,由此可以推断该量表可用于卒中后失语症的分类诊断,为下一步的临床工作提供一种新的评估工具。由于ABC量表测试时间长整体完成度较低,本次分类诊断的研究样本量较小,只对30例卒中后失语症进行了分类结果数量的比较,后期需扩大样本量对分类结果进行标准化以验证其分类诊断有效性。
早期识别和诊断语言缺陷是实现康复收益最大化的重要一步[13],理想情况下,筛查评估应该是快速和简单的管理,各种医疗保健专业人员应该有可能在很少或根本不需要培训的情况下进行测试[14]。通常情况下完成ABC失语量表的评估需花费1小时甚至更长时间,在实际临床工作过程中,急性脑卒中患者不会容忍冗长的评估,由于评估时间过长受试者往往容易疲劳甚至出现不配合完成评估的情况。本研究表明自编简易临床失语量表平均检测时间通常不超过半小时,条目简短、可大范围快速筛查、临床实用性好。对比ABC失语量表评估需花费1小时甚至更长时间,自编简易临床失语量表克服了临床工作中急性脑卒中患者由于评估时间过长出现不配合完成的情况。同时该量表体现出了患者语言功能的多维概况,量化了核心语言领域的优势和弱点,受试者接受程度及完成率较高。对操作者而言该检查法操作简单,在进行语言功能评估时可靠简便,在实际工作中可供临床工作者广泛使用,从而为临床制定治疗方案、监测病情发展、评价预后提供基础。如加以推广,可使更多的脑卒中后失语症患者获益。
传统的失语症评估量表太长,在临床工作中难以作为急性脑卒中的评估或监测工具,在需快速评估失语症患者语言功能情况时,自编简易临床失语量表可以快速对语言功能评估,起到准确诊断和指导治疗的作用。本次研究亦存在不足之处,其一,本研究为单中心研究,研究对象为四川省人民医院神经内科及康复科住院患者,样本代表性有限,需进一步加强多中心合作以进一步验证其有效性。其二,本研究样本量较小,难以制定测验的划分值,需进一步扩大研究范围以明确该量表在评估语言功能时的特异度和灵敏度。

