无痛胃肠镜诊疗术在消化内科疾病中的临床应用效果
刘顺清
(乌海市海勃湾区人民医院,内蒙古 乌海)
0 引言
在诊断消化系统疾病的过程中,最常用的诊断方法是胃肠内窥镜,但胃肠内窥镜是一种侵入性诊断,患者往往患有腹部扩张、腹痛、呕吐和恶心。相关的不良影响加重了检查过程中的疼痛,加重了身体和心理伤害[1]。同时,有些病人耐受力不强,导致诊断和治疗不佳,延误了病情,错过了最好的治疗时间。有关数据表明,将近一半接受胃肠检查的病人都不愿意再次接受胃肠内窥镜检查。随着医学技术的发展和进步,无痛胃镜的诊断和治疗逐渐引起人们的注意[2]。
1 资料与方法
1.1 一般资料
选取我院2019年11月至2020年5月收治的120例消化内科疾病患者随机分为对照组和观察组,每组60例;所有患者满足胃肠镜检查标准,排除身体基本功能严重不全的患者。在观察组60例中,男性32例,女性28例。最小年龄为20岁,最大为60岁,平均(40.0±6.5)岁。在对照组60例中,男性35例,女性25例,最小年龄为21岁,最大为62岁,平均(41.5±4.9)岁。两组患者的性别、年龄等基本资料相比(P>0.05),具有可比性。
1.2 方法
所有患者入院之后,在实施检查之前全部禁食禁水,对患者的身体的各项指标进行检查,包括:血压、心率等,在手术室里准备好氧气、急救药物、多功能检查仪器等。将常规胃镜检查治疗用于对照组患者,具体包括:首先对患者进行咽部麻醉,引导患者做出左侧卧位,使用胃镜经过口垫进入口腔,引导患者做吞咽动作,使胃镜能够进入食管和胃部。在检查完成后,在对患者的身体各项指标进行观察。观察组患者使用无痛胃镜诊疗术,具体包括:建立静脉通道,使用鼻导管给氧方式,氧流量2~3 L/min,使用芬太尼0.05 mg静脉推注,使用1.5~2.5 mg/kg剂量的丙泊酚进行同时推注。观察患者睫毛,在睫毛反应消失之后,再进行胃镜检查,在检查时,结合患者的具体情况适当推注丙泊酚,其剂量在30~50 mg。密切监测患者的各项生命体征。
1.3 效果判定
对比两组患者的收缩压(SBP)、舒张压(HBP)、心率情况。
对比两组患者的手术时间。
1.4 统计学方法
2 结果
2.1 两组患者的SBP、HBP、心率情况对比
观察组患者SBP、HBP、心率均低于对照组患者,差异具有统计学意义(P<0.05),详见表1。
2.2 两组患者手术时间对比
观察组患者的手术时间为(4.35±0.94)min,对照组患者的手术时间为(6.61±0.62)min,观察组患者的手术时间比对照组患者短(t=15.546,P=0.000),差异具有统计学意义(P<0.05)。
表1 两组患者的SBP、HBP、心率情况对比(±s)
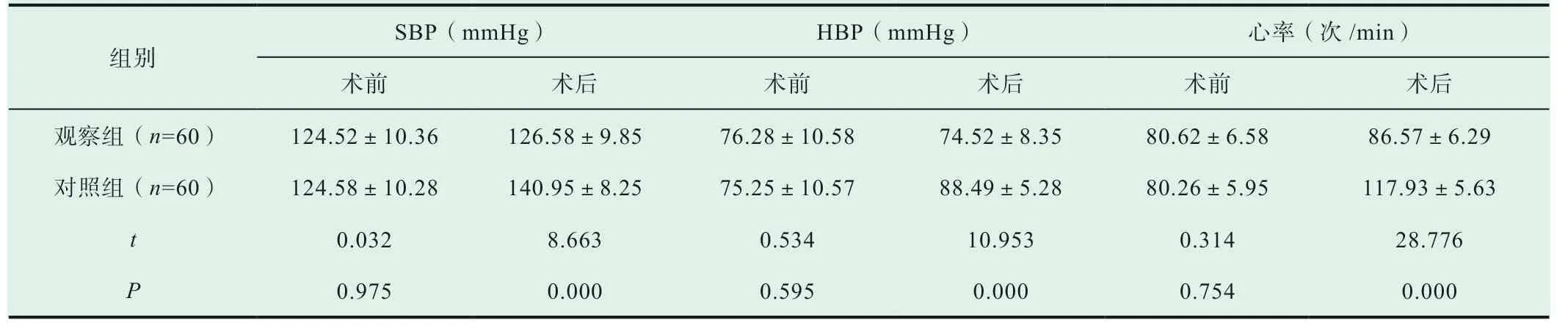
表1 两组患者的SBP、HBP、心率情况对比(±s)
?
3 讨论
消化内科疾病种类繁多,以肠胃病最为常见,临床上多数患者出现恶心、消化不良和腹痛。不同类型的疾病会有不同的症状,病程也会不同,如果不立即治疗,很容易引起并发症,甚至转化为胃癌和肠癌。在胃肠道疾病中,胃肠道疾病的诊断和治疗主要发生在临床上,由于近年来技术的不断发展,医疗技术水平也在不断提高。胃镜检查是临床上广泛应用的诊断技术[3]。由于胃肠道技术是一种侵入性、介入性的手术,延长了患者的胃肠道,使患者出现恶心、呕吐、疼痛等不适症状,加重了患者的精神负担,有的患者甚至产生了抵抗,严重影响控制手术的开展。无痛胃肠内窥镜是在传统胃肠内窥镜技术的基础上改进而成的。根据足够的麻醉量,病人可以在深度睡眠的基础上终止手术。使用麻醉药能有效降低患者进入体内时对胃肠道内窥镜的感知,能有效减轻患者在诊疗过程中的身体负担和心理压力,而在这种情况下诊断和治疗的患者可以有效地减少咽喉反应[4]。患者不会感到疼痛,有效地提高诊断和治疗水平,使他们能够在研究领域积极地与医生合作,与传统的胃肠内窥镜相比,无痛胃肠内窥镜更加人性化,可以为患者提供更好的研究体验,帮助患者了解病情,制定准确的治疗方案。从操作经验来看,胃肠道无痛诊疗可有效缩短诊疗时间,为患者节省时间,对患者造成低心理压力,也不会引起患者抵抗,影响诊疗效果。
本次研究结果显示,观察组患者SBP、HBP、心率均低于对照组患者且手术时间少于对照组患者,差异具有统计学意义(P<0.05)。
综上所述,对消化内科疾病患者使用无痛胃肠镜诊疗术中能够优化患者的术中生命体征,有较高的安全性,值得推广使用。

