甲状腺侧叶切除术对孤立甲状腺结节患者甲状腺功能的影响与安全性分析
王洪波
(吉林省人民医院乳腺甲状腺外科,吉林 长春 130021)
甲状腺结节是指在甲状腺内的肿块,其属于临床常见的甲状腺疾病之一,包括单发与多发两种,临床实践中以单发结节甲状腺癌居多[1]。目前多采用手术治疗该疾病,常规的甲状腺次全切除术出血量较多,对患者造成的创伤较大,且恶性患者易残留病灶,增加甲状旁腺、喉返神经损伤的风险,患者身心负担较重。而甲状腺侧叶切除术具有切口小、手术时间短的优势,其可减轻手术对机体的刺激,有助于术后恢复,且不会遗留隐性癌变,从而降低复发风险[2]。现以甲状腺侧叶切除术对孤立甲状腺结节患者甲状腺功能的影响与安全性为本研究探究重点,并作如下报道。
1 资料与方法
1.1 一般资料以2018年2月至2020年6月吉林省人民医院收治的60例孤立甲状腺结节患者为研究对象,按照随机数字表法分为对照组(30例)与观察组(30例)。对照组患者年龄30~68岁,平均(49.56±6.53)岁;男、女患者分别为10、20例。观察组患者年龄30~67岁,平均(48.74±6.46)岁;男、女患者分别为11、19例。对比两组患者一般资料,差异无统计学意义(P>0.05),组间具有可比性。患者或家属对本研究知情同意,且研究经院内医学伦理委员会审核批准。纳入标准:与《中国甲状腺疾病诊治指南:甲状腺结节》[3]中的相关诊断标准相符者;患者均经CT和病理检查确诊;患者进行体格检查时发现有肿块或结节等。排除标准:合并甲状腺癌者;合并严重心、肝、肾器官器质性疾病者;精神异常者等。
1.2 方法对照组患者实施甲状腺次全切除术:患者取仰卧位,于双侧颈丛进行麻醉,消毒铺巾后取弧形切口,逐层分离皮下颈阔肌层等组织,切断甲状腺前肌群,充分暴露甲状腺,对甲状腺上极进行处理,完成甲状腺的牵引,经由外缘分离下极,翻开甲状腺腺体,充分暴露甲状腺腺体后面,彻底切除结节组织,术后针对患者具体情况放置引流管。观察组患者实施甲状腺侧叶切除术:患者取仰卧位,消毒铺巾后气管插管行全身麻醉,于患者胸骨上颈横纹处取切口,分离皮瓣,经颈白线至腺体处将腺体的外包膜切开,对甲状腺腺体进行游离,并探查腺体情况,气管前离断甲状腺峡,分离后用超声刀切断甲状腺静脉,持续向下分离动脉与下静脉,并选择丝线结扎,用超声刀切断,于甲状腺背充分暴露喉返神经,直至解剖到喉处,同时避免喉返神经受损,沿被膜分离甲状腺上动脉与上静脉,各分支分离后结扎,用超声刀切断,保护好甲状旁腺血供后支,完整切除甲状腺的双叶、峡部和锥状叶。两组患者均于术后随访3个月。
1.3 观察指标①将两组患者手术相关指标(术中出血量、切口长度、手术时间及住院时间)进行对比。②将两组患者术前、术后3个月生活质量评分进行对比,根据健康状况调查简表(SF-36)评分[4]评价,包括社会职能、情感职能、生理职能3项,各项总分均为100分,患者所得分值越高表示其生活质量越好。③将两组患者术前、术后3个月甲状腺功能进行对比,采集患者3 mL空腹静脉血,离心(转速为3 000 r/min,时间为5 min)后取上层血清,采用化学发光免疫法检测血清过氧化物酶(TPO)、促甲状腺激素(TSH)、游离三碘甲腺原氨酸(FT3)、游离甲状腺素(FT4)水平。④将两组患者术后3个月并发症(声嘶、呛咳、抽搐)发生情况进行对比。
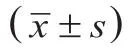
2 结果
2.1 手术相关指标相较于对照组,观察组患者术中出血量减少,切口长度、手术时间、住院时间均缩短,差异均有统计学意义(均P<0.05),见表1。

表1 两组患者手术相关指标比较
2.2 生活质量评分术后3个月两组患者社会职能、生理职能、情感职能评分与术前比均升高,且观察组升高幅度大于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者生活质量评分比较(,分)
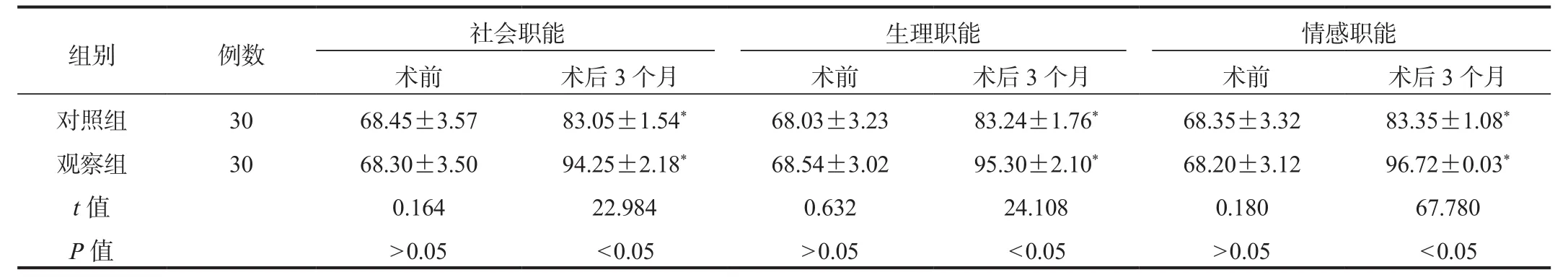
表2 两组患者生活质量评分比较(,分)
注:与术前比,*P<0.05。
组别 例数 社会职能 生理职能 情感职能术前 术后3个月 术前 术后3个月 术前 术后3个月对照组 30 68.45±3.57 83.05±1.54* 68.03±3.23 83.24±1.76* 68.35±3.32 83.35±1.08*观察组 30 68.30±3.50 94.25±2.18* 68.54±3.02 95.30±2.10* 68.20±3.12 96.72±0.03*t值 0.164 22.984 0.632 24.108 0.180 67.780 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.3 甲状腺功能术后3个月两组患者血清TPO、FT3、FT4水平与术前比均降低,且观察组降低幅度大于对照组;而两组患者血清TSH水平与术前比均升高,且观察组升高幅度大于对照组,差异均有统计学意义(均P<0.05),见表 3。
表3 两组患者甲状腺功能比较()
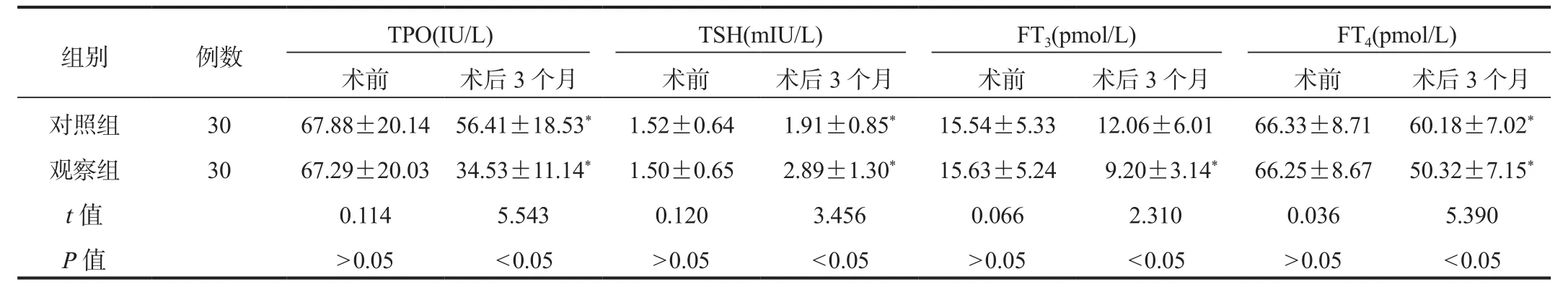
表3 两组患者甲状腺功能比较()
注:与术前比,*P<0.05。TPO:过氧化物酶;TSH:促甲状腺激素;FT3:游离三碘甲腺原氨酸;FT4:游离甲状腺素。
组别 例数 TPO(IU/L) TSH(mIU/L) FT3(pmol/L) FT4(pmol/L)术前 术后3个月 术前 术后3个月 术前 术后3个月 术前 术后3个月对照组 30 67.88±20.14 56.41±18.53* 1.52±0.64 1.91±0.85* 15.54±5.33 12.06±6.01 66.33±8.71 60.18±7.02*观察组 30 67.29±20.03 34.53±11.14* 1.50±0.65 2.89±1.30* 15.63±5.24 9.20±3.14* 66.25±8.67 50.32±7.15*t值 0.114 5.543 0.120 3.456 0.066 2.310 0.036 5.390 P值>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
2.4 并发症观察组患者术后3个月并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表4。
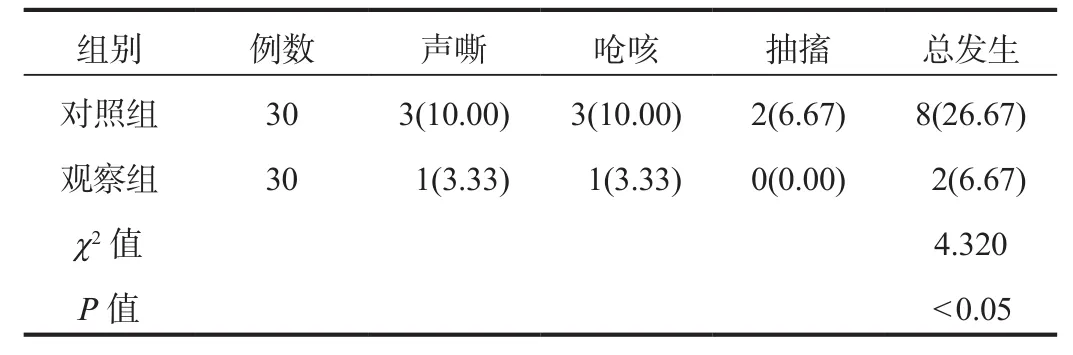
表4 两组患者并发症发生率比较[例(%)]
3 讨论
甲状腺结节发病率较高,患者多表现为声嘶、颈组织肿胀等症状,若不及时治疗可使结节发生病变,甚至发展为甲状腺癌。临床多采用手术治疗,甲状腺次全切除术可显著改善结节症状,但因切口较大易出现血管破裂、神经损伤等情况,且术后易引发并发症。而甲状腺侧叶切除术的术野清晰,可降低甲状腺结节的遗漏概率,且侧腺部分的手术操作相对简单,可有效缩短手术时间,减轻患者痛苦,改善预后[5]。在本研究中,相较于对照组,观察组患者术中出血量减少,切口长度、手术时间、住院时间均缩短,术后3个月社会职能、生理职能、情感职能评分均升高,表明孤立甲状腺结节患者行甲状腺侧叶切除术后,可提高其治疗效果和生活质量。
患者发生甲状腺结节后,可引发甲状腺功能障碍,导致血液内甲状腺素持续降低。FT3、FT4是三碘甲状腺原氨酸(T3)和甲状腺素(T4)在血清中的游离形式,正常状态下维持动态平衡,TPO是催化甲状腺激素合成的重要酶,其水平越高发生甲状腺癌的风险越大[6]。甲状腺侧叶切除术可彻底切除结节,恢复患者体内甲状腺激素释放素,促进TSH分泌,同时降低TPO水平,减少其对甲状腺激素合成的促进作用[7]。在本研究中,观察组患者血清TPO、FT3、FT4水平均低于对照组,血清TSH水平高于对照组,表明孤立甲状腺结节患者行甲状腺侧叶切除术后,可改善其甲状腺功能。此外,甲状腺侧叶切除术保留甲状腺背部腺体,且术中操作避免接触甲状旁腺、喉返神经,进而降低损伤血管和神经的风险[8]。在本研究中,观察组患者并发症总发生率低于对照组,表明孤立甲状腺结节患者行甲状腺侧叶切除术后,可降低其并发症风险。
综上,对孤立甲状腺结节患者行甲状腺侧叶切除术后,可提高其治疗效果和生活质量,同时改善甲状腺功能,且安全性较高,临床可推广应用。

