含贝达喹啉方案治疗耐多药结核病的研究进展
廖伟明 付亮 邓国防 袁小亮
据世界卫生组织[1]估计,2019年全球新增近50万例耐多药结核病(multidrug-resistant tuberculosis,MDR-TB)和利福平耐药结核病(rifampicin-resistant tuberculosis,RR-TB)患者,其中20.1%同时对氟喹诺酮类药品耐药。中国MDR-TB 负担位居全球第三位,但MDR-TB治愈率仅为54%[1],故MDR-TB的治疗是我国乃至全球结核病控制的难点与挑战。
贝达喹啉(bedaquiline)是自1971年以来第一个批准上市的新型抗结核药品。世界卫生组织[2]2020年发布的《耐药结核病治疗整合指南》,中国防痨协会[3]2019年发布的《耐药结核病化学治疗指南(2019年简版)》,以及中华医学会结核病学分会[4]发布的《中国耐多药和利福平耐药结核病治疗专家共识(2019年版)》均将贝达喹啉作为A组药物。贝达喹啉于2020年1月进入中国市场,使用时间较短,为更合理地使用目前在国内市场唯一能获得的新药,笔者就贝达喹啉相关临床应用与研究进展进行综述。
一、贝达喹啉的分子结构和抗结核分枝杆菌的作用机制
贝达喹啉曾称为TMC-207和R207910,化学名称为(1R,2S)-1-(6-溴-2-甲氧基-3-喹啉基)-4-(二甲基氨基)-2-(1-萘基)-1-苯基-2-丁醇化合物和富马酸(1∶1);分子式为C32H31BrN2O2·C4H4O4,相对分子质量为671 580[5]。贝达喹啉是二芳基喹啉类的代表药品,通过抑制结核分枝杆菌的三磷酸腺苷(ATP)合成酶而发挥抗结核分枝杆菌的作用[6]。贝达喹啉能够与ATP合成酶低聚物亚基C相结合,影响ATP合成酶质子泵的活性,导致ATP合成受阻,从而阻止结核分枝杆菌中的ATP能量供应,发挥抗菌及杀菌作用[7-8]。由于作用机制不同,贝达喹啉与传统的抗结核药品无交叉耐药性,并对敏感菌株、耐药菌株及休眠菌均具有较强的抗菌活性。
二、贝达喹啉治疗MDR-TB的地位变迁
贝达喹啉于2012年被美国食品药品监督管理局批准用于治疗MDR-TB。美国疾病预防控制中心和世界卫生组织相继发布了有关其使用的指南,当不能另外提供有效的治疗方案时,贝达喹啉可作为MDR-TB联合治疗的一部分[9-10]。南非从2013年开始应用贝达喹啉,目前关于贝达喹啉的大部分研究数据都来自南非,这些研究数据为世界卫生组织指南的更新变化提供了支持[11]。2018年,Ahmad等[12]对个体患者数据(IPD)进行Meta分析,证实了贝达喹啉的有效性和安全性。世界卫生组织2018年、2019年和2020年发布的全球结核病报告均将贝达喹啉作为治疗MDR-TB的A组首选药品之一[1, 13-14]。
三、含贝达喹啉方案治疗MDR-TB的临床应用
1.含贝达喹啉方案在长程MDR-TB或RR-TB方案中的应用:2018年,Lancet发表了一项Meta分析,作者筛选了2009年1月1日至2016年4月30日Medline、Embase和Cochrane Library数据库内观察性和试验性应用贝达喹啉治疗MDR-TB的文章,来自25个国家的50个研究共12 030例患者入选。结果显示,贝达喹啉可降低治疗失败和复发的风险,调整后的优势比为0.10(95%CI:0.05~0.14);死亡风险调整后的优势比为-0.14(95%CI:-0.19~-0.10)[12],这表明含有贝达喹啉的方案可提高治疗成功率,降低病死率,从而奠定其在治疗MDR-TB或RR-TB中的优势地位。
2.含贝达喹啉方案在短程MDR-TB或RR-TB治疗中的应用:目前全球有数个含贝达喹啉的短程治疗方案正在入组中[15]。世界卫生组织[16]根据南非结核病项目的数据对含贝达喹啉的全口服短程化疗方案进行评估。南非的方案为4~6 Bdq-Lfx/Mfx-Eto-EMB-PZA-INHh-Cfz/5 Lfx/Mfx-Cfz-PZA-EMB(Bdq:贝达喹啉;Lfx:左氧氟沙星;Mfx:莫西沙星;Eto:乙硫异烟胺;EMB:乙胺丁醇;PZA:吡嗪酰胺;INHh:高剂量异烟肼;Cfz:氯法齐明)。结果显示,贝达喹啉替代注射剂的短程抗结核方案可明显改善MDR-TB或RR-TB 患者的治疗成功率,并明显降低失访率,上述方案适用于既往未暴露于二线药物且已证实对氟喹诺酮类药品敏感的患者。无论患者是否存在HIV感染,治疗结局相似。但由于数据缺乏,仍需在试验性研究条件下对上述方案的疗效、安全性和耐受性进行及时评估。而且时间尚短,此方案并未开始广泛应用。
总之,世界卫生组织[2]2020年发布的《耐药结核病整合指南》推荐使用含贝达喹啉的3种方案治疗MDR-TB:(1)治疗MDR/RR-TB含贝达喹啉全口服短程方案;(2)治疗MDR/RR-TB的个体化、长程方案;(3)治疗准广泛耐药结核病(pre-XDR-TB;由符合MDR/RR-TB定义、同时对任意氟喹诺酮类药物耐药的结核分枝杆菌菌株引起的结核病)的BPaL方案(由贝达喹啉、普瑞马尼和利奈唑胺组成的3种药品联合治疗方案)。个体化长程方案适用性最广,而对于确诊的、符合特定条件的MDR/RR-TB患者(即此前接受本方案中所含二线抗结核药品治疗不超过1个月;可以排除对氟喹诺酮类药品耐药的患者;没有播散性结核病;没有严重肺外结核病),建议治疗方案为9~12个月含贝达喹啉全口服方案(条件性推荐,证据质量极低)[17-18],即对于符合特定条件的MDR/RR-TB,推荐采用含贝达喹啉的全口服方案替代原来的含注射剂标准短程方案[19]。短程治疗方案是MDR/RR-TB未来的治疗趋势,目前正在进行的MDR/RR-TB临床试验大多为含贝达喹啉的6~9个月全口服方案[19]。
四、含贝达喹啉治疗方案的临床试验研究进展
(一)国际上含贝达喹啉方案的临床试验
1. STREAM:STREAM研究第一阶段是一项Ⅲ期、随机、多中心、非劣效性试验,在埃塞俄比亚、南非、越南和蒙古开展,比较了标准的9~11个月的MDR-TB短程治疗方案和18~24个月的长程方案(世界卫生组织批准使用的MDR-TB治疗方案)。最终的试验结果表明,短程治疗方案在有效性及安全性方面并不劣于长程治疗方案[20]。但是,该方案的局限性在于,需排除氟喹诺酮类药品和吡嗪酰胺的耐药性。
STREAM研究的第二阶段(STREAM Ⅱ)自2016年开始招募受试者,试验组将贝达喹啉替换短程方案内的二线注射剂,对照组为含二线注射剂的短程治疗方案,比较两个方案的有效性、安全性和成本。到2020年1月停止招募,共纳入588例MDR-TB患者[21]。研究的初步结论将会在2021年7月发布。
2. NiX-TB:结核病联盟(TB Alliance)针对广泛耐药结核病(XDR-TB)患者或患者不能耐受治疗或MDR-TB治疗无效的患者,进行了Nix-TB研究。该研究在南非纳入109例患者。使用BPaL方案治疗6~9个月,发现治疗成功率高达90%,世界卫生组织将NiX-TB研究数据集与来自38个国家55个研究或中心的IPD进行匹配对照,最终以白俄罗斯、印度、法国等国家456例含贝达喹啉和利奈唑胺作为长程治疗方案的患者数据确立为对照组(按氟喹诺酮类药品耐药状态和HIV状态进行匹配),对比Nix-TB和IPD数据后发现,BPaL方案组治疗成功率提高,但是治疗成功率并未达到明显的统计学差异标准,同时指南制定小组对BPaL方案安全性存在一定顾虑,尤其是其存在生殖毒性,且研究设计存在局限性,以及证据的总体质量较低。基于以上原因,指南推荐BPaL方案可在实施性研究的条件下使用,即对于无法根据世界卫生组织现有推荐药品组成有效治疗方案的个别患者,根据当地伦理标准委员会审核通过后,BPaL方案可能被视为最后的治疗手段[22]。无论如何,BPaL方案具有用药少、疗程短、全口服和方便患者管理等特点,是MDR/XDR-TB治疗的重大突破。
3. NeXT:NeXT研究是一项Ⅲ期临床试验,评估了贝达喹啉、乙硫异烟胺或大剂量异烟肼、利奈唑胺、左氧氟沙星和吡嗪酰胺组成的6~9个月无注射剂方案治疗MDR-TB患者的疗效,并与21~24个月吡嗪酰胺、乙硫异烟胺、特立齐酮、莫西沙星、卡那霉素方案进行比较[23]。此试验正在南非开展,计划于2021年6月完成。
4. TB-PRACTECAL:TB-PRACTECAL研究为无国界医生在全球多中心开展的随机对照Ⅱ~Ⅲ期临床试验,以世界卫生组织推荐的MDR/XDR-TB标准化疗方案为对照,用以评价含贝达喹啉和普瑞马尼的三组6个月短程化疗方案治疗耐多药肺结核(含XDR-TB)的安全性和有效性,该研究计划纳入患者630例。主要结局包括8周的痰菌阴转率,以及不良结局的发展(治疗失败或复发、死亡、中止或在72周的随访期内失访)[24]。该试验正在白俄罗斯、南非和乌兹别克斯坦进行。计划于2021年4月完成。
5. endTB:endTB研究是无国界医生正在全球多中心开展的随机对照的非劣效性研究。该研究主要针对氟喹诺酮类药品敏感、利福平耐药或MDR-TB患者,计划纳入患者750例,比较五组9个月的全口服短程治疗方案是否非劣于常规标准化治疗方案。这五组试验方案共同点为均包含氟喹诺酮类药品和吡嗪酰胺、至少由3种可被认为有效的药品组成(既往未使用过或入组筛查时未发现耐药)、各方案至少包括贝达喹啉或德拉马尼任意一种,预计2021年6月完成[25]。endTB研究有部分阶段性成果已经发表,带来了有益经验,如某些地区即使没有注册,也有可能进口抗结核药物;强调良好的临床监测比药物警戒性报告更为重要;临床医生应该推广使用新药和老药新用;收集数据以产生科学证据需要财政和人力资源保障;试点项目可以推动国家扩大研究规模等[26]。无国界医生组织的另一项研究——endTB-Q,是一项随机对照的Ⅲ期临床试验,评估了2种短程全口服方案治疗对氟喹诺酮类药品耐药MDR-TB患者的有效性和安全性,试验组为贝达喹啉、利奈唑胺、德拉马尼、氯法齐明组成的疗程为24~39周的治疗方案,对照组为世界卫生组织最新指南推荐的短程方案[27]。该方案预计2020年12月完成。
6. SimpliciTB:SimpliciTB 研究是TB Alliance组织的一项以药物敏感性结核病(drug sensitive tuberculosis,DS-TB)患者或MDR-TB患者为目标人群的Ⅲ期临床试验,治疗方案为贝达喹啉、普瑞玛尼、莫西沙星、吡嗪酰胺,对DS-TB的疗程为4个月(对照组为标准的2H-R-Z-E/4H-R方案),对MDR-TB疗程为6个月(无对照组)。该研究主要终点为2个月培养阴转率,次要终点为治疗完成后6个月的治愈率,预计2022年9月完成[28]。TB Alliance在前期的一项Ⅱb期研究表明,MDR-TB 患者2个月培养阴转率几乎达到了100%[29]。
7. BEAT TB:BEAT TB研究是一项正在南非开展的Ⅲ期试验研究项目,它的目标是减少耐药结核病患者的不良反应,缩短疗程,评估6个月MDR-TB口服方案(由贝达喹啉、德拉马尼、利奈唑胺、左氧氟沙星和氯法齐明组成)与南非国家标准治疗方案(即9个月治疗方案,由贝达喹啉、异烟肼、乙胺丁醇、吡嗪酰胺、利奈唑胺、氯法齐明、左氧氟沙星组成)相比的安全性和有效性[30]。预计2023年3月完成。
国际上采用贝达喹啉治疗MDR-TB的临床试验大部分处于研究阶段,仅少部分研究发表了阶段性成果。具体见表1。

表1 国际耐多药结核病临床试验[21-25, 27-28, 30]
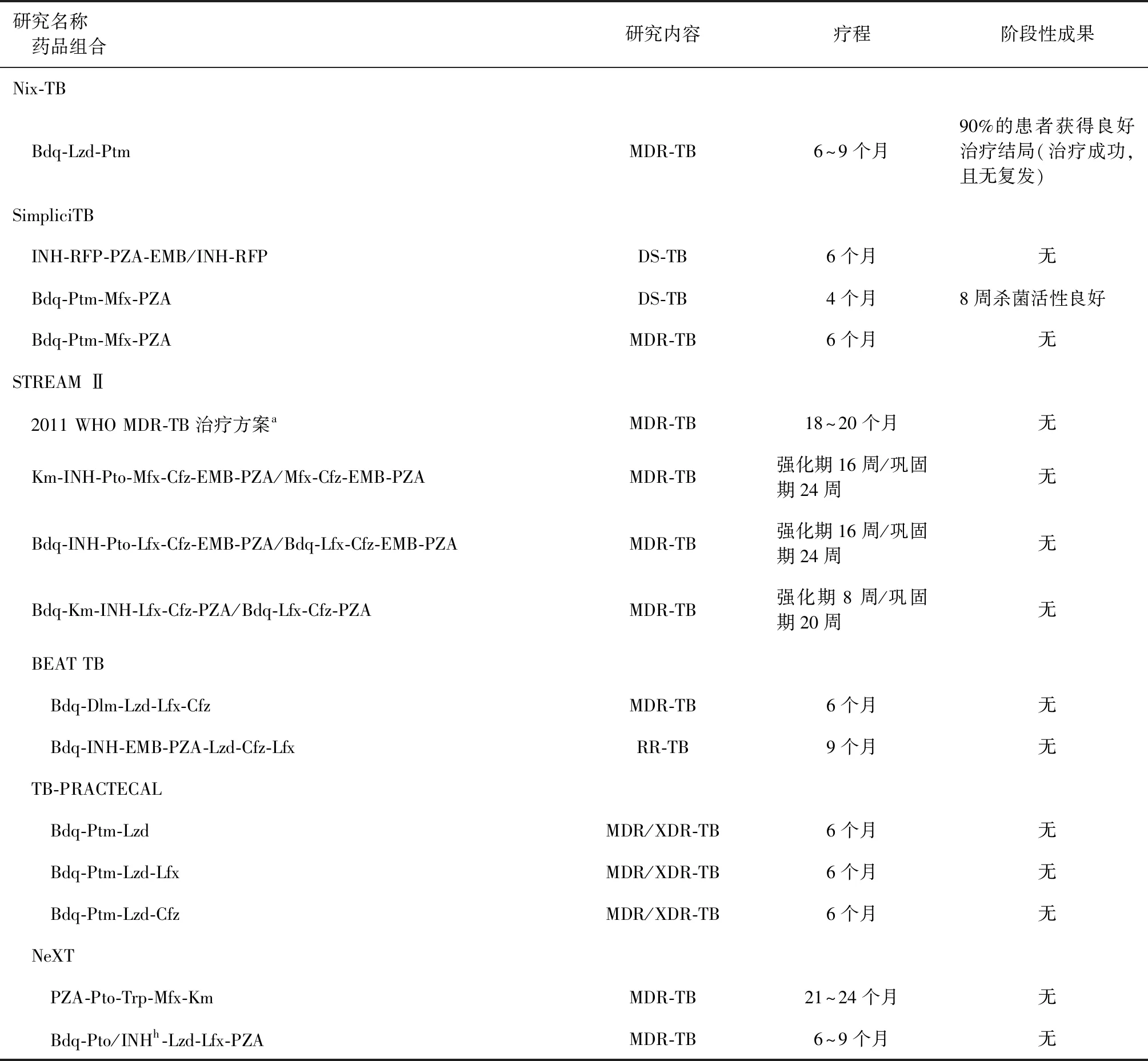
续表1
(二)国内含贝达喹啉方案临床试验研究
1. 中国MDR-TB全口服短程方案临床试验:该研究由国家感染性疾病临床医学研究中心/深圳市第三人民医院牵头,是一项前瞻性、多中心、开放、非随机、对照试验,采用“利奈唑胺、莫西沙星、环丝氨酸、氯法齐明、吡嗪酰胺”或“贝达喹啉、利奈唑胺、左氧氟沙星、环丝氨酸”9个月方案。在通过MIC法或全基因组测序检测到对氟喹诺酮类药品耐药或吡嗪酰胺耐药的情况下,丙硫异烟胺、吡嗪酰胺和大剂量异烟肼将作为替代药物,且疗程延长至12个月[31]。预计2024年5月完成。
2. 全口服短程方案治疗氟喹诺酮类药品敏感MDR-TB的多中心随机撤药试验:该研究为随机、多中心、平行对照Ⅲ期临床试验,由国家感染性疾病临床医学研究中心/深圳市第三人民医院、复旦大学附属华山医院共同牵头,根据世界卫生组织指南选药原则制定方案为:贝达喹啉、利奈唑胺、莫西沙星、环丝氨酸,针对其中治疗效果良好的患者,开展撤药随机对照试验,探索最佳的、缩短的疗程,旨在验证6个月超短程方案的有效性和安全性非劣于9个月短程方案[32]。预计2024年12月完成。
3. 树突状细胞联合含贝达喹啉的抗结核新方案干预治疗难治性MDR-TB患者的Ⅰ期临床研究:该研究于2020年8月5日在上海市公共卫生临床中心开展,旨在评估短程抗MDR-TB治疗方案对长程化疗失败的MDR-TB患者的临床疗效,以及自体树突状细胞体外诱导分化成熟回输辅助治疗MDR-TB的临床有效性,评估不同组别MDR-TB患者治疗前、治疗后的T细胞功能变化及基因表观修饰的变化[33]。预计2023年12月底完成。
4. 贝达喹啉在耐多药/利福平耐药肺结核儿童中的安全性及初步有效性试验研究方案:该研究为Ⅱ期临床试验,于2020年6月10日在上海市公共卫生临床中心开展,旨在研究贝达喹啉在中国耐多药/利福平耐药肺结核儿童(≥6岁,<18岁)中的安全性及初步有效性,为后续贝达喹啉治疗耐多药/利福平耐药肺结核儿童的用药剂量提供依据[34]。预计2021年12月10日完成。
5. 含贝达喹啉治疗MDR-TB短程新方案的多中心随机对照研究:该研究由首都医科大学附属北京胸科医院主办,于2019年9月1日开始在全国多个中心开展,为随机平行对照、Ⅳ期临床试验,试验组中一组为含贝达喹啉和利奈唑胺的9~11个月方案(4~6Mfx-Bdq-Lzd-Cfz-Cs/5Mfx-Cfz-Cs;Cs:环丝氨酸;Lzd:利奈唑胺),一组为利奈唑胺替代注射剂的16~18个月短程治疗方案(4~6Mfx-Lzd-Cfz-INH-PZA-EMB-Pto/12 Lfx-Cfz-PZA-EMB;INH:异烟肼;Pto:丙硫异烟胺);对照组干预措施为6Mfx-Am-Cfz-INH-PZA-EMB-Pto/12Mfx-Cfz-PZA-EMB(Am:阿米卡星),拟组织开展含贝达喹啉的MDR-TB短程治疗方案和利奈唑胺替代注射剂的临床研究,探索适用于中国人群的短程MDR-TB治疗新方案的安全性和有效性,为制定中国MDR-TB短程治疗方案提供循证医学依据[35]。预计2023年12月底完成。
五、总结与展望
近年来,多种含贝达喹啉的化疗方案治疗MDR-TB或XDR-TB均取得了较高的治疗成功率,具有良好的安全性,贝达喹啉在临床上的应用也越来越多。在我国,也有一定的使用经验,但贝达喹啉和其他药品的最佳搭配、与新药的联合应用、在短程方案中的应用、耐药的监测和预防、在特殊人群及肺外结核中的应用、超过6个月用药的有效性及安全性等,仍需进一步研究与探讨。应基于我国国情的耐药基线、耐药结核病快速检测技术和药品供应状况,探索适宜我国药物可及性及可承担水平的、精准化个体化的短程化疗方案,探索适用于不同场景的最佳化疗方案及综合治疗模式。

