经腓骨外侧入路Philos钢板结合空心螺钉行胫距关节融合术对严重踝关节炎的疗效
李琦,尚林,贾光辉,王亚磊,王翔宇,王爱国
(郑州市骨科医院 足踝外科,河南 郑州 450052)
踝关节运动时生物力学变化复杂,踝关节传导身体重量80%需通过胫距关节[1],一旦破坏,极易形成踝关节炎。踝关节炎严重时会导致踝关节疼痛、行走困难。目前对于踝关节炎病情划分应用最广泛的是Takakura分期,对于Ⅰ~Ⅲ期可选择保关节治疗,包括禁止剧烈活动、口服非甾体抗炎药及佩戴矫正器等保守治疗[2]。保守治疗失败者可选择手术治疗,包括关节清理术、关节牵开术及关节周围截骨术等。对于Takakura分期Ⅳ期的严重踝关节炎患者,胫距关节融合术是主要治疗手段[3],可以有效减轻疼痛,矫正畸形,使踝关节相对稳定,可跖行[4]。经腓骨外侧入路目前是行胫距关节融合术的主要入路方式,可以有效地矫正力线,植骨充分,固定可靠。关节镜下融合手术越来越广泛,但是需熟练掌握关节镜技术,并且对于踝关节畸形严重的患者并不适合。本研究采用经腓骨外侧入路倒置Philos钢板结合空心螺钉行胫距关节融合术治疗严重踝关节炎患者,观察其临床疗效。
1 资料与方法
1.1 一般资料以2016年10月至2018年12月于郑州市骨科医院足踝外科住院治疗的61例严重踝关节炎患者为研究对象,其中男30例,女31例,年龄40~68岁,中位年龄56岁。左踝28例,右踝33例;创伤性关节炎39例,骨关节炎18例,距骨坏死2例,马蹄内翻足2例。所有病例均为Takakura分期Ⅳ期[5],表现有踝关节疼痛、僵硬及行走困难,视觉模拟评分法(visual analogue scale,VAS)评分为6~9分,平均(6.93±1.52)分,美国足踝外科协会(American Orthopaedic Foot and Ankle Society,AOFAS)评分为30~62分,平均(41.50±5.31)分。所有患者均未合并临近关节炎、畸形、感染或下肢力线不良,无其他严重的全身性疾病。本研究获郑州市骨科医院医学伦理委员会批准(郑骨医LLWYH-2016018),所有患者术前均知情同意并签署知情同意书。
1.2 手术方法蛛网膜下腔阻滞麻醉成功后,健侧卧位,患肢上止血带,常规术区消毒、铺巾,抬高患肢驱血后给止血带充气,压力达280 mmHg(1 mmHg=0.133 kPa)。经踝关节外侧由胫距关节近端做长约6 cm切口,依次切开皮肤、皮下、筋膜层,显露腓骨远端,注意保护穿支动脉、腓肠神经及腓骨长短肌腱,于胫距关节上约5 cm处截断腓骨,将截骨线以远游离,显露胫距关节。用撑开器撑开胫距关节,根据紧张程度行软组织松解或跟腱延长。将关节软骨和硬化的软骨下骨去除,生理盐水冲洗后,使用直径3.0 mm钻头每间隔2 mm均匀钻孔,至孔道渗血,对于关节面硬化严重者,用骨刀在关节面上做“鱼鳞状”切口,然后钻孔。钻出的骨屑保留至胫距关节,作为骨诱导基质,根据术前踝关节畸形程度,将截取的腓骨清理后制成骨条或骨块,填塞于胫距关节间隙。保持踝关节背伸0,外旋5°~10°后足外翻5°[6],用直径2.0 mm钢针由后外向前内和由后内向前外交叉临时固定胫距关节,透视见融合位置满意后,测量所需空心螺钉长度,根据骨质情况,沿钢针方向扩髓后拧入1~2枚螺钉。用摆锯将胫距关节外侧处理平整,将Philos钢板经塑形后倒置固定于胫距关节外侧面,再次透视见融合位置及内固定物位置良好,在关节间隙填满骨质。止血带放气,充分止血,生理盐水冲洗后,放置引流管,缝合切口,加压包扎。
1.3 术后处理术后采用前后托石膏外固定,常规应用抗生素3 d预防感染,应用消肿药物对症治疗,当引流量<10 mL时拔除引流管。切口每隔3 d换药1次,2周后拆线。术后第1天在医生指导下开始主动活动足趾,术后影像学证实有骨小梁通过胫距关节时开始部分负重,逐渐过渡至完全负重。随访期间行踝关节正侧位X线及CT检查,指导患者进行功能锻炼。
1.4 疗效评价分别在术前及末次随访时,采用VAS评分[7]评价手术前后踝关节疼痛程度,该评分为0~10分,其中0为无痛,10分为难以忍受的剧痛。采用AOFAS踝与后足功能评分[7]评价踝关节功能,末次随访时依据AOFAS评分评价手术疗效,90~100分为优,75~89分为良,50~74分为一般,<50分为差。

2 结果
2.1 融合时间61例患者均获得完全随访,随访时间为12~20个月,中位随访时间为16.5个月。切口均Ⅰ期愈合,融合时间为术后10~14周,平均(12.86±2.42)周。
2.2 治疗效果末次随访时踝关节AOFAS评分[(87.52±2.71)分]较术前[(41.50±5.31)分]高(t=23.350,P<0.001),VAS评分[(1.36±0.50)分]较术前[(6.93±1.52)分]低(t=34.968,P<0.001)。疗效:优47例,良14例。踝关节全部达到骨性融合,无内固定松动或断裂病例。末次随访时所有患者都对手术效果表示满意。
2.3 并发症2例患者于术后2周拆线时外侧切口裂开,因较表浅,清创后逐渐愈合。1例患者术后出现腓肠神经损伤症状,口服营养神经药物6个月后症状消失。1例融合时距骨相对胫骨有轻度前移,行走时鞋易脱落。
2.4 典型病例患者男,57岁,以“右踝关节疼痛伴活动受限5 a,加重1 a”为主诉就诊,入院后诊断为“右踝关节骨性关节炎”。见图1。
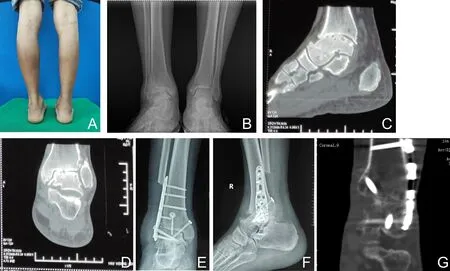
A为术前外观照,显示后足力线尚可;B为术前双侧负重正位X线片,显示右踝关节炎;C为术前矢状位CT,显示胫距关节间隙变窄,距骨关节面有囊性变;D为术前冠状位CT,显示胫距关节间隙变窄,距骨关节面有囊性变;E为术后即刻踝关节正位X线片,显示经腓骨截骨入路Philos钢板冠状位固定,空心螺钉矢状位固定,位置良好;F为术后即刻踝关节侧位X线片,显示经腓骨截骨入路Philos钢板冠状位固定,空心螺钉矢状位固定,位置良好;G为术后2.5个月冠状位CT,显示胫距关节已完全融合。
3 讨论
对于Takakura分期Ⅳ期踝关节炎患者,保守治疗往往无效,通常需要手术治疗,包括胫距关节融合术和胫距关节置换术。胫距关节置换术后功能性优于胫距关节融合术[8],但其学习曲线长,假体昂贵,因此临床推广困难。胫距关节融合术可以有效矫正畸形和减轻疼痛,技术相对容易开展,仍是目前治疗严重踝关节炎的首选方法[9]。
手术入路的选择方面,虽然有的学者通过踝关节镜进行胫距关节融合术,临床疗效较满意[10-12],但对于严重畸形或重度的踝关节骨性关节炎,目前主要还是选择前方入路和经腓骨外侧入路,文献显示二者均有较高的融合率[13],前方入路可以清晰显露踝关节内外侧,但对踝关节畸形的矫正能力有限,并且存在血管、神经、肌腱损伤风险。经腓骨外侧入路显露充分,矫正畸形能力强,发生感染、切口裂开和不愈合概率低。截除的腓骨可用作植骨材料,减少取髂骨可能导致的并发症。固定方式方面,胫距关节融合所采取的固定方式主要包括空心螺钉、锁定接骨钢板、逆行髓内钉等。空心螺钉固定遵循加压融合理论,但稳定性不够,尤其不适合骨质疏松的患者[14]。髓内钉属于中心型固定,符合生物学原则[15],但更适合踝关节和距下关节同时需要融合的患者。本研究采用锁定钢板与加压螺钉固定,临床愈合率高,同时可增加抗弯折强度。
本研究经腓骨截骨入路倒置Philos钢板结合空心螺钉固定进行胫距关节融合,锁定钢板从冠状面固定胫距关节,提供角度稳定性,空心螺钉从矢状面固定胫距关节,提供加压作用,二者结合可以对踝关节进行三维固定,不仅融合率高,而且不易出现应力集中导致内固定断裂,更符合踝关节融合生物学原理。尚林等[16]经腓骨入路倒置肱骨近端锁定接骨板结合空心螺钉多平面固定行踝关节融合术,踝关节全部达骨性融合,本研究中61例患者临床愈合时间为(12.86±2.42)周,更加说明该固定方式融合率高,术后AOFAS评分(87.52±2.71)分,VAS评分(1.36±0.50)分,与术前差异有统计学意义,疗效优良率为100%。患者术后均可返回工作岗位,生活质量可。
本研究治疗结果表明,经腓骨外侧入路采用倒置Philos钢板结合空心螺钉多平面固定行胫距关节融合,疗效好,并发症少,是治疗严重踝关节炎的一种有效方法。

