锁孔显微镜下清除高血压脑出血的临床效果
梁才干 莫 泉 覃华强 阮 响 李宝嘉 林子同
(广东省怀集县人民医院神经外科,广东 肇庆 526400)
高血压脑出血是神经系统常见的危急重症,是高血压严重的并发症之一,病死率高达40%~70%。本病是由于脑局部小动脉在长期高血压作用下发生慢性病变,最终血管变硬、变脆而发生破裂而导致出血[1]。脑出血在1 h内即可出现神经元及胶质细胞的机械损伤,随后启动继发性损伤,导致炎性细胞大量浸润,血肿周围出现水肿,致使颅内压升高,挤压脑组织,进一步加重脑肿胀,甚至引发脑疝,最终导致死亡[2]。因此,临床治疗本病的关键在于早期清除脑血肿、解除对脑组织的压迫、保护缺血半暗带组织、抑制继发性水肿、减轻或逆转受损脑组织功能等。随着微创手术技术的发展,显微镜下锁孔手术被应用在治疗本病中。该术式手术步骤精细,对患者的创伤小,血肿清除率高,利于改善患者的预后[3]。本研究旨在探讨锁孔显微镜下清除高血压脑出血的临床效果。
1 资料与方法
1.1 一般资料 选取2017年3月至2019年3月在我院神经外科治疗的84例高血压脑出血患者,随机分为两组,每组42例。所有患者均经头颅CT检查确诊为脑出血,术前均行CT血管造影检查排除动脉瘤及动静脉畸形,出血量在30~80 mL,平均(52.84±10.36)mL,格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)≤12分。观察组男24例,女18例;年龄43~78岁,平均年龄(6 3.2 1±9.6 8)岁;发病时间1~6 h,平均(3.13±1.42)h;入院时GCS评分(9.21±2.45)分。对照组男23例,女19例;年龄42~79岁,平均年龄(63.60±9.82)岁;发病时间1~5 h,平均(2.97±1.28)h;入院时GCS评分(9.09±2.18)分。出血部位:基底节出血32例、脑室出血13例、丘脑出血15例、脑叶出血21、其他3例。排除标准:合并其他脑血管疾病者;合并严重心、肝、肾疾病者;合并精神疾病者;有手术禁忌证者。两组患者的年龄、性别、出血量、发病时间、GCS评分等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 观察组采用锁孔显微镜下血肿清除术,术前经CT检查确定血肿部位,以血肿中心在颅骨表面的投影部位做好标记,行全身麻醉,在血肿标记处头皮作一长4 cm的纵行切口,显露颅骨,钻孔,铣开颅骨,形成直径为2 cm的圆形骨窗,在此期间密切注意出血情况,随时止血;之后十字切开硬脑膜,用脑穿刺针探查血肿,在显微镜辅助下穿刺减压,先抽吸部分血肿,之后借助显微镜沿脑沟回的方向作一长约1 cm的皮质切口,从切口处置棉片贴敷血肿腔,清除约80%的血肿,在此期间通过显微镜观察是否有出血,少量出血用明胶海绵止血,大量出血用电凝止血,之后用生理盐水反复冲洗,待血压升高后无出血则在血肿腔内留置止血纱和明胶海绵,以防创面渗血;若有血肿与血肿壁紧密粘连,可留置引流管;最后缝合硬脑膜,连接片固定骨瓣;术后遵医嘱应用甘露醇、呋塞米降低颅内压[4]。对照组采用传统开颅血肿清除术治疗,全身麻醉满意后取颞顶瓣或额顶瓣切口,逐层切开,制作6 cm×8 cm的大骨窗,放射状切开硬脑膜,切开距离血肿最近处的皮层,放置棉片保护脑组织,用脑压板牵开脑组织,显露血肿,在直视下清除血肿,并行电凝止血,之后在血肿腔内覆盖止血纱,留置引流管,缝合硬脑膜,术毕[5]。
1.3 观察指标 ①血肿清除效果:术后1周复查CT,记录血肿清除量,计算血肿清除率,分为完全清除、血肿清除率≥90%、血肿清除率70%~89%,血肿清除率<70%。②疗效判定:根据格拉斯哥结局量表(Glasgow Outcome Scale,GOS)在术后3~6个月评估疗效。5分为恢复良好,能够正常工作和生活;4分为轻度残疾,遗留轻度神经功能缺损,能够在保护下工作和生活;3分为重度残疾,意识清醒,但生活不能自理,也无法行走;2分为植物生存状态,仅有苏醒、睁眼等最小反应;1分为死亡[6]。优良率=(COS评分为5分的例数+COS评分为4分的例数+)/总例数×100%。③观察治疗期间有无消化道出血、肺部感染、再脑出血、泌尿系统感染、水电解质紊乱等并发症发生情况。④采用SF-36简明健康状况量表(36-item Short-form Health Survey,SF-36)评估术后3~6个月的生活质量,包括生理功能、情感职能、躯体疼痛、精神健康4个维度,得分越高则生活质量越好。1.4 统计学方法 采用SPSS 19.0统计学软件对数据进行分析。计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者血肿清除率比较 观察组血肿彻底清除率、血肿清除率≥90%明显高于对照组,而血肿清除率<70%明显低于对照组(P<0.05);两组在血肿清除率为70%~89%比较,差异无统计学意义(P>0.05)。见表1。
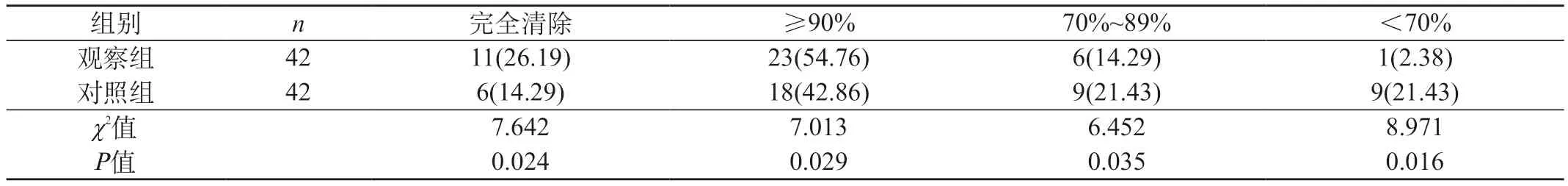
表1 两组患者血肿清除率比较[n(%)]
2.2 两组患者GOS评分优良率比较 随访3~6个月,观察组GOS评分优良率明显高于对照组(P<0.05)。见表2。

表2 两组患者GOS评分优良率比较[n(%)]
2.3 两组患者并发症发生情况比较 观察组消化道出血、肺部感染、再次脑出血、泌尿系统感染、水电解质紊乱等并发症总发生率明显低于对照组(P<0.05)。见表3。
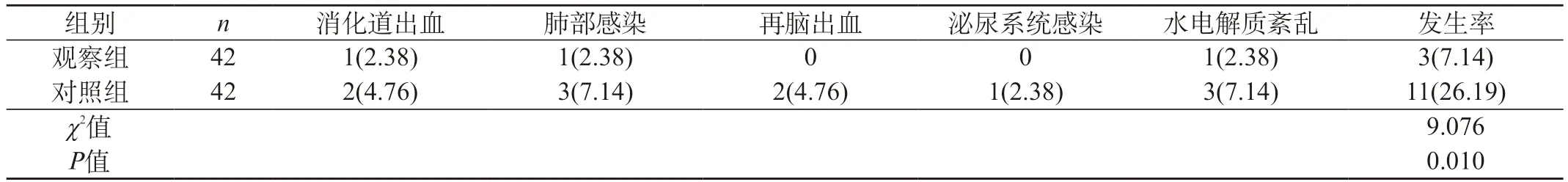
表3 两组患者并发症发生情况比较[n(%)]
2.4 两组患者术后生活质量比较 观察组治疗后的生理功能、情感职能、躯体疼痛、精神健康评分明显高于对照组(P<0.05)。见表4。
表4 两组患者术后生活质量比较(分,)
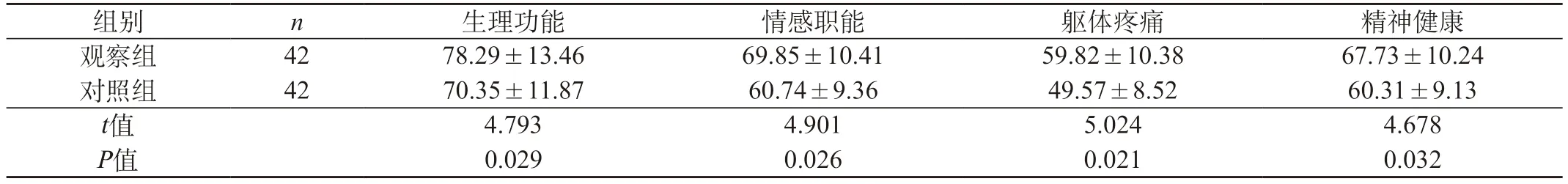
表4 两组患者术后生活质量比较(分,)
3 讨 论
高血压脑出血是临床常见的脑血管意外,以基底节区出血率最高,患者表现为突然发生的头痛、头晕、偏身感觉缺失等症状。当出血量大时可导致意识障碍,若血液进入脑室,则会导致血肿压迫区域产生神经缺损症状。脑出血在发生后1 h内即可发生脑细胞及神经元的凋亡,血肿周围出现血肿及炎性反应,导致颅内压升高、脑肿胀,进一步加重病情,最终可发生脑疝或生命中枢衰竭,甚至导致死亡[7]。因此,早期解除脑血肿压迫是改善高血压脑出血患者预后的关键。
手术是快速解除血肿压迫的方法,临床可供选择的手术方法有很多,锁孔显微镜下血肿清除术是目前临床应用较多的微创术式。其优势在于:①手术时间短,一般仅需20~50 min即可完成手术,是传统开颅手术所需时间的1/2[8]。②根据术前CT资料设计手术入路,经脑沟入路可减少手术创伤。③开颅范围小,骨窗直径仅2 cm左右,大大缩小了手术切口,并通过显微镜的门镜效应,扩大手术视野,有效清除血肿,并彻底止血,降低术后再出血概的率[9]。④开颅后减少了无效脑组织显露,有助于减少对正常脑组织的干扰,降低颅内感染的概率。⑤锁孔手术定位精确,对周围组织损伤小。但值得注意的是,手术时间应尽量控制在发病6 h内,避免继发性病理损伤加重脑组织的损害;清除血肿不强求完全清除,特别是靠近中线侧血肿壁的血凝块;术中注意保护深部神经核团及神经结构,避免误伤[10]。
综上所述,锁孔显微镜下清除高血压脑出血的临床效果确切,血肿清除率高,并发症发生率低,能有效改善预后,提高生活质量。

