预防下肢骨折手术后深静脉血栓形成的护理干预措施探讨
尤英光
茂名市人民医院骨病科,广东茂名 525000
下肢骨折在临床中具有较高发病率,例如股骨胫骨骨折、髌骨骨折、胫腓骨骨折等,这对患者的下肢活动能力、身心健康及生活质量均造成了严重的负面影响,因此在治疗期间为患者开展有效的护理干预,对降低患者并发症风险和提升其生活质量具有重要意义。目前该疾病多采取内固定手术治疗,虽然可以改善患者肢体功能,促进患者尽快康复,但是术后深静脉血栓风险较高。若栓子脱落可能造成患者肺栓塞,严重者可致患者死亡,对患者的健康、生活质量及生命安全造成了严重的威胁,因此为下肢骨折手术患者提供有效的护理干预以预防深静脉血栓具有重要的临床意义[1]。为此该院于2017年5月—2018年5月期间方便择取72例下肢骨折手术患者分组开展常规护理与预防护理的临床效果研究,现报道如下。
1 资料与方法
1.1 一般资料
方便选取在该院接受治疗的下肢骨折手术患者共72例,以患者入院时间先后顺序分为对照组与观察组,每组36例。对照组中男21例,女15例;年龄19~63岁,平均(38.2±2.4)岁;骨折类型:11例胫腓骨骨折、8例股骨颈骨折、11例跟骨骨折以及6例髌骨骨折。观察组中男19例,女17例;年龄20~65岁,平均(39.1±2.3)岁;骨折类型:9例胫腓骨骨折、12例股骨颈骨折、11例跟骨骨折以及4例髌骨骨折。两组患者性别、年龄及骨折类型等一般资料,差异无统计学意义(P>0.05)。具有可比性。该次研究符合医院伦理委员会标准操作规程。
纳入标准:均为单下肢部位骨折,并在该院完成下肢手术,并行超声检查确认其双下肢无静脉血栓;患者手术顺利;无其他系统疾病或家族精神疾病史;患者及家属对研究知情并自愿参与。
排除标准:妊娠期或哺乳期患者;合并手术禁忌证患者;既往有静脉血栓疾病史;合并凝血功能障碍患者;合并表达和认知功能障碍患者。
1.2 方法
对照组执行常规护理:术前访视、健康教育、术后切口清洁及换药处理、病情观察、出院指导等。
观察组在常护理基础上执行预防性护理:①术前护理。术前辅助患者进行血常规、血流动力学检查,对其深静脉血栓风险进行科学评估,以患者发生深静脉血栓危险因素为依据制定护理方案。②术后护理。术后在患者患肢下方放置软垫以适当抬高患肢,促进患肢深静脉回流,鼓励患者早期主动进行足部和脚趾活动;指导患者深呼吸和正确咳嗽方式避免肺栓塞。若患者伴有心脏病,其术后患肢外展不可超过30°。对患者患肢皮肤颜色及足背动脉进行严密观察,定时对其双下肢温度进行测量,若患肢温度相比健侧下肢温度高3℃则需考虑深静脉血栓。询问患者患肢是否有疼痛症状,是否发生红肿表现,出现异常时及时进行彩超检查。此外严密监测患者体位、脉频、呼吸、咯血等情况,存在异常及时上报。针对术后无法主动活动患者,应为其输注人血白蛋白等抗凝治疗。针对老年患者给予抗凝治疗行医用弹力袜、充气压力泵或足底静脉泵等措施促进其下肢静脉回流。此外,术后鼓励患者早期进行康复锻炼,麻醉消退后即可进行踝关节被动运动,肌肉收缩练习以及患肢按摩等。
1.3 观察指标
①记录两组患者术后深静脉血栓发生率、并发症发生率,其中深静脉血栓诊断标准[2]:下肢有严重胀痛、疼痛症状,患肢皮肤暗红,皮肤温度高于健康者,彩超检查结果显示患肢腘静脉以及股静脉内经显著增宽,无血流信号;②下肢功能Lysholm评分[3]包括疼痛、交锁、不稳定、肿胀、跛行、下蹲、爬楼梯和支撑,分值越高说明患者下肢功能恢复效果越理想。③SF-36生活质量量表评分[4]项包括躯体功能、精神功能、总体健康、情感职能,各计分项均以100分为满分值,分值越高说明患者生活质量越好。
1.4 统计方法
采用SPSS 17.0统计学软件对数据进行分析,计量资料用均数±标准差(±s)表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组术后深静脉血栓及并发症情况比较
观察组患者深静脉血栓发生率2.78%,术后并发症发生率5.56%,对照组患者深静脉血栓发生率19.44%,术后并发症发生率25.00%,差异有统计学意义(P<0.05)。见表1。
2.2 两组下肢功能Lysholm评分比较
观察组下肢功能Lysholm评分高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组下肢功能Lysholm评分比较[(±s),分]
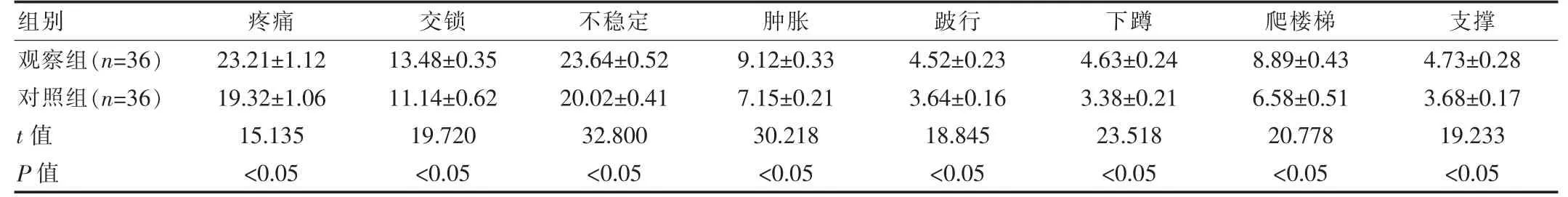
表2 两组下肢功能Lysholm评分比较[(±s),分]
组别疼痛交锁不稳定肿胀跛行下蹲爬楼梯 支撑观察组(n=36)对照组(n=36)t值P值23.21±1.12 19.32±1.06 13.48±0.35 11.14±0.62 23.64±0.52 20.02±0.41 9.12±0.33 7.15±0.21 4.52±0.23 3.64±0.16 4.63±0.24 3.38±0.21 8.89±0.43 6.58±0.51 4.73±0.28 3.68±0.17 15.135 19.720 32.800 30.218 18.845 23.518 20.778 19.233<0.05<0.05<0.05<0.05<0.05<0.05<0.05<0.05
2.3 两组SF-36评分比较
与对照组患者SF-36评分相比,观察组对应指标显著更高,差异有统计学意义(P<0.05)。见表3。
表3 两组SF-36评分比较[(±s),分]
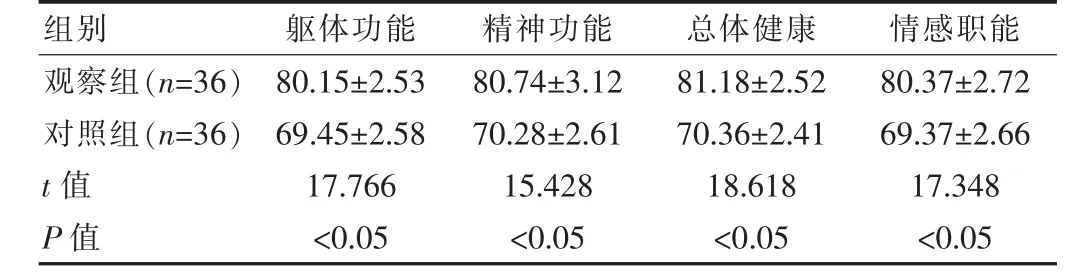
表3 两组SF-36评分比较[(±s),分]
组别躯体功能精神功能总体健康 情感职能观察组(n=36)对照组(n=36)t值P值80.15±2.53 69.45±2.58 80.74±3.12 70.28±2.61 81.18±2.52 70.36±2.41 80.37±2.72 69.37±2.66 17.766 15.428 18.618 17.348<0.05<0.05<0.05<0.05
3 讨论
有调查数据显示[5],我国骨折术后下肢深静脉血栓发生率高达40%,对患者的健康及生命安全造成极大地威胁。下肢骨折手术进行过程中的相关操作可能造成血小板聚集,加之患者术后制动周期较长,患者需长时间卧床休养以致其患肢局部静脉、淋巴管血流缓慢、回流异常等因素的影响,导致深静脉血栓风险大大提升,若未能及时采取有效的治疗措施导致栓子脱落诱发肺栓塞,可引发患者死亡,因此针对该并发症必须给予高度重视[6]。
当前针对下肢骨折术后深静脉血栓尚无根治性药物治疗方案,因此该疾病的重点在于预防。有研究认为通过有效的护理干预对术后深静脉血栓形成具有一定的预防效果,为此应为患者提供术前术后护理干预。临床研究[7-8]已经明确深静脉血栓发生的主要原因为术后患者下肢静脉血流缓慢、血液高凝及血管内膜损伤导致其静脉中形成了血凝块,使得其静脉堵塞。因此针对深静脉血栓形成的原因,首先在术前对患者血管及静脉血流状态进行检测以评估术后深静脉血栓发生风险,术后通过观察患肢状况帮助医护人员及时了解患者患肢是否存在深静脉血栓发生征象,通过正确的体位护理、抗凝治疗、物理预防及早期康复锻炼等方式,促进患者下肢静脉、淋巴管回流以及下肢功能恢复,加速血液循环以避免发生深静脉血栓[9]。观察组患者深静脉血栓发生率2.78%,对照组19.44%;观察组术后并发症发生率5.56%,对照组25.00%,与王月馨[10]的研究结果中研究组深静脉血栓发生率2.00%,低于对照组深静脉血栓发生率11.00%(P<0.05)具有一致性。与潘鸿桂[11]的研究结果中观察组并发症发生率10.00%,低于对照组并发症发生率33.33%(P<0.05)具有一致性;观察组疼 痛(23.21±1.12)分、交 锁(13.48±0.35)分、不 稳 定(23.64±0.52)分、肿胀(9.12±0.33)分、跛行(4.52±0.23)分、下蹲(4.63±0.24)分、爬楼梯(8.89±0.43)分、支撑(4.73±0.28)分;高于对照组疼痛(19.32±1.06)分、交锁(11.14±0.62)分、不稳定(20.02±0.41)分、肿胀(7.15±0.21)分、跛行(3.64±0.16)分、下蹲(3.38±0.21)分,爬楼梯(6.58±0.51)分、支撑(3.68±0.17)分(P<0.05);与朱红燕[12]的研究结果中观察组疼痛(20.13±3.59)分、闭锁感(10.39±2.58)分、不 安 定 度(21.35±3.62)分、肿 胀 度(8.11±0.95)分,跛行(4.71±0.26)分、蹲姿(4.29±0.18)分、爬楼梯(7.53±1.09)分、使用支撑物(4.13±0.25)分;高于对照组疼痛(17.18±3.16)分、闭锁感(7.63±1.35)分、不安定度(17.26±3.27)分、肿胀度(5.92±1.38)分、跛行(3.81±0.29)分、蹲姿(3.18±0.21)分、爬楼梯(5.81±1.24)分、使用支撑物(3.26±0.29)分(P<0.05)具有一致性;观察组躯体功能(80.15±2.53)分、精神功能(80.74±3.12)分、总体健康(81.18±2.52)分、情感职能(80.37±2.72)分;高于对照组躯体功能(69.45±2.58)分、精神功能(70.28±2.61)分、总体健康(70.36±2.41)分、情感职能(69.37±2.66)分(P<0.05),与王月馨的研究结果中研究组BP(81.2±2.3)分,MH(84.9±2.3)分、GH(85.1±2.4)分、RE(85.6±1.5)分;高于对照组BP(64.8±1.5)分、MH(65.5±3.5)分、GH(65.5±3.4)分、RE(66.2±4.3)分,(P<0.05)具有一致性;足以说明预防性护理干预可有效降低下肢骨折手术患者术后深静脉血栓发生率,提升患者生活质量。
综上所述,预防下肢骨折手术患者术后深静脉血栓形成的护理干预临床效果显著,具有较高的推广及应用价值。

