针对性护理干预对鼻内镜手术患者躁动与血压指标的影响
麦勤玲 黄卓筠 罗爱舞
广东省佛山市第二人民医院麻醉科 528000
鼻窦炎多因病毒或细菌感染所引起,临床依照症状表现分为急性鼻窦炎、慢性鼻窦炎两种类型。鼻息肉是发生于鼻腔的良性增生性疾病,患者常见症状为持续性鼻塞。鼻窦炎、鼻息肉均多发于20~60岁人群,且男性发病率高于女性,药物治疗为首选治疗方法,长期用药后无缓解患者多进行手术治疗[1-2]。鼻内镜可通过狭窄鼻腔及鼻道内结构,是临床进行鼻窦炎、鼻息肉诊断常用方法,配套手术器械进行鼻窦炎鼻息肉手术治疗可达到传统手术无法到达的鼻道内区域,便于开展精细治疗[3]。但因鼻部血管组织丰富,为确保清晰的手术视野,术中多需进行控制性降压,控压效果及苏醒期躁动对手术安全性及术后并发症均可产生一定影响[4]。基于此,本文探讨针对性护理对鼻内镜手术患者躁动发生率与血压指标的影响,总结如下。
1 资料与方法
1.1 一般资料 选取我院2018年10月—2019年12月行鼻内镜手术治疗患者116例,按入院先后顺序分为参照组和研究组,每组58例。参照组中男31例,女27例,年龄15~71岁,平均年龄(40.69±14.94)岁;研究组中男40例,女18例,年龄17~77岁,平均年龄(43.53±16.03)岁。两组患者基础资料无统计学差异(P>0.05),可对比。纳入标准:所有患者均经鼻内窥镜检查、鼻窦CT检查确诊为鼻窦炎、鼻息肉,均行择期手术治疗,患者均积极主动配合治疗且沟通良好,患者及家属均知情并同意加入本次研究;排除标准:合并高血压患者, 服用肾上腺素阻滞剂患者,伴有严重心动过缓及心脏传导阻滞患者,心、肝、肾功能损伤患者[5]。
1.2 方法 参照组实施常规护理,术前指导患者修剪鼻毛,遵医嘱发放并指导使用漱口水、鼻滴剂,预防性应用抗生素药物,麻醉苏醒后常规吸痰、拔管,指导术后去枕平卧位,适时启用镇痛装置,指导家属协助进行躁动时的约束。研究组在常规护理基础上开展针对性护理干预:(1)术前适应性训练:①堵塞训练:取适量棉花团放置于患者鼻腔内,鼻腔干痒情况下使用鱼腥草滴于棉花团上,或采用生理盐水喷鼻。促使患者感知鼻腔堵塞后的呼吸状况改变。②吞咽训练:吞咽训练在堵塞训练基础上进行,指导患者口含10ml温开水,配合分流呼吸咽下,分流呼吸训练时,告知其保持嘴唇自然张开及舌部肌肉自然放松,后采用舌尖轻顶上颚进行呼吸,预防吞咽时食管、气管同时闭合而导致的吞咽困难。③呼吸训练:呼吸训练同样基于堵塞训练基础上进行,指导患者取半卧位并保持呼吸平稳,呼气时缩拢口唇,尝试进行腹肌收缩的同时经口呼气、吸气,吸气时保持腹肌放松。呼吸训练开展过程中,指导患者双手放置于胸前、腹肌处,感知经口呼吸下的胸腹起伏,保持吸气、呼吸时间比为1∶2。上述各适应性训练每次坚持10min,3次/d,择期手术后即可开展。(2)健康宣教:常规术前访视外,重点向患者讲解麻醉药物作用及麻醉复苏过程,提前告知其在麻醉苏醒期可能出现的异物感、吸痰刺激、鼻腔填塞导致的肿胀或呼吸不畅等,明确其为正常生理反应表现,提醒患者做好心理准备。同时告知其拔管前由护理人员进行专业的评估后开展相关操作,指导其配合拔管操作的正确方法,并了解患者术前紧张、恐慌、焦虑等不良心理状态,通过榜样作用、近期手术治疗且康复效果良好的案例分析以提升患者手术治疗信心。(3)体温管理:手术室准备期间上调手术室温度至26~28℃,待患者入室后调节手术室温度至22~25℃适宜温度,通过额温、腋温等方式监测患者体温变化,视患者体温情况选用保温毯,术中所输注液体尽可能实施加温处理。
1.3 观察指标 统计两组患者拔管时、拔管后5min、拔管后10min躁动评分,1分为不能唤醒,且对吸痰、用力按压眼眶、胸骨或甲床5s等恶性刺激无反应或轻微反应;2分为非常镇静,对躯体刺激有反应,不能交流及服从指令,有自主运动;3分为镇静:嗜睡,语言刺激或轻轻摇动可唤醒并能服从简单指令,但又迅速入睡;4分为安静合作:安静,容易唤醒,服从命令;5分为躁动:焦虑或身体躁动,经语言提示劝阻可安静;6分为非常躁动:需要保护束缚及反复语言提示劝阻,咬气管插管;7分为危险躁动:拉、拽气管内插管,试图拔除各种导管,翻越床栏,攻击医护人员,在床上辗转挣扎[6]。 检测记录两组T0(麻醉诱导前)、T1(鼻腔表面收敛后)、T2(控制性降压15min后)、T3(手术开始后30min)、T4(手术开始后45min)、T5(术毕即刻)各时间点动脉MAP水平情况;记录两组患者鼻腔出血、鼻/面部肿痛、头晕头痛等并发症发生率及躁动发生率。
2 结果
2.1 两组患者不同时间躁动评分对比 研究组患者拔管时、拔管后5min、拔管后10min躁动评分均低于参照组,两组差异明显(P<0.05),见表1。
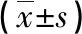
表1 两组患者不同时间躁动评分对比
2.2 两组围术期各时刻MAP变化情况对比 两组患者T0、T5时刻MAP水平无较大差异(P>0.05);研究组患者T1、T2、T3、T4时刻MAP水平均低于参照组,两组差异明显(P<0.05),见表2。
2.3 两组并发症发生率、躁动发生率对比 参照组并发症发生率为20.69%,高于研究组的6.90%,差异明显(P<0.05);参照组躁动发生率为27.59%,高于研究组的12.07%,差异明显(P<0.05),见表3。
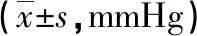
表2 两组围术期各时刻MAP水平对比

表3 两组并发症发生率、躁动发生率对比[n(%)]
3 讨论
鼻内镜手术方法凭借创伤小、恢复快等特点在慢性鼻窦炎、鼻息肉手术治疗中广泛应用,但是其并不能降低患者术后鼻面部水肿等并发症发生率[7]。另有报道称,鼻内镜手术治疗后进行的膨胀海绵鼻腔填塞、气管插管、吸痰等刺激性操作,易导致患者发生苏醒期躁动[8]。苏醒期躁动是麻醉苏醒期发生的意识及行为分离的精神状态,患者表现为定向障碍、兴奋,且出现不适行为,可增加非计划性拔管事件风险[9]。另有报道称,苏醒期躁动的发生亦可增加出血、误吸、坠床及气管痉挛风险,对手术治疗效果产生一定影响,严重情况下甚至可危及患者生命安全[10]。
在鼻内镜术手术并发症方面,鼻腔出血为最常见并发症类型,出血量增加后可影响术野清晰度,由此导致手术操作难度增加并延长手术操作时间,发生眼肌损伤、视神经损伤等操作性损伤的风险加大,对手术安全性及患者预后造成不良影响[11]。而通过控制性降压可确保手术的顺利进行,当前临床普遍倾向于在鼻内镜手术治疗中,将患者MAP维持至麻醉前70%左右水平,以通过控制性降压获得最佳手术视野[12]。
当前临床对于苏醒期躁动主要以预防为主,本次对研究组患者实施针对性护理干预,首先进行了术前适应性训练,从堵塞训练、吞咽训练、呼吸训练三方面入手,于手术治疗前通过术后早期鼻塞感的预先体验,促使患者做好心理准备,提升其早期拔管时及拔管后的刺激耐受程度。在健康宣教方面,针对患者心理特点进行了麻醉、苏醒、拔管等手术相关操作的健康知识讲解,同时指导其掌握正确的拔管配合方式,使患者提前做好心理应对准备。另有研究表明,手术治疗患者受麻醉药物、术中大量液体输注等因素影响,可能发生非控制性体温降低情况,体温不足特别是核心体温低于35℃情况下,易导致躁动、凝血障碍、苏醒延迟等不良事件,且患者发生术后感染的概率增加。本次亦加强了对鼻内镜手术患者的围术期体温管理,减少了低体温、寒战等因素引发的躁动,结果显示研究组拔管时、拔管后各时刻躁动评分低于参照组,且躁动发生率及并发症发生率低于参照组,血压控制水平趋于稳定。
综上所述,针对性护理干预在鼻内镜手术患者中的开展效果显著,可降低躁动发生率且患者控制性降压效果理想,临床推广价值高。

