消癖散联合超声引导穿刺术治疗乳腺囊肿的疗效观察
张辰铭
黑龙江省佳木斯市中心医院普外一科 154002
乳腺囊肿为常见女性乳腺良性病变,主要病变类型为单纯性囊肿,有进一步发展为乳腺导管内恶性病变风险。研究显示[1],内分泌失调是多数患者发病的主要原因。药物治疗乳腺囊肿疗效不佳,常规手术对体积较大的囊肿具有一定治疗效果,但对定位困难及较小的囊肿易造成漏诊。需扩大手术范围,手术创伤易留下瘢痕,无法满足患者对疗效和美观的要求。随着超声医学技术的进步,将超声诊断准确和常规穿刺抽液微创性相结合的超声引导穿刺术,定位准确、治疗效果好、安全性高。但仍存在穿刺抽液不彻底,术后感染率高等缺点。且现代医学研究认为[2],单纯抽液对囊肿壁上皮无破坏作用,囊肿复发率高。从中医理论分析,乳腺囊肿与肝脾关系密切,肝郁气滞、痰凝血瘀、冲任失调是该疾病发病主要机理。将中医辨证理论应用于乳腺囊肿治疗中取得良好效果。本文以104例乳腺囊肿患者为对象,分组分析在超声引导穿刺术治疗基础上联合消癖散治疗的效果,报道如下。
1 资料与方法
1.1 一般资料 按照随机编号法将我院2018年9月—2020年9月诊治的104例单纯乳腺囊肿患者分为对照组(52例)和观察组(52例)。入选标准:术前B超证实病变部位位于腺体内部者;经术前穿刺活检囊肿边缘实性组织,病理检查确诊者;符合单发乳腺囊肿诊断标准者[3];有周期性肿痛、圆形或椭圆形囊性肿块可触及等临床表现者;年龄25~56岁者;囊肿直径0.8~4.6cm者;知情本项研究并签署意向书者。排除标准:细胞囊液检查阳性者;有乳腺手术史者;置入乳房假体者;囊壁较厚且不光滑者;恶性乳腺肿瘤患者;重要脏器功能严重障碍者。本项研究符合《赫尔辛基宣言》相关要求。对照组:平均年龄(34.17±2.46)岁;囊肿平均直径(2.35±0.25)cm;囊肿位置:左侧29例,右侧23例。观察组:平均年龄(35.32±2.30)岁;囊肿平均直径(2.41±0.15)cm;囊肿位置:左侧27例,右侧25例。两组患者一般资料对比差异无统计学意义(P>0.05)。
1.2 治疗方法 两组患者术前均行高频彩色多普勒超声波和X线检查,了解囊肿位置、大小、厚度和血流等基本情况,确定穿刺点、角度和深度。对照组患者实施超声引导穿刺术治疗,患者取仰卧位,暴露患侧乳房。对穿刺部位常规消毒,2%利多卡因辅助麻醉后,左手固定肿块,右手取用一次性无菌注射针45°慢慢刺入肿块,有突破感后抽取囊液并尽量抽取干净,并变换针头方向反复抽吸几次,直至无液体。抽取完毕退出注射针,观察囊液颜色对囊腔进行冲洗。冲洗完毕,对穿刺部位压迫止血和无菌包扎。术后常规口服抗生素,预防感染。观察组患者在上述超声引导穿刺术治疗的基础上联合消癖散治疗。消癖散处方:甘草、荔枝核各5g,枳壳、法半夏各10g,柴胡、当归、香附和白芍各15g,夏枯草和陈皮各20g。水煎,每天服用1剂,分早、晚两次服用,连续治疗周期为1个月。
1.3 观察指标 (1)疗效评价:根据术后细胞学检测抽出液体异常与否及B超检查结果,将患者疗效分为治愈(液体无异常,B超检查显示囊肿消失)、显效(液体无异常,B超检查显示囊肿直径缩小比例>50%)和无效(B超检查显示囊肿无缩小或缩小比例<50%)。总有效率=(治愈例数+显效例数)/总例数×100%。(2)性激素:抽取患者清晨空腹肘静脉血,利用全自动微粒子化学发光酶免疫分析仪(型号:Access2型,美国贝克曼)测定治疗前后孕酮(P)、雌二醇(E2)、促卵泡激素(FSH)和黄体生成激素(LH)水平。(3)T淋巴细胞亚群水平:采用流式细胞仪(型号:XL,美国贝克曼)测定患者治疗前后T淋巴细胞亚群水平,免疫因子分化簇3(CD3+)、分化簇4(CD4+)和分化簇4/分化簇8(CD4+/CD8+)。(4)复发:治疗后又在同一部位产生囊肿。(5)并发症:恶心呕吐、乳房疼痛加剧。
2 结果
2.1 疗效 观察组疗效总有效率(96.15%)明显高于对照组(82.69%),两组比较差异显著(χ2=4.981,P=0.026<0.05)。见表1。

表1 两组疗效对比[n(%)]
2.2 性激素水平 两组治疗后的P和FSH水平均高于治疗前,且观察组高于对照组;治疗后两组E2和LH水平均低于治疗前,且观察组低于对照组;对比差异均有统计学意义(P<0.05)。见表2。
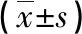
表2 两组性激素水平比较
2.3 T淋巴细胞亚群水平 两组治疗后的CD3+、CD4+和CD4+/CD8+水平均高于治疗前,且观察组均高于对照组,比较差异显著(P<0.05)。见表3。
2.4 乳腺囊肿大小、并发症和复发情况 与对照组相比,观察组治疗后乳腺囊肿缩小,恶心呕吐、乳房疼痛加剧率均下降,复发率降低,两组乳腺囊肿大小和复发率比较差异明显(P<0.05)。见表4。
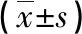
表3 两组 T淋巴细胞亚群水平比较
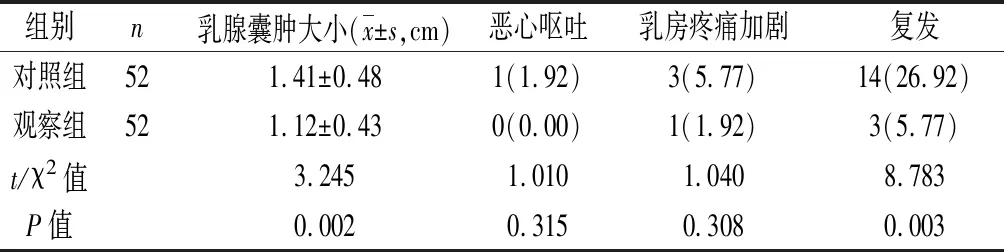
表4 两组乳腺囊肿大小、并发症和复发情况比较[n(%)]
3 讨论
乳腺囊肿是内分泌紊乱所致的乳腺组织异常增生,乳腺导管上皮细胞脱落及顶浆分泌堵塞导管。流行病学研究显示[4],乳腺囊肿在临床妇科乳腺疾病中占比高达7%。单纯乳腺囊肿只存在囊性扩张,无乳腺上皮增生,在乳腺相关疾病中极为常见。随着人们健康意识的提升,多数患者更倾向于通过手术彻底治疗既往诊断为可再观察的乳腺囊肿病变。传统切除术定位不精准,对患者损伤较大,且术后瘢痕影响美观,对患者身心健康和生活质量具有不良影响。
临床医学研究认为[5],超声引导联合药物治疗对于单纯乳腺囊肿具有积极促进作用。而中医主张辨证论治,内外兼治发挥协同作用。祖国传统医学将乳腺囊肿归于“乳癖”范畴[6],根据《外科正宗》记载,该病多由情志内伤至肝郁气滞,导致“乳癖”形成,主要治疗原则在于活血化痰、疏肝理气。消癖散由甘草、荔枝核、枳壳、法半夏、柴胡、当归、香附、白芍、夏枯草和陈皮等多味中药组成,具有活血化瘀、消肿解毒的功效。消癖散方中白芍、香附具有调经理气、健脾疏肝功效;柴胡作为佐药,具有疏肝解郁、和解表里的作用;夏枯草理气健脾;白芍养肝活血;陈皮、法半夏化痰散结;枳壳行气化痰;荔枝核软坚散结;甘草具有调和诸药的作用。诸药合用使消癖散充分发挥疏肝理气、化痰散结功效。本文中,观察组总有效率及CD3+、CD4+、CD4+/CD8+水平均高于对照组,即患者的T淋巴细胞亚群水平显著改善。消癖散从根本上调节机体内分泌系统,超声引导穿刺术指标,消癖散治本,二者联用达到标本兼治的效果。
研究显示[7],多数单纯乳腺囊肿患者黄体酮减少或缺乏,雌激素相对增高,乳腺在相对异常的激素刺激下,出现导管上皮增生、迂曲、折叠等,在一定程度上阻止了腺上皮分泌液的正常排出,从而引发局部坏死,造成囊肿和管壁萎缩。本文中,联合治疗的患者P和FSH水平均升高,E2和LH水平均下降,表明消癖散在改善性激素水平方面作用凸出。乳腺囊肿患者内分泌紊乱,病理状态下,E2分泌量增加,P分泌减少,二者比例失衡,在E2长期作用下乳腺组织增生大量上皮细胞。此外,卵泡细胞受FSH分泌减少,黄体化抑制,干扰P对E2的反馈调节。消癖散具有活血止痛、疏肝解郁功效。且现代药理学研究显示[8],白芍有效成分芍药苷具有缓解乳导管平滑肌痉挛的作用;香附等含有的挥发油烯酮生物碱可通过竞争雌激素受体缓解雌激素对乳腺的刺激。此外,联合治疗的患者乳腺囊肿大小明显缩小,复发率下降。
综上,在超声引导穿刺术治疗的基础上联合消癖散治疗乳腺囊肿患者的疗效提升,T淋巴细胞亚群水平提高,性激素水平得到有效调节,安全性提高,复发率低。

