CDFI技术联合TACDS技术对良性胆囊息肉病变患者诊断效能的影响①
张金辉
(河南科技大学第一附属医院超声科,河南 洛阳 471000)
胆囊息肉病变是患者胆囊壁向胆囊腔生成息肉隆起样病变(以15mm为参考值),在病变早期无典型症状,患者可能会出现疼痛、饱胀等症状,其中良性病变居多,但良性胆囊息肉病变存在向恶性转变的风险[1,2]。由于患者临床症状不明显,多在体检中发现,因此早诊断、早治疗对控制患者胆囊息肉病变有重要意义。随着超声技术发展,经腹部彩色多普勒超声(TACDS)、彩色多普勒血流显像(CDFI)技术日益成熟,在鉴别胆囊息肉病变性质中具有重要价值[3,4]。基于此,本研究将CDFI技术与TACDS技术联合应用于胆囊息肉病变患者中,探讨其对诊断良性胆囊息肉符合率的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取2018-08~2020-08河南科技大学第一附属医院87例胆囊息肉病变患者,男42例,女45例,年龄27~68岁,平均(47.32±10.07)岁。本研究经河南科技大学第一附属医院伦理委员会审批通过。
1.2 选取标准
患者表现为右上腹疼痛、右肩背部疼痛、后背散射痛、进食高脂食物痛,可能出现恶心、呕吐、腹胀等症状;知情本研究并自愿签署知情同意书;排除严重精神、心理疾病而致认知障碍者;排除合并其他恶性肿瘤者;排除合并外伤者;排除心绞痛、心肌梗死、心力衰竭等心功能障碍者;排除合并支气管哮喘等肺功能障碍者。
1.3 方法
1.3.1 TACDS: 采用彩色多普勒超声诊断仪(美国,Acuson Sequoia512型)检查,探头频率2.5~5.0MHz,血流与声速夹角<60°,采样容积1mm×1mm×1mm,测量阻力指数。检查前1d禁止使用影响胆囊收缩药物与高脂饮食,并禁食、禁水8h,空腹检查,患者取仰卧位、左侧卧位,探头置于右肋间、肋缘下、剑突下等位置,多切面扫查胆囊及周边,必要时可改变患者体位、放大观察局部等,便于重点观察病灶情况,详细记录胆囊病变位置(胆囊颈、胆囊体、胆囊底)、数目(多发、单发)、病灶形态(团状及乳头状、基底较宽、基底较窄)、边界(分叶、毛刺、光整、模糊)、直径大小、内部回声(极低回声、无回声、等回声、低回声、高回声)、内部结构、声晕(均匀、厚薄不均、无声晕)、血流信号等声像图特征。
1.3.2 CDFI: 扫描过程中注意观察病灶内血供,注意摄片、录像保存,使用脉冲多普勒确定血流性质、阻力指数(RI)、动脉血流参数Vmax(最大血流速度),将CDFI血流信号按Adler半定量法分级:病灶内无血流信号为0级;病灶内见1~2个细棒状、点状的血流信号(低量)为Ⅰ级;可见3~4个点状血管、一个较长主血管的血流信号(中量)为Ⅱ级;可见≥5个点状血管、2个较长血管的血流信号(多量)为Ⅲ级。良性病变:0、Ⅰ级;恶性病变:Ⅱ、Ⅲ级。
1.4 观察指标
(1)比较胆囊息肉良、恶性血流信号分级、Vmax、RI。(2)彩超声像图特征分析。(3)比较CDFI、TACDS单独与联合诊断良性胆囊息肉符合率。
1.5 统计学方法
2 结果
2.1 血流信号分级
87例胆囊息肉病变患者病理诊断结果显示82例良性病变,5例恶性病变;胆囊息肉良性病变血流信号分级、Vmax、RI低于恶性病变(P<0.05)。见表1。
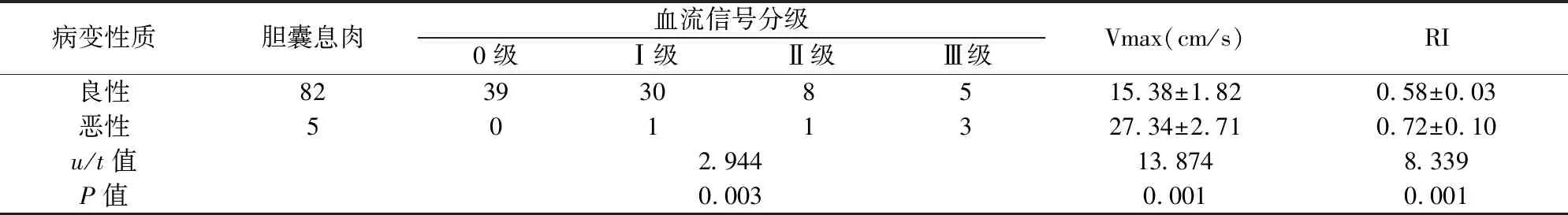
表1 CDFI表现分析
2.2 彩超声像图特征
87例胆囊息肉病变患者TACDS检查,可闻及胆囊壁中等、强回声团突入胆囊腔,无声影,部分可见乳头状突起,呈单发、多发,不同病理学类型呈现不同彩超声像图特征,其中单发40例,多发47例;有胆囊壁强回声8例,高回声52例,稍高回声17例,等回声10例;乳头状、团状形态45例,基底较宽形态18例,基底较窄、带蒂24例;胆囊壁正常62例,增厚25例。
2.3 诊断结果
87例胆囊息肉病变患者病理诊断结果显示82例良性病变,5例恶性病变;CDFI技术诊断显示70例良性病变,17例恶性病变;TACDS技术诊断显示72例良性病变,15例恶性病变;联合诊断显示79例良性病变,8例恶性病变。见表2。

表2 CDFI、TACDS单独与联合诊断及病理诊断结果(n=87)
2.4 良性胆囊息肉符合率
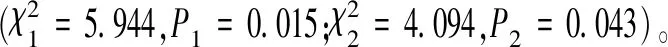
3 讨论
胆囊息肉病变根据病理特性分为良性病变(胆固醇性息肉、炎性息肉、胆囊腺瘤、胆囊结石、胆囊腺肌症)与恶性病变(胆囊腺癌),虽然各病变类型有差别,但各型间会出现重叠,给临床诊断与治疗带来困扰[5]。但随着检验技术发展,彩超在诊断胆囊息肉病变中逐渐广泛适用,成为鉴别胆囊息肉病变性质的主要方法。
徐文波等[6]研究显示,早期胆囊癌组与腺肌增生症组、腺瘤组、胆固醇性息肉组比较,RI、Vmax均明显升高。本研究结果显示,胆囊息肉良性病变血流信号分级、Vmax、RI低于恶性病变(P<0.05),表示,彩超血流信号显示在胆囊息肉良恶性中表现不同。恶性胆囊息肉病变区血管增生,胆囊动脉、分支扩张,血流量大幅度增加,以血流速度与阻力可成为判断胆囊息肉良恶性的基础,但胆固醇性息肉、胆囊腺瘤等良性病变与胆囊腺癌病变测量值会出现较多重叠,流速亦会受检查角度影响,单纯以Adler半定量分级判定胆囊息肉良恶性虽有一定参考价值,但亦会出现漏诊、误诊[7]。
良性胆囊息肉病变在TACDS检查中,可通过胆囊壁高回声突入胆囊腔、乳头状及团状形态表现、病灶部位多出现在胆囊体与胆囊颈、血流信号不明显、直径小等声像图特征来逐一判定良性病变。胆固醇性息肉中脂质组织细胞堆积在胆囊壁,胆囊黏膜固有层可见胆固醇结晶,好发于胆囊体,TACDS检查息肉样病变可有高、强回声,基底窄,直径小于10mm,无血流成像信号,但少数炎性息肉有少许血流信号;胆囊腺瘤在TACDS检查中可有基底较宽,发于胆囊颈等特征,但当直径大于13mm时应警惕恶性病变的可能;胆囊结石TACDS检查一般直径小于8mm,有中等、高回声,单发为主,无声影堆积,检查过程中患者变换体位无任何改变;胆囊腺肌症在TACDS检查中显示胆囊壁增厚有“彗尾征”,多单发,无蒂,基底较宽[8~10]。本研究结果显示,CDFI联合TACDS诊断良性胆囊息肉符合率高于单独CDFI技术、TACDS技术检测(P<0.05),提示,联合诊断价值较高,能提高良性胆囊息肉病变符合率。
综上,CDFI技术联合TACDS技术诊断胆囊息肉病变患者,可提高良性胆囊息肉诊断符合率,有助于临床鉴别胆囊息肉病变性质,利于临床早诊断、早治疗。

