重庆涪陵地区非瓣膜性房颤患者流行病学特征及抗栓治疗现状调查*
陈 霞,施 超,纪金金,穆 瑶,陈 欢,舒德忠
(重庆市涪陵中心医院,重庆 408099)
心房颤动(简称房颤)为临床常见的心律失常类型,其发病率和患病率呈逐年上升趋势[1]。ZHOU 等[2]对我国13 个省和直辖市10 000 例流行病学的调查显示,房颤患者年龄校正后患病率为0.65%,患病率随年龄的增长而增加,在超过80 岁人群中高达7.5%,风湿性心脏病、扩张型心肌病、心力衰竭(简称心衰)、甲状腺功能亢进、冠状动脉粥样硬化性心脏病(简称冠心病)、高血压、慢性阻塞性肺疾病、糖尿病及高龄是导致中国人群房颤的独立危险因子。房颤可诱发多种严重并发症,不但显著降低患者的生存质量,还带来严重的医疗负担。近几年的研究显示,房颤患者发生心肌梗死的风险增加2 倍,使心衰的患病率增加3 倍且心衰症状加重,发生脑卒中风险是非房颤患者的4 ~5 倍,且导致近20%致死率和近60%致残率[3]。《2010 年全球疾病负担研究》显示,中国房颤及其相关性卒中负担增加显著,近11 年房颤患病率增加20 倍,房颤相关性脑卒中患者增加13倍[4],故预防房颤相关性卒中的新发与复发成为房颤患者综合管理的主要内容。房颤患者中,绝大多数为非瓣膜性房颤(NVAF)。研究表明,抗凝治疗是目前预防NVAF 患者脑卒中和体循环栓塞事件最有效的手段,规范化抗凝治疗有助于降低缺血性卒中的发生及改善预后[5]。房颤患者不同地区患病率和流行病学特征均有差异,本研究中调查了重庆市涪陵地区NVAF 患者的流行病学特征和抗栓治疗现状,以规范化管理本地区NVAF患者。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:至少提供1 张明确诊断为房颤的心电图;有规范、完整的内科医师记录的房颤病史和用药记录;在医院完成至少1 次心电图、Holter 和心脏B 超检查。以上3 项需同时满足。
排除标准:临床资料不完整,缺失心电图、Holter 或心脏B 超检查;有阵发性房颤病史,但未能提供房颤发作时的心电图;瓣膜性房颤;资料记录和审查过程中发现基本项目或数据明显错误,且无法进一步核实信息。以上3 项满足1 项即可排除。
对象选择:选取我院2014 年1 月至2017 年12 月诊断为NVAF 的患者,根据纳入与排除标准筛选后共纳入2 967 例患者。
1.2 方法
采用SPSS 19.0 统计学软件对数据进行统计与分析。采用回顾性调查方式,采集患者基本信息、合并疾病、抗凝治疗、抗血小板治疗等情况,填写NVAF 患者特征评估调查表,并计算CHA2DS2-VASc 和HAS-BLED 评分,CHA2DS2-VASc 评分≥2 分为卒中高危,HAS-BLED评分≥3 分为出血高危患者。
2 结果
2.1 不同性别、年龄抗凝率比较
2 967 例NVAF 患者的平均年龄(73.67±11.13)岁,≥75 岁占53.83% ;男1 499 例(50.52%),平均年龄(73.57±11.42)岁;女1 468 例(49.48% ),平均年龄(73.8±10.84)岁。总抗栓率为28.01% (831/2 967),男14.09% (418/2 967),女13.92% (413/2 967)。详见表1。
2.2 心血管病合并症
2 967 例NVAF 患者中,合并冠心病2 429 例(81.87%),合并高血压1 213 例(40.88%),合并脑梗死742 例(25.01%),合并糖尿病441 例(14.86%),合并心衰3 例(0.10%)。CHA2DS2-VASc 评分见表2。
2.3 卒中风险评分及抗凝、抗血小板治疗现状
2 967 例NVAF 患者全部完成了CHA2DS2-VASc评分和抗血小板治疗调查。其中,接受抗栓治疗831 例(28.01% ),其中仅接受抗凝治疗271 例(9.13%),接受抗血小板+抗凝治疗560 例(18.87% );接受抗血小板(包括单抗和双抗)治疗1 204 例(40.58%);未采取抗凝或抗血小板治疗(以下称为姑息治疗)932 例(31.41%)。详见表3。
CHA2DS2-VASc 评 分 在2 ~5 分 的 共2 338 例(78.80%),其中接受抗凝治疗659 例(28.19%),接受抗血小板治疗941 例(40.25%),采取姑息治疗738 例(31.57% )。2014 年 至2017 年NVAF 住 院 患 者 以3.19% ~9.68%的年增长率递增;接受抗凝治疗比例波动于24.02% ~30.82%,总体呈上升趋势;接受抗血小板治疗比例波动于33.59% ~51.27%,呈逐年下降趋势;接受姑息治疗比例波动于23.09% ~35.67%(见表2)。CHA2DS2-VASc 评分介于2 ~5 分时抗凝比例呈逐年下降趋势,介于6 ~7 分时抗凝比例逐年上升,评分为8 分时抗凝比例最低;评分介于1 ~7 分时抗血小板比例逐年上升,评分为7 分时抗血小板比例最高,评分为8 分时抗血小板比例下降。
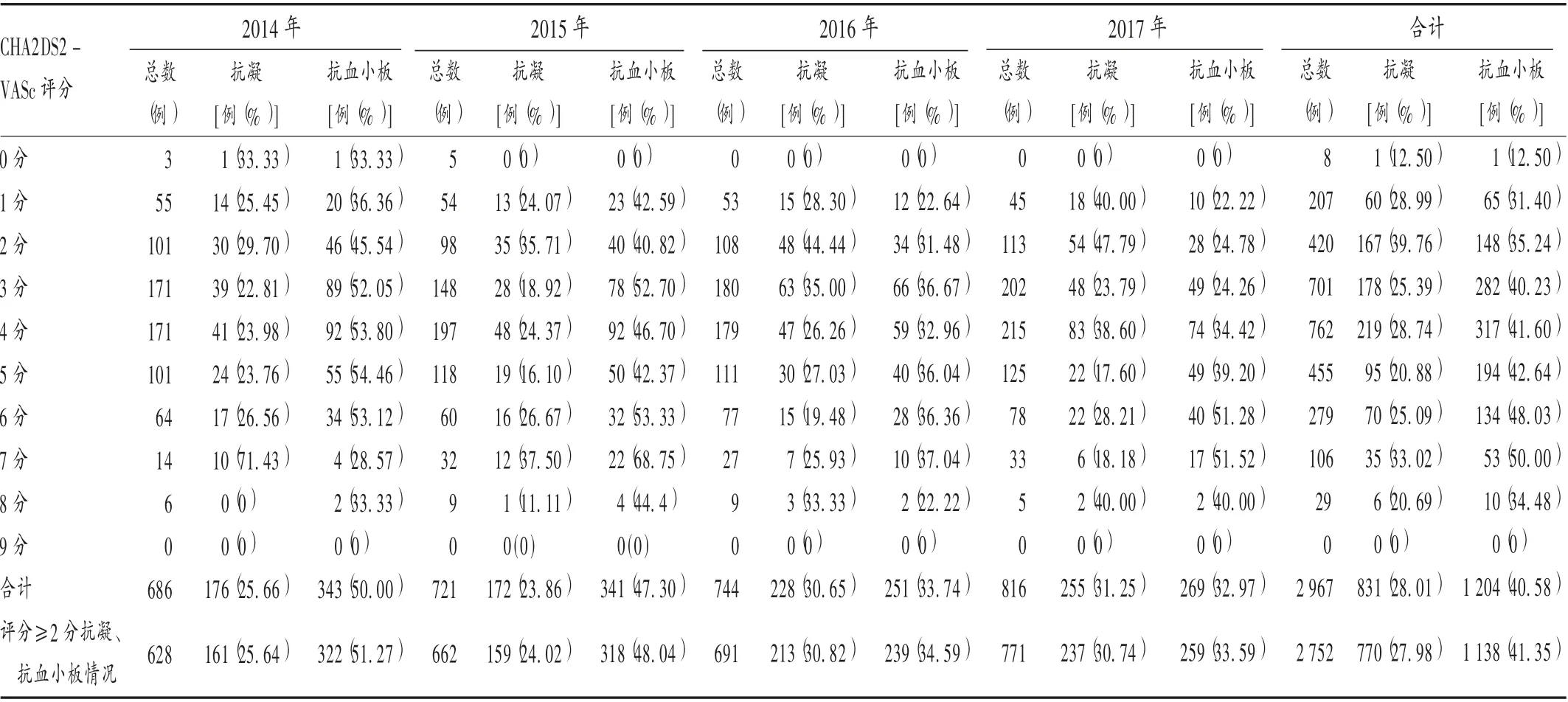
表2 NVAF 患者卒中风险评分、抗凝、抗血小板治疗情况Tab.2 Stroke risk score,anticoagulant and antiplatelet therapy in patients with NVAF

表3 NVAF 患者不同抗栓治疗出血事件统计结果[例(%)]Tab.3 Statistical results of bleeding events in patients with NVAF receiving different antithrombotic therapy [cases(%)]
脑卒中NVAF 组患者抗栓率为33.29%(247/742),非脑卒中NVAF 组为26.25% (584/2 225)组间比较,差异有统计学意义(P <0.01);脑卒中NVAF 组抗血小板率为59.97% (445 /742),非脑卒中NVAF 组抗血小板率为34.11% (759 / 2 225),组间比较,差异有统计学意义(P <0.01);脑卒中NVAF 组姑息治疗率为6.74% (50/742),非 脑 卒 中NVAF 组 为39.64%(882/2 225),组间比较,差异有统计学意义(P <0.01)。详见表3。
2.4 抗栓治疗与出血事件
抗凝药物选择上,99.76%(829/831)的患者予以华法林,脑卒中NVAF 组和非脑卒中NVAF 组无明显倾向性;抗血小板药物选择上,61.47%(1 401/2 279)的患者予以氯吡格雷,脑卒中NVAF 组无明显倾向性,非脑卒中NVAF 组更倾向于选用氯吡格雷。所有NVAF 患者总体出血率为5.93%(176/2 967),抗凝治疗组出血风险为10.11%(84/2 967),抗血小板治疗组出血风险为6.64%(80/2 967),姑息治疗组出血风险为1.29%(12/2 967),组间出血风险比较,有显著差异(P <0.01);在所有治疗方案中,抗凝+双抗出血风险最高,与其他出血风险比较均有显著差异(P <0.05)。从药物出血风险来看,阿司匹林出血风险为2.16%(19 / 878),氯吡格雷出血风险为1.36%(19/1 401),无显著差异(P =0.14)。脑卒中NVAF 组和非脑卒中NVAF 组出血风险比较,脑卒中NVAF 组出血风险为9.70%(72/742),显著高于非脑卒中NVAF 组的4.67%(104/2 225),组间比较差异显著( P <0.01);其中抗血小板治疗组出血风险无显著差异(P =0.12),抗凝治疗组出血风险有显著差异(P <0.05),姑息治疗组出血风险有显著差异(P <0.01)。在不同治疗方案分析中,脑卒中NVAF 组出血率均高于非脑卒中NVAF 组,但仅抗凝+双抗组和姑息治疗组和其他组比较有显著差异(P <0.01),其余均无显著差异(P >0.05)。详见表3。
3 讨论
3.1 NVAF 患者的流行病学特点
本研究中患者平均年龄(73.67±11.13)岁,≥75岁人群占53.83%,男性多于女性,与既往多个研究结论[2,6-7]一致。本研究中合并疾病前3 位为冠心病、高血压、脑梗死,与国内多个地区的调研有区别[8-10]。HART等[11]通过长达44 年的人群随访认为,高血压、冠心病和心衰是房颤除了年龄增长以外最重要的危险因素。流行病学研究显示,在社区动脉粥样硬化风险(ARIC)研究中,高血压是房颤疾病负担的主要原因,导致了20%的新发房颤[12]。国内外既往研究显示,高血压是房颤最常见的合并症。同时许多大型临床研究如AFFIRM 研究、ACTIV 研究、RELY 研究等均显示了房颤患者中有49% ~90%合并高血压。本次调研显示,重庆涪陵地区房颤患者合并疾病首位的为冠心病,远远高于2014 年欧洲流行病学调研的数据(36.4%)[13]。2016 年,全球性房颤登记(GARFIELD-AF)研究提示,在新诊断的17 162 例NVAF 颤患者中,有19.9%合并冠心病[14]。分析重庆涪陵地区冠心病成为房颤合并疾病第一的原因,可能与国内近年来冠脉造影诊断冠心病的快速发展相关,且冠脉造影在重庆已纳入医保范畴,成为冠脉造影的助推剂,大幅度提高了冠心病的诊断率。
3.2 NVAF 与抗栓治疗
脑卒中是NVAF 患者致死和致残的主要危险因素,有充分证据显示,抗凝治疗可降低脑卒中风险。一项来自美国长达18 年的队列研究显示,随着抗凝治疗比例的显著增加(男女分别增长到63%和59%),不同年龄组的男女脑卒中风险下降了59% ~73%[15]。孙艺红等[16]在全球注册研究GARFIELD-AF 中对中国患者基线数据进行了分析,揭示了目前中国NVAF 患者的抗栓治疗现状,该研究在中国按地域分布随机选取29 家三甲医院,其中接受抗凝治疗的患者占28.7%。GLORIATM-AF的首批结果证实,我国房颤患者在抗凝药物的使用率及抗血小板药物的使用情况均与欧洲存在较大差异[14]。数据显示,中国患者的华法林使用率较低(20.3%),欧洲最高(64.1%);此外,大多数中国患者(53.7%)接受了抗血小板治疗,而欧洲仅为27.2%。本次调研中,总抗凝率为28.01%,与全国多地区的抗凝率相当,仍处于较低水平,与文献[6]报道有显著改善。脑卒中NVAF组抗凝率和抗血小板率均显著高于非脑卒中NVAF 组,提示对于卒中人群,临床医师更易采取积极的治疗措施;而对于非脑卒中NVAF 患者,姑息治疗占比高达39.64%,提示该类人群的卒中风险未引起足够重视。目前的指南认为,CHA2DS2-VASc 评分≥2 分的NVAF 患者接受抗凝治疗能获益,本次CHA2DS2-VASc 评分≥2分的NVAF 患者共2 752 例,770 例(27.98%)采用抗凝治 疗,1 138 例(41.35% )抗 血 小 板 治 疗,844 例(30.67%)采取姑息治疗;与既往研究相比,重庆涪陵地区NVAF 患者采用抗血小板(含单抗、双抗、抗凝+抗血小板)治疗比例更高,可能与本地区房颤患者合并冠心病比例高密切相关;医师对抗凝出血风险的过度担忧、患者对传统抗凝药物华法林频繁监测和药物剂量调整的不依从,以及新型口服抗凝药物价格昂贵、未进入医保目录等多种因素影响下,NVAF 患者特别是合并冠心病患者,普遍采用抗血小板替代抗凝治疗;此外,年龄也是限制NVAF 患者进行抗凝治疗的因素之一。综合以上因素,重庆涪陵地区基层医疗机构房颤患者的抗凝治疗形势严峻,抗凝治疗与指南要求仍有相当差距,通过调研梳理抗凝治疗率低的影响因素,有助于基层医疗机构NVAF 患者的规范化管理。
3.3 不同抗栓治疗和出血事件
由本调研结果显示,重庆涪陵地区NVAF 患者的各种抗栓治疗方案中,抗血小板(包括单抗和双抗方案)治疗和单纯的抗凝方案、单抗+抗凝疗法方案比较,出血风险无显著差异,而出血风险显著升高仅体现在双抗+抗凝方案组,可能与医师认为抗血小板治疗出血风险低于抗凝治疗相关。有研究显示,阿司匹林或氯吡格雷预防房颤患者卒中的有效性远不如华法林,氯吡格雷与阿司匹林合用减少房颤卒中、非中枢性血栓栓塞、心肌梗死和心血管死亡复合终点的有效性也不如华法林[17-23]。此外,抗血小板治疗尤其是双联抗血小板治疗可增加出血风险,与口服抗凝药物有相似的出血风险[24-26]。因此,不推荐抗血小板治疗用于房颤血栓的预防。本调研显示,重庆涪陵地区NVAF 患者合并冠心病比例高,针对冠心病合并高卒中风险NVAF 患者,抗血小板治疗和抗凝治疗均有必要,关于采用何种联合方式,有研究表明,三联抗栓治疗(华法林、阿司匹林75 ~100 mg 和氯吡格雷75 mg)30 d 内的严重出血发生率为2.6% ~4.6%,而延长至12 个月时则增加至7.4% ~10.3%。WOEST 和丹麦国家注册研究提示,对于需要抗凝联合抗血小板治疗的患者,华法林联合氯吡格雷的两联抗栓治疗,在疗效和安全性方面均不劣于甚至可能优于三联抗栓治疗。
3.4 小结
本调研中收集了2014 年至2017 年我院尚未规范化开展房颤卒中预防和抗凝患者规范化管理阶段的所有NVAF 患者的信息,作为重庆市涪陵地区唯一一家综合性三甲医院,辐射面较广,患者来源于周边18 个乡镇,9 个街道,数据调研能较大程度体现本地区NVAF患者的流行病学。由本调研结果显示,重庆涪陵地区NVAF患者人群中,卒中高危风险占比较大,接受抗凝治疗占比低,多数患者采取抗血小板治疗和姑息治疗,本地区NVAF 患者的卒中预防和抗栓治疗急需进行规范化管理,本调研数据可为本地区NVAF 患者的规范化管理,如房颤中心的建立和抗凝门诊的管理提供重要依据。

