ICU 住院患者医院感染及危险因素分析
□ 潘灵巧 PAN Ling-qiao 郑红 ZHENG Hong
重症监护病房(ICU)是医院急危重症患者集中治疗的地方,由于患者病情危重复杂、基础疾病较多、侵入性操作频繁、机体免疫力差、联合使用广谱抗菌药物等特点,使得ICU 住院患者的医院感染率是普通病房的10 倍以上[1]。而ICU 患者一旦发生感染,将会导致其病情进一步恶化、病情更为危重,这给患者的生命健康带来威胁,给临床治疗带来困难,也给患者家庭和社会带来沉重的疾病负担[2]。因此,有必要探讨ICU 住院患者的医院感染特点及其相关危险因素,提出预防医院感染的相关对策和措施,为降低ICU 住院患者的医院感染率提供依据。本研究对1314 例ICU 住院患者进行回顾性调查,现将结果报告如下。
资料与方法
1.一般资料。选取2018 年1 月—2020 年6 月在恩泽医院重症医学科收治的1314 例住院患者作为调查对象,病例纳入标准:(1) ICU 住院时间>48 小时;(2)年龄≥18 周岁;(3)入住ICU 前未发生感染者;(4)临床资料完整;(5)调查表填写较为完整。排除标准:(1)多次入住ICU 患者;(2)院感资料不全者;(3)入住ICU 前有疑似医院感染者;(4)中途放弃治疗者等。1314 例ICU 患者中,男性752 例,女性562 例;年龄21 ~85 岁,平均年龄64.73±12.85 岁;疾病类型,心脑血管疾病503 例,呼吸系统307 例、泌尿生殖系统223 例、消化系统104 例、外伤75 例、其他102 例;根据2001 版医院感染诊断标准[3],将其分为医院感染组139 例,未感染组1175 例。
2.研究方法。查阅国内外期刊文献,结合电子病历系统、院感系统获取患者的资料,设计出《ICU 住院患者并发症医院感染的流行病学调查表》,通过调查表回顾性收集ICU 住院患者的相关资料,主要包括患者的性别、年龄、体质指数、吸烟史、疾病类型、合并基础疾病、营养不良、侵入性操作(气管插管、气管切开、中心静脉置管、导尿管、鼻饲等)、机械通气、急性生理与慢性健康(APACHE Ⅱ)评分(入住ICU 时)、留置导管种类、预防性使用抗菌药物、抗菌药物种类、激素或免疫抑制剂、使用镇静药物、静脉营养、ICU 住院时间、感染部位、医院感染情况、血培养结果等。
3.统计学方法。数据处理应用SPSS22.0 软件包,单因素分析使用χ2检验,多因素分析采用逐步Logistic 回归;以p<0.05为分析有统计学意义。
结果
1.影响ICU 住院患者并发医院感染的单因素分析。对1314例ICU 住院患者进行回归性调查,其中有139 例患者发生了医院感染,其感染率为10.58%(139/1314)。由表1 可知,两组间的年龄、合并基础疾病、营养不良、侵入性操作、机械通气、APACHE Ⅱ评分、预防性使用抗菌药物、抗菌药物种类、激素或免疫抑制剂、静脉营养、ICU 住院时间等因素比较差异有统计学意义(p<0.05)。
2.影响ICU 住院患者并发医院感染的多因素分析。以ICU住院患者是否并发医院感染为因变量(Y未感染组=0,Y感染组=1),将单因素比较有意义的11 个因素作为自变量(X1~X11),采用多因素逐步Logistic 回归法,模型筛选的纳入和剔除标准分别为0.05、0.10。由表2 可知,影响ICU 住院患者并发医院感染的危险因素包括年龄、合并基础疾病、侵入性操作、机械通气、APACHE Ⅱ评分、抗菌药物种类、ICU 住院时间等,而预防性使用抗菌药物则为保护因素。
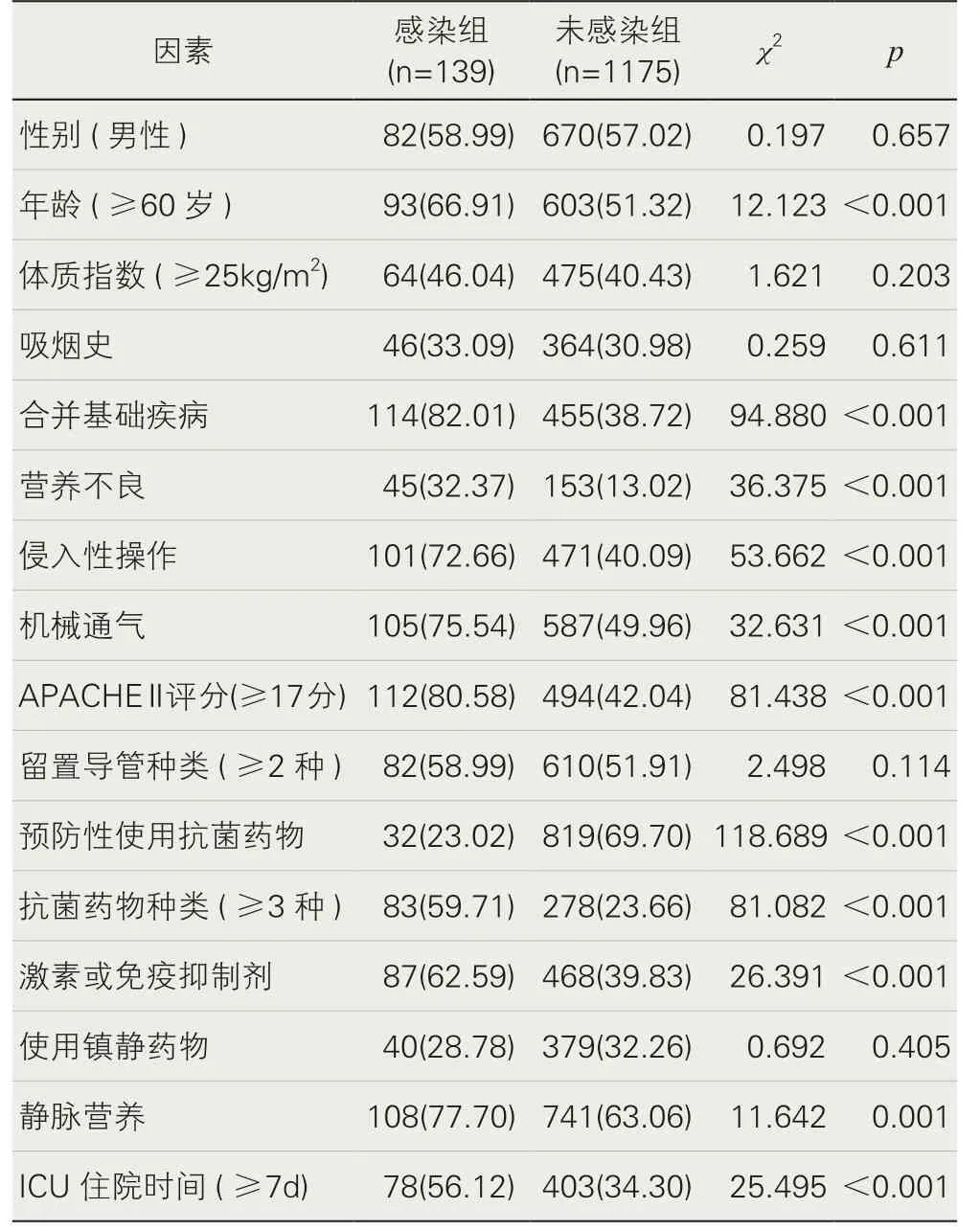
表1 影响ICU住院患者并发医院感染的单因素比较分析结果[n(%)]
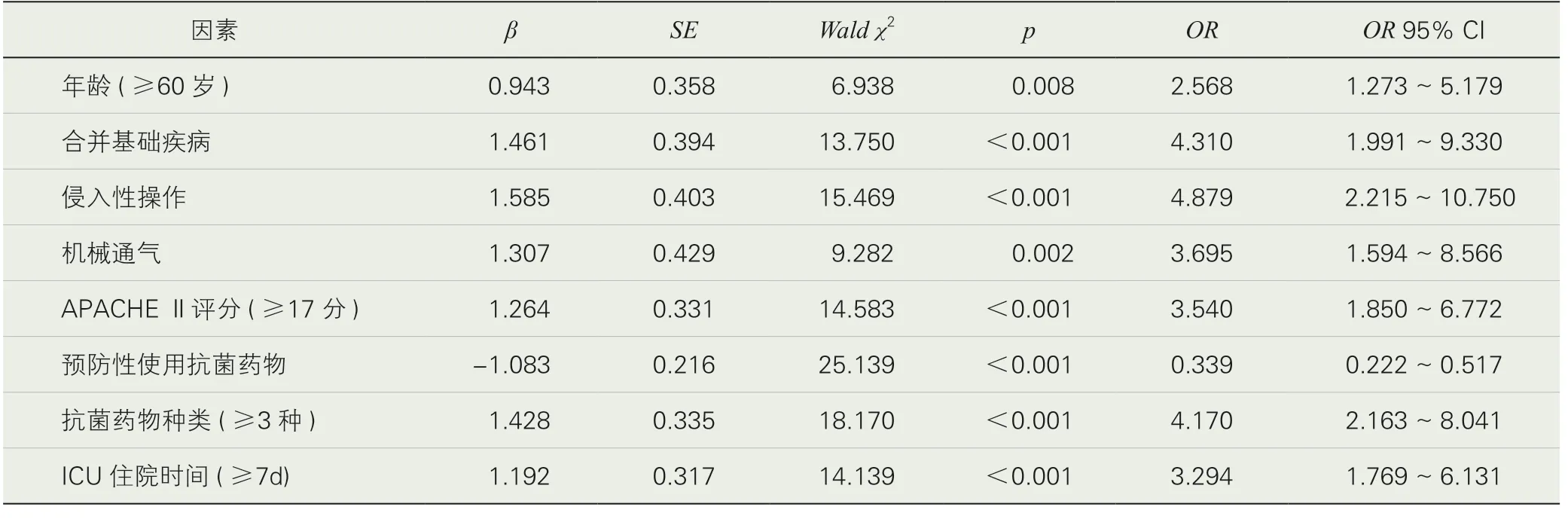
表2 影响ICU 住院患者并发医院感染的多因素Logistic 回归分析结果
讨论
ICU 住院患者并发医院感染发生率及其危险因素分析。本研究回顾性调查结果显示,1314 例ICU 住院患者的医院感染率为10.58%,这与李英芹等人[4]报道重症监护病房医院感染率为10.83%(125/1154)较为接近,说明ICU 住院患者的医院感染发生率高达10%以上,应引起ICU 医护人员的高度重视。多因素分析结果显示:(1)年龄和合并基础疾病:60 岁以上的老年人群、有较多基础疾病的患者均为医院感染的危险因素,可能与老年人群身体机能和生理功能下降、基础疾病较多降低了自身免疫力、激素免疫抑制剂抗生素等药物使用较多等有关[5],一旦病原菌入侵容易发生感染,从而增加了该人群医院感染的易感性。(2)侵入性操作:ICU 患者经常需要使用各种侵入性操作,如气管插管、气管切开、中心静脉置管、导尿管、鼻饲等,进行以上侵入性操作时,外界的病原菌容易进入患者的机体,降低患者的机体防御功能,从而破坏其机体保护屏障[6],增加医院感染发生机会。(3)机械通气:ICU 患者需要广泛使用机械通气,而呼吸机相关性感染(VAP)是机械通气最为常见的并发症,尤其是有创性机械通气,容易破坏呼吸道粘膜防御屏障,再加上呼吸道管理不善,病原菌易通过损伤的防御屏障[7],从而造成VAP 的发生。(4)APACHE Ⅱ评分:其分值越高表示患者的病情越为严重,若其评分超过17 分则预示患者的病情较为危重且预后较差,病情危重会降低患者的机体免疫力,也为病原菌入侵提供了机会,临床上经常将APACHE Ⅱ评分作为院感防控的风险指标[8]。(5)预防性使用抗菌药物和抗菌药物种类:由于ICU 患者医院感染风险较高,若预防性使用抗菌药物可以明显降低医院感染发生的风险,但长期联合使用多种广谱抗菌药物,反而会引起患者菌群失调、多重耐药菌感染[9],增加ICU 患者医院感染的风险。(6)ICU 住院时间:住院时间越长,患者在复杂的ICU 病房环境接触耐药病原菌的机会就越多,再加上侵入性操作和治疗多,病情较为严重导致机体免疫力明显下降,诸多因素的作用和影响[10-11],造成医院感染的发生。
ICU 住院患者并发医院感染的干预策略分析。结合其感染特点及其危险因素,现制定如下干预策略:(1)加强ICU 医护人员的院感培训:对所有ICU 医护人员和保洁人员加强医院感染防控知识培训和考核,提高病房环境、手卫生、无菌操作、处置医疗废弃物、医疗器械消毒等方面的能力。(2)积极治疗基础疾病和原发性疾病:对于有基础疾病者,应给予积极治疗,控制血压、血糖、血脂等水平,同时加强原发性疾病治疗,进行肠内外营养,提高患者的机体免疫力,缩短住院时间,减少医院感染的风险。(3)加强侵入性操作和呼吸道管理:ICU 患者由于侵入性操作和使用呼吸机机会较多,应严格把握侵入性操作和呼吸机使用的相关指征,严格实施无菌操作,及时对侵入性操作进行评估,做到早拔管、早撤机、加强气道管理等。(4)定期进行病情监测和医院感染情况监测:对于ICU 患者应定期进行APACHE Ⅱ评估、病原菌培养及鉴定、导尿管相关泌尿道感染监测、导管相关血流感染监测、VAP 监测等[12],及时发现感染情况,并针对性采取治疗措施。(5)合理使用抗菌药物:ICU 患者使用抗菌药物的机会较多,应根据病原菌培养结果,有针对性的小剂量预防性使用抗菌药物,避免长期、反复、联合使用多种广谱抗菌药物,预防多重耐药菌株的发生[13];同时减少大剂量激素和免疫抑制剂的使用,提高基础免疫力。

