定悸方联合西医治疗阵发性房颤气阴两虚证的疗效观察
杨俊国 郭会军
(1 中国人民解放军联勤保障部队第九八八医院 河南郑州450007;2 河南中医药大学第一附属医院 郑州450000)
房颤即心房颤动,属于较为常见的心律失常,随着病情不断进展,可引发心力衰竭、脑卒中等严重后果,甚至导致患者死亡[1]。 目前,临床上对于房颤的治疗已不仅仅局限于控制患者发病率及病死率,还应积极预防及治疗阵发性房颤,以缓解患者临床症状,消除心室重构,延缓心房重建,避免阵发性房颤发展为持续性房颤[2]。 近年来,中医药在房颤的治疗中广泛应用,且取得良好的成效。 本研究主要探讨定悸方联合西药治疗气阴两虚证阵发性房颤的临床疗效。 现报道如下:
1 资料与方法
1.1 一般资料 将2016 年10 月~2018 年3 月接受治疗的阵发性房颤患者98 例,根据治疗方案分为对照组和观察组各49 例。对照组男27 例,女22 例;年龄61~82 岁,平均年龄(72.06±4.73)岁;体质量指数19~26 kg/m2, 平均体质量指数(22.56±1.06)kg/m2;病程2~8 年,平均病程(4.19±1.14)年。 观察组男26 例, 女23 例; 年龄60~81 岁, 平均年龄(71.93±4.67)岁;体质量指数19~27 kg/m2,平均体质量指数(22.61±1.09)kg/m2;病程2~9 年,平均病程(4.23±1.18)年。 两组一般资料比较无显著差异(P>0.05),具有可比性。 本研究经医院医学伦理委员会审核批准。
1.2 诊断标准 西医诊断参考《心房颤动:目前的认识和治疗建议-2015》[3]中阵发性房颤诊断标准。 中医诊断参照《中药新药临床研究指导原则(试行)》[4]制定,辨证为气阴两虚证,主证:心悸、神疲乏力、失眠;次证:气短、懒言、口干烦躁、少寐多梦、自汗盗汗;舌红、少苔,脉细数,无力。
1.3 入选标准 纳入标准: 房颤持续时间不超过7d;签署知情同意书;精神正常可正常交流。 排除标准:合并肝、肾等功能不全者;对本研究药物过敏者;治疗依从性较差者。
1.4 治疗方法 两组均采取营养支持、降压、降糖、抗感染、纠正电解质紊乱等基础治疗。 对照组采用胺碘酮(国药准字H36020916)治疗,初始剂量:0.2 g/ 次,3 次/d;5 d 后剂量:0.2 g/ 次,2 次/d;10 d 后剂量:0.2 g/次,1 次/d,并维持。在此基础上,观察组加用定悸方治疗,药方组成:黄芪30 g,太子参15 g,麦门冬15 g,五味子9 g,丹参30 g,川芎15 g,赤芍15 g,红花9 g,黄连10 g,佛手9 g,香附9 g,生龙骨30 g,生牡蛎30 g。 1 剂/d,水煎,取汁250~300 ml,分早晚2 次温服。 两组均治疗8 周。
1.5 观察指标 (1)中医证候积分:参照《中药新药临床研究指导原则(试行)》将两组治疗前后主证及次证进行量化评分,主证根据轻、中、重计为2 分、4分、6 分,次证根据症状轻、中、重计为1 分、2 分、3分,计算总分。(2)炎症介质:采集两组治疗前后空腹静脉血3~5 ml,通过贝克曼AU5800 全自动生化分析仪检测超敏C-反应蛋白(hs-CRP)、白介素-6(IL-6)及肿瘤坏死因子-α(TNF-α)水平。(3)疗效。
1.6 疗效判定标准 显效: 患者临床症状消失,心电图检查明显改善, 中医证候积分降低至少90%;有效:患者临床症状明显改善,心电图检查有所改善,中医证候积分降低至少70%;无效:临床症状、心电图、中医证候积分均无改善或者加重。 临床总有效=显效+有效。
1.7 统计学方法 用SPSS25.0 软件处理数据,计量资料以(±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组临床总有效率高于对照组,差异有统计学意义(P<0.05)。 见表1。
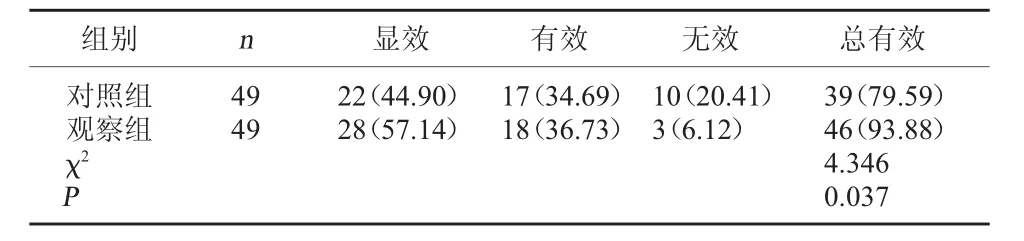
表1 两组临床疗效比较[例(%)]
2.2 两组中医证候积分比较 治疗8 周后,两组中医证候积分均较治疗前降低,且观察组低于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组中医证候积分比较(分,±s)

表2 两组中医证候积分比较(分,±s)
组别 n对照组观察组49 49 19.895 25.673 0.000 0.000 t P治疗前 治疗8 周后 t P 27.12±3.54 26.87±3.43 0.355 0.723 14.38±2.75 11.26±2.52 5.855 0.000
2.3 两组炎症介质水平比较 治疗8 周后, 两组hs-CRP、IL-6 及TNF-α 水平均较治疗前降低, 且观察组低于对照组,差异有统计学意义(P<0.05)。 见表3。
表3 两组炎症介质水平比较(±s)

表3 两组炎症介质水平比较(±s)
注:与同组治疗前比较,*P<0.05。
TNF-α(pg/ml)治疗前 治疗8 周后对照组观察组组别 n hs-CRP(mg/L)治疗前 治疗8 周后IL-6(pg/ml)治疗前 治疗8 周后49 49 t P 15.76±4.28 16.03±4.17 0.316 0.753 8.29±2.24*6.38±1.89*4.562 0.000 17.13±4.35 16.82±4.23 0.358 0.721 10.49±2.64*8.23±2.15*4.647 0.000 3.16±0.72 3.22±0.74 0.407 0.685 2.88±0.56*2.04±0.53*4.903 0.000
3 讨论
房颤属于心律失常的一种,其发生与炎症、心房结构改变、心肌缺血、自主神经系统活动异常等密切相关[5]。 房颤在中医中属“心悸、怔仲”等范畴,多由外感、内伤共同引发,常见病因包括饮食不节、劳逸失度、情志抑郁、外邪侵袭等,致气血阴阳受损,病变日久累及心,致心气虚,病久则气阴两虚,心阳不足,若持续恶化,还可造成心阳暴脱、厥脱等[6],因此治疗应以益气养阴、活血化瘀为主。
相关研究指出,血清炎症介质水平与房颤的发生、发展密切相关[7]。 hs-CRP 属于炎症反应敏感因子, 其水平升高将加重炎症反应;IL-6 属于促炎因子,可介导炎症进展、防御及细胞损伤,其水平与房颤持续时间呈正相关;TNF-α 水平升高可引发血管局部急性炎症反应,对内皮细胞造成损伤,引发心肌纤维化[8]。 本研究结果显示,观察组临床总有效率高于对照组, 治疗后中医证候积分及hs-CRP、IL-6、TNF-α 水平低于对照组,表明定悸方联合西药治疗气阴两虚证阵发性房颤的临床效果更佳, 且可降低中医证候积分及炎症反应。 究其原因为定悸方中重用黄芪,与太子参、麦门冬及五味子配伍共奏补气益气之功;丹参可活血化瘀、通络止痛;川芎可活血祛瘀、祛风、行气止痛;赤芍活血祛瘀、清热凉血;红花具有活血通经、散瘀止痛之效;黄连可泻火燥湿、清热解毒;佛手、香附可理气宽胸、止痛;佐以生龙骨、生牡蛎可清热益阴、镇定安神。 诸药合用,共奏益气养阴、活血化瘀之效。 且动物实验研究指出,黄芪总黄酮对大鼠心肌缺血再灌注及心律失常具有保护作用[9]。 现代药理研究指出,丹参具有抗纤维化、抗炎、改善心肌缺血损伤等作用[10]。综上所述,气阴两虚证阵发性房颤采用定悸方与西药联合治疗可提升临床疗效,缓解临床症状,减轻炎症反应,值得在临床推广应用。

