孕妇血清VEGF和sFlt-1联合多普勒超声诊断胎盘植入效果
周冰峰 阚长利 侯 敬 付久园
承德医学院附属医院南院(067000)
胎盘植入根据胎盘绒毛侵入程度分为穿透性和植入性胎盘植入以及胎盘粘连[1]。胎盘植入作为临床严重的并发症,是围产期紧急子宫切除、产后出血和影响母婴结局的重要因素,胎盘植入的发病近年来有升高趋势[2]。目前临床对产前胎盘植入的诊断尚无有效手段。本研究对胎盘植入疑似者行多普勒超声检查与血清血管内皮生长因子(VEGF)和可溶性血管生长因子受体(sFlt-1)检测结果进行回顾性分析,探究其在诊断产前胎盘植入的临床意义。
1 资料与方法
1.1 资料来源
收集2016年1月-2018年12月本院剖宫产孕妇临床资料,通过病理结果确诊为胎盘植入102例为观察组,非胎盘植入117例为对照组,对临床病例资料进行统计,并通过标准化率分别计算高龄(年龄≥35岁)、既往剖宫产史、多次人工流产史(≥2次人工流产)、前置胎盘孕妇胎盘植入的发病率和胎盘植入的总发病率。本研究经本院伦理委员会审批。
1.2 研究方法
彩色多普勒观察宫腔内羊水和胎儿情况,并结合多普勒超声、常规二维和三维超声观察胎盘内部血流、胎盘内部、边缘和后间隙回声等情况,对检测图像进行三维重建处理,对不同角度和不同切面进行评估和分析。于孕早期(孕12周)、孕中期(孕13~27周)和孕晚期(孕周≥28周)酶联免疫吸附试验法测定孕妇血清VEGF和sFlt-1水平,试剂盒均购于深圳市科润达生物工程有限公司。根据胎盘植入程度不同分为植入浅者29例(胎盘绒毛仅与于官肌层接触,两者之间缺乏子宫蜕膜)、植入深者34例(胎盘绒毛可达深部肌层)和植入更深者39例(胎盘绒毛达浆膜层)。
1.3 统计学分析
采用SPSS 19.0数据处理。计量资料行t检验,计数资料行χ2检验,P<0.05时差异有统计学意义。
2 结果
2.1 两组临床资料比较
两组孕妇在年龄≥35岁、既往剖宫产史>1次、既往人工流产史≥2次和前置胎盘等均存在差异(P>0.05)。见表1。
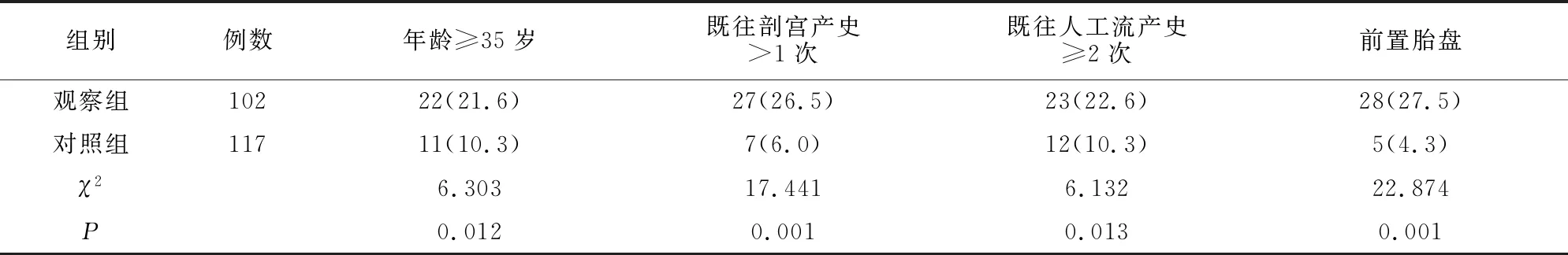
表1 两组临床资料比较[例(%)]
2.2 两组血清sFlt-1 和VEGF水平比较
对照组血清VEGF水平(249.37±18.23 pg/ml)低于观察组(335.24±16.95 pg/ml),sFlt-1水平(2939.93±28.99 pg/ml)高于观察组(2483.56±28.67 pg/ml)(t=35.923、116.807,均P=0.000);观察组随着植入加深VEGF、sFlt-1水平升高(P<0.05),见表2。不同孕周时,两组血清VEGF 、sFlt-1水平孕晚期最高,孕中期次之,孕早期最低(P<0.05)。见表3。
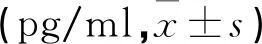
表2 观察组不同胎盘植入者血清指标水平比较
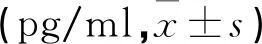
表3 各组不同孕期时血清指标水平比较
2.3 不同检测方法与病理结果一致性对比
以病理结果为诊断胎盘植入的最终标准,彩色多普勒超声、VEGF 、sFlt-1检测与病理结果诊断一致率分别为85.4%、73.1%、81.7%。联合检测与病理诊断相符率为88.6%。见表4。

表4 各种检测方法与病理诊断结果一致性比较(例)
2.4 各检测方法预测胎盘植入的效果比较
联合检测预测胎盘植入的灵敏度高于各单独方法检测,漏诊率最低。见表5。
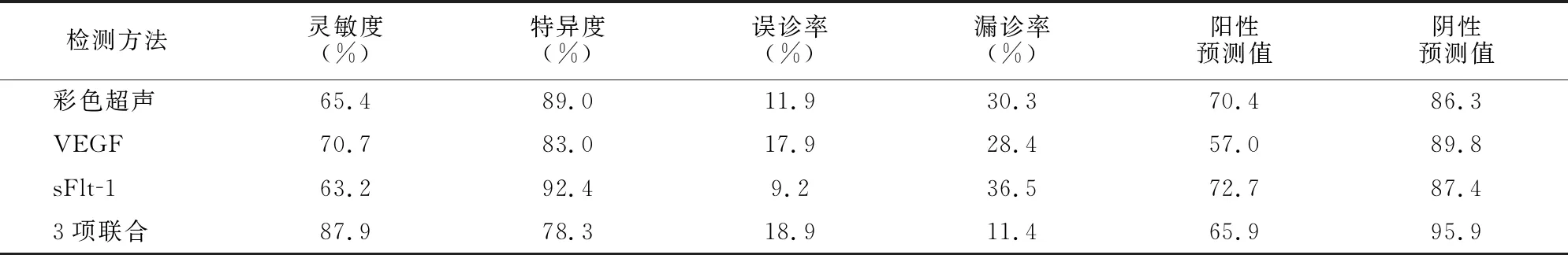
表5 不同方法检测胎盘植入效果比较
3 讨论
产前孕妇胎盘植入目前尚无准确诊断方法,而胎盘植入又是影响孕妇和胎儿结局的重要危险因素,寻找一种有效准确的诊断胎盘植入的方法尤为重要。对产前胎盘植入的诊断也没有统一的诊断手段,本研究结果表明,诊断胎盘植入效果采用彩色多普勒超声联合检测孕妇血清VEGF 和sFlt-1水平均高于单项检测方法。
前期研究认为,诱发胎盘植入的高危因素主要包括①胎盘着位发生异常,胎盘前置会使其附着在职工颈部和角部等内膜比较薄弱的部位,使绒毛进入子宫肌层的风险增加[2]。②既往人工流产史易发生子宫内膜炎和宫内感染,损害子宫肌层;受损子宫肌层不能有效修复,当再次妊娠时能导致子宫蜕膜发育不良,致胎盘绒毛再次进入子宫肌层[3-4]。③剖宫产后形成的子宫瘢痕处由于基底蜕膜受损,再次妊娠时受精卵着床和瘢痕直接植入肌层生长,严重时能穿透子宫肌层;由于对胎盘植入很难做到预先发现和预防,在分娩术中胎盘植入的处理难度很大,增加了子宫切除风险[5]。并且妊娠期胎盘植入可能会导致流产、早产、宫腔感染、失血性贫血、失血性休克等,严重影响母婴安全。所以提高对胎盘植入诊断的准确率是亟待解决的医学难题[6-7]。
目前临床主要通过影像学检查来辅助诊断胎盘植入,磁共振和超声检查应用较广泛,其中磁共振检查费用较高,应用范围小,在胎盘植入诊断方面经验欠缺导致基层医院应用缓慢[4,8-9]。彩色多普勒超声检测手段具备实时反映检测部位,借助配套软件对检测图像的处理,能够实现立体成像,精准图像分析和平面切割旋转分析效果,能够评估绒毛植入深度、胎盘内血流灌注情况和胎盘面积提供依据[10-12]。
母体血清学指标联合医学影像学检查对产前胎盘植入诊断在临床是研究热点,临床主要检测指标是sFlt-1和VEGF[13-14]。sFlt-1能与胎盘PLGF 和VEGF等血管内皮生长因子发生不可逆结合,但由于缺少相应结构,不能将信号转导到细胞中从而导致其生物活性受到抑制,导致血管生成障碍和内皮细胞发生堆积影响到血管壁通透性和完整性,引起胎盘缺氧和胎盘局部血供不足等;而处于缺氧的胎盘组织产生并释放sFlt-1,从而形成恶性循环[14]。VEGF能够刺激血管内皮细胞发生移动、分裂和增值,同时能使微血管通透性提高[13]。相关研究表明,当发生胎盘植入时,母体血清VEGF表达显著降低, sFlt-1出现高表达,孕母血清sFlt-1升高、VEGF降低可诊断存在胎盘植入。
孕妇高龄(年龄≥35周岁)、既往剖宫产史、多次人工流产史、和前置胎盘等危险因素可增加胎盘植入的发病风险;胎盘植入患者血清VEGF降低以及sFlt-1升高,提示胎盘植入风险提高,联合彩色多普勒超声能提高产前诊断胎盘植入的灵敏度,减少漏诊率。

